引言
对于危重型COVID-19患者的诊治,应同等关注原发病治疗,包括抗病毒与免疫调节,以及器官功能支持,而防控院内获得性感染是决定治疗成败的关键环节。从中日友好医院呼吸与危重症医学科分享的这个病例,我们可以更直观地看到新冠肺炎引发的全身免疫功能失调的进展速度与患者表现,提示我们该类患者继发院内获得性感染风险高。临床中如何做好院感的防控,才是治疗的关键。
患者已接受了包括抗病毒治疗在内的综合治疗1月余,情况危急
这是一个62岁的男性患者,主因「发热伴呼吸困难1月余」入院,否认其他慢性疾病病史。起病前1周左右,该患者与家人共同进餐,家人后证实为COVID-19确诊病例。患者入院前1月余无明显诱因出现发热,伴乏力,否认其他伴随症状。4天后出现胸闷,伴呼吸困难。于当地医院查鼻咽拭子SARS-nCoV-2核酸阳性,确诊COVID-19后接受抗病毒(盐酸阿比多尔)、糖皮质激素抗炎(甲强龙40mg bid*7d)、免疫调节(丙种球蛋白20g qd*10d,胸腺肽1.6mg qod)及输注2019-nCoV灭活血浆等对症支持治疗后,呼吸困难症状仍进行性加重,I型呼吸衰竭需有创机械通气支持,辅助检查主要表现为淋巴细胞计数持续低下(160-500cell/uL左右),影像学表现为双肺弥漫磨玻璃改变伴双下肺实变(图1)。此外,当地医院治疗约3周左右出现体温再次升高,气道内出现黄色脓性分泌物,白细胞计数显著升高,经「美罗培南、替加环素、伏立康唑」等抗菌药物治疗后,病情无明显改善,为求进一步治疗转入我病区。
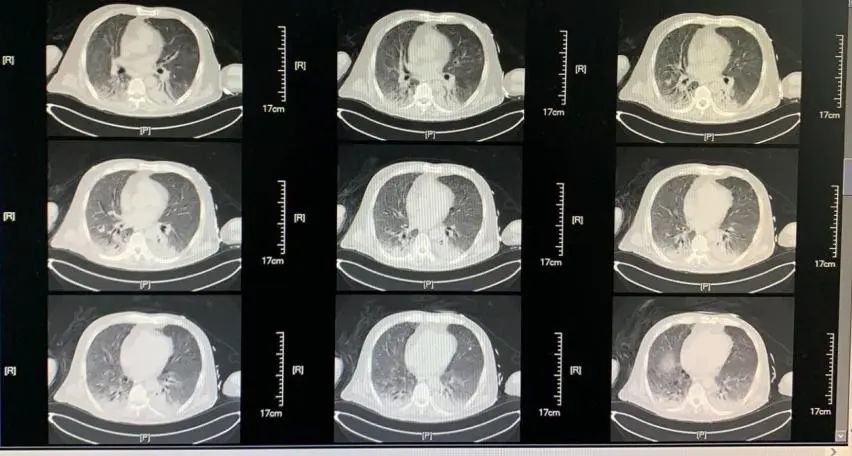
【图1】(2020-02-26胸部CT)
患者从起病开始贯穿整个病程中存在互相矛盾的两方面表现
该患者入院查体的情况:T 37.2℃,P 101次/分,R 28次/分,BP 112/60mmHg(去甲肾上腺素0.2ug/kg/min),SpO2 96%,镇痛镇静状态,RASS评分-2分,双侧瞳孔等大等圆,对光反应迟钝,持续呼吸机辅助呼吸(PC 16cmH2O,PEEP 12cmH2O,RR 18次/分,FiO2 0.8),双侧胸廓活动对称,腹平软,双下肢无水肿。
入院诊断为:(1)新型冠状病毒肺炎(危重型) I型呼吸衰竭 (2)院内获得性肺炎?脓毒性休克?
问题:针对已接受包括抗病毒治疗的综合治疗1月余的该例患者,对原发病如何诊治?
对患者进行原发病(COVID-19)的诊治,首先考虑到患者入院时咽拭子2019-nCoV 核酸阳性,COVID-19诊断明确,因在外院已接受包括抗病毒在内的综合治疗约1月余,入院后多次复查多部位2019-nCoV核酸均阴性,外院影像学有改善,且目前已有的研究结果均提示患者更可能在病程早期从抗病毒药物(包括洛匹那韦利托那韦)中获益,因此入院后未继续进行应用抗病毒药物。
分析
患者从起病开始贯穿整个病程中存在互相矛盾的两方面表现——一方面表现为在影像学改善的同时呼吸困难与低氧进行性加重,包括ESR、CRP、LDH、铁蛋白以及细胞因子在内的炎症反应指标持续处于高水平。因此,入院后,我们予静脉激素抗炎治疗(剂量与疗程见图2),并联合应用小剂量免疫抑制剂;但另一方面,患者淋巴细胞(T、B淋巴细胞及NK细胞)持续处于极低水平,2019-nCoV血清抗体水平亦持续低水平。因此,治疗上予静脉丙种球蛋白联合康复患者恢复期血浆。
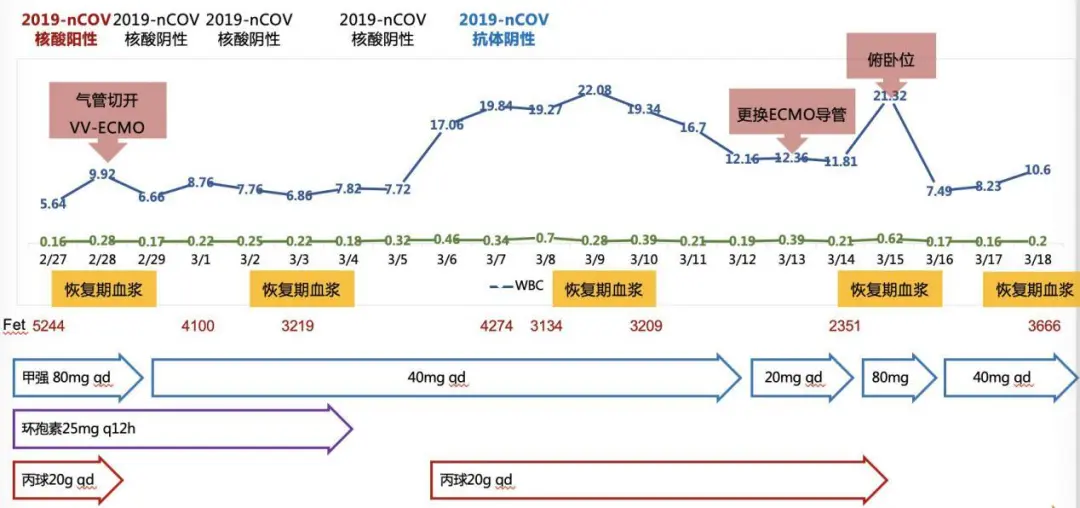
【图2】
问题:患者严重继发院内获得性感染,前期采取了哪些积极防治措施?
考虑到患者入院前,已在外院住院治疗1月余,深镇痛镇静下的有创机械通气约1周,并表现出发热、气道内黄痰、白细胞升高等继发细菌感染的征象。入院后,我们首先对他进行了严格的院感防控措施(包括专人专护、手卫生、单间隔离等),并快速实施拔除中心静脉导管、留置PICC、气管切开并保留声门下吸引、减轻镇静水平、留置空肠营养管、体位引流等一系列措施。但遗憾的是,虽然采取了一系列积极的防治措施,患者最终依然没能战胜感染而未能救治成功。
分析
我们分析,根据病原学及药敏联合强有力的抗生素治疗后,仍在气道分泌物、外周血等多处培养出多重耐药的鲍曼不动杆菌,且合并存在肠杆菌、曲霉菌等机会感染。3月13日,我们给患者更换了ECMO导管,3月15日起每日实施俯卧位通气改善痰液引流(详见图3),但患者逐渐出现感染性休克表现,血管活性药物剂量逐步增加剂量,患者最终因严重感染、感染性休克去世。
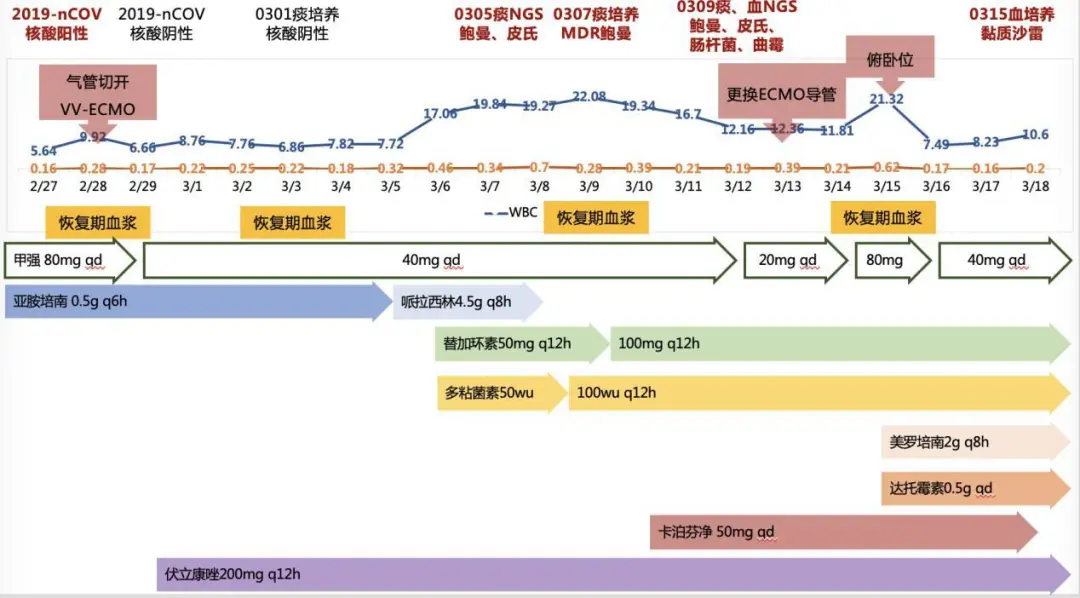
【图3】
患者入院后在高水平有创机械通气情况下仍存在II型呼吸衰竭……呼吸支持方面如何考虑?
患者入院后在高水平有创机械通气情况下仍存在II型呼吸衰竭,且氧合指数持续小于100mmHg(68-86mmHg),PaCO2持续升高(55-90mmHg),入院后第3天即同步实施气管切开(间断声门下吸引)以及VV-ECMO,患者神志及自主呼吸逐渐恢复,呼吸驱动维持在较满意水平,静脉泵入普通肝素持续抗凝,aPTT目标维持在50-60s范围内,无明显出血及血栓等并发症发生。但随着治疗的继续进行,患者肺部通气、弥散功能改善不佳,VV-ECMO及呼吸机支持水平逐渐上调,复查胸部CT提示影像学吸收不显著,并出现纤维化表现,提示预后不佳(图4)。
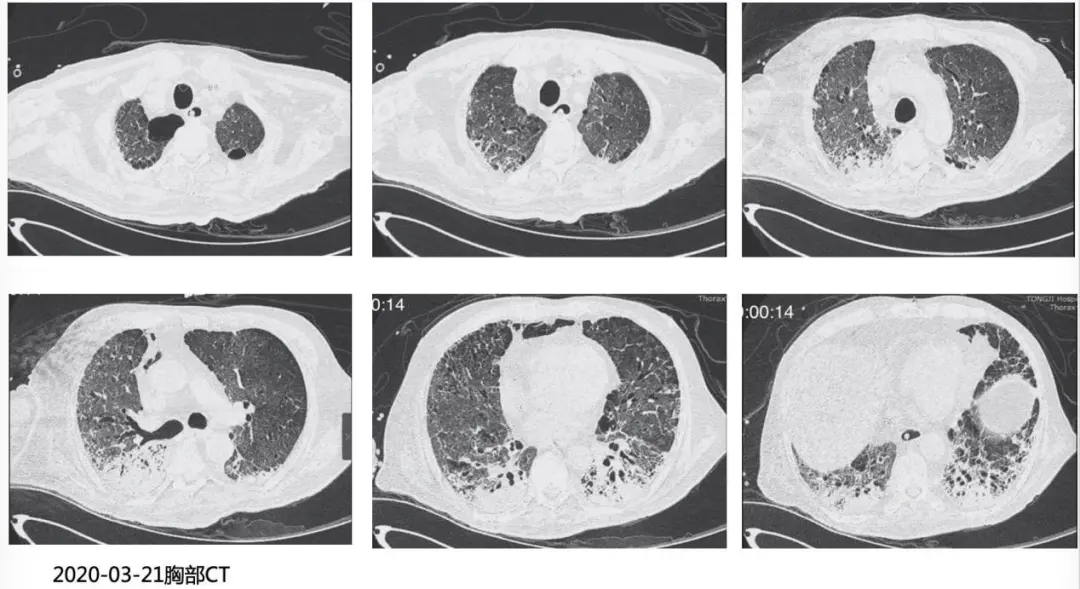
【图4】
问题:从该案例得到的经验教训是什么?
分析
该例患者自外院转入后表现为II型呼吸衰竭,在高水平有创机械通气条件下氧合指数持续小于100mmHg,二氧化碳水平进行性升高,死腔通气明显,呼吸力学监测提示呼吸系统顺应性差,肺可复张潜能低,这一病理生理改变在其他危重型COVID-19患者中也有所体现,其机制尚不明确,但无庸置疑的是,我们需通过气管镜、超声、胸部CT等多种手段明确可能存在分流或死腔通气的原因,筛查包括胸腔、小气道、肺实质、肺血管等多个部位,解除诱因。
虽然目前就COVID-19启动ECMO支持的指征各地观点略有不同,但我们总体遵循「关口前移」的理念,该例患者的ECMO支持无论从挽救性治疗层面出发,还是从器官保护角度考虑,都已符合启动条件。但值得注意的是,在ECMO运行期间如何预防并发症,尤其是COVID-19常合并凝血功能异常,需在ECMO抗凝期间充分评估。
讨论
截止到2020年3月23日,总体病死率约4%左右,但重型、危重型患者的病死率不容乐观,尤其在疫情爆发早期,ICU内28天病死率甚至高达20-61.3%。危重型病例常合并有中-重度ARDS、急性肾损伤、心脏损伤、凝血异常等多系统受累表现,因此在抗病毒治疗基础上的器官功能支持尤为重要。最新研究表明,包括高龄、SOFA评分高、淋巴细胞持续低水平、D二聚体水平升高等提示病例可能进展至危重型,并提示不良预后。该例患者存在以上多项指标异常,死亡风险高,治疗难度大。
目前COVID-19尚无明确循证有效的特异性抗病毒药物,患者病程转归,除了与病毒侵袭力有关,在很大程度上还依赖于自身免疫系统的调节与重建。SARS、MERS以及流感病毒肺炎与COVID-19的情况类似,很多患者感染后存在免疫系统失调的情况,尤其是淋巴细胞计数减低提示病毒性肺炎预后不佳。根据已有的COVID-19患者尸检以及动物模型器官病理结果提示,与流感病毒性肺炎不同的是新冠病毒侵袭的肺部少有淋巴细胞浸润,取而代之的是肺、心脏、肾脏、肠道等多器官单核细胞浸润以及病毒侵袭表现,因此抗病毒治疗仍然是COVID-19治疗的关键,而脾脏、淋巴结等免疫器官则表现为萎缩、凋亡以及坏死,免疫系统的一系列改变考虑可能与大量炎症因子激活固有免疫所致。
该例患者在整个病程中表现为淋巴细胞计数持续极低水平,多次复查包括T细胞(CD3+CD4+、CD3+CD8+)、B细胞、NK细胞水平均显著降低,免疫严重受损,另一方面,多次复查血清铁蛋白、IL-6、IL-8、TNF-α等炎症因子水平持续升高,针对此次COVID-19,有研究者提出「继发性噬血细胞淋巴组织增生症(sHLH)」的概念,因此探讨该类患者是否可能从激素或特异性细胞因子受体拮抗剂等免疫抑制剂中获益的可能。
从目前我们的诊疗经验看,部分患者应用糖皮质激素后呼吸困难症状及影像学均有改善,无继发机会感染的表现,但类固醇相关血糖、血压异常有所表现。该例患者似乎从激素中获益不明显,并且来自既往MERS的研究提示激素应用与MERS-CoV病毒RNA清除时间延迟具有显著相关性,因此不能除外激素在COVID-19中的不良影响。关于康复患者恢复期血浆及静脉输注球蛋白的循证医学证据也暂不明确,我们期待COVID-19相关研究结果。
研究提示COVID-19在ICU患者院感发生率为13.5%,其中既包括呼吸机相关性肺炎,也包含血流感染等其他部位感染,既往研究也明确提示院内获得性感染是流感、SARS等病死率的重要危险因素,且院内获得性感染病原常为多重耐药菌,抗生素治疗效果欠佳,因此也提倡将院感的治疗「关口前移」,重点关注预防措施的实施,包括该例患者治疗中提及的严格隔离、手卫生、减少人工管路、加强引流等措施。
从该例患者的诊治过程我们学习到对于危重型COVID-19患者的诊治,应同等关注原发病治疗(包括抗病毒与免疫调节)以及器官功能支持,防治院内获得性感染是决定治疗成败的关键环节。
参考文献
[1] 国家卫生健康委. "新型冠状病毒感染的肺炎诊疗方案"(试行第七版) [EB/OL]. 2020. http://www.nhc.gov.cn/yzygj/s7653p/202003/46c9294a7dfe4cef80dc7f5912eb1989.shtml
[2] World Health Organization. Clinical management of severe acute respiratory infection when novel coronavirus (2019-nCoV) infection is suspected [EB/OL]. 28 January 2020. https://www.who.int/publications-detail/clinical-management-of-severe-acute-respiratory-infection-when-novel-coronavirus-(ncov)-infection-is-suspected.
[3] 中国医师协会呼吸医师分会危重症医学专业委员会,中华医学会呼吸病学分会危重症医学学组. 体外膜式氧合治疗成人重症呼吸衰竭推荐意见[J]. 中华结核和呼吸杂志, 2019, 42(9):660-684. DOI:10.3760/cma.j.issn.1001-0939.2019.09.006.
[4] Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020;395(10223):497-506.
[5] Yang X, Yu Y, Xu J, et al. Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study. Lancet Respir Med. 2020.
[6] Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020.
[7] Li M, Gu SC, Wu XJ, Xia JG, Zhang Y, Zhan QY. Extracorporeal membrane oxygenation support in 2019 novel coronavirus disease: indications, timing, and implementation. Chin Med J (Engl). 2020.
[8] MacLaren G, Fisher D, Brodie D. Preparing for the Most Critically Ill Patients With COVID-19: The Potential Role of Extracorporeal Membrane Oxygenation. JAMA. 2020.
[9] Cao B, Wang Y, Wen D, et al. A Trial of Lopinavir-Ritonavir in Adults Hospitalized with Severe Covid-19. N Engl J Med. 2020.
[10] Ko JH, Park GE, Lee JY, et al. Predictive factors for pneumonia development and progression to respiratory failure in MERS-CoV infected patients. J Infect. 2016;73(5):468-475.
[11] Panesar NS. Lymphopenia in SARS. Lancet. 2003;361(9373):1985.
[12] Chan JF, Zhang AJ, Yuan S, et al. Simulation of the clinical and pathological manifestations of Coronavirus Disease 2019 (COVID-19) in golden Syrian hamster model: implications for disease pathogenesis and transmissibility. Clin Infect Dis. 2020.
[13] Tian S, Hu W, Niu L, Liu H, Xu H, Xiao SY. Pulmonary Pathology of Early-Phase 2019Novel Coronavirus (COVID-19) Pneumonia in Two Patients With Lung Cancer. J Thorac Oncol. 2020.
专家介绍

詹庆元
博士、主任医师、教授,北京协和医学院博士研究生导师,中日医院呼吸与危重症医学科四部与五部主任。中国医师协会呼吸医师分会危重症医学工作委员会主任委员,中华医学会呼吸病学分会危重症专业组副组长。

于歆
中南大学湘雅医学院博士,中日医院呼吸与危重症医学科专培医师(PCCM第一年)



