引言
相较于老年人,中青年的新冠肺炎患者总体预后较好。我们医疗队在武汉诊治的大多数危重症患者均为老年人,但全国的数据显示,有少数年轻患者进展为重症及危重症,最终死亡。我们较熟悉的几位殉职的医师都年纪较轻,这提示我们应该重视中青年患者的诊治。对于危重症青年新冠肺炎患者,很多都是在短时间内突然快速进展,及早识别及治疗尤为重要。我们在诊治中青年患者的过程中发现,有一部分患者症状及影像学明显好转,但病毒核酸检测出现持续阳性。对于中青年患者我们该如何诊治?我们在实际临床过程中摸索了一些经验,并选取了两个在治疗上均取得成功的中青年病例,与全国同道分享。
该患者虽年轻,但氧合欠佳,CT较外院明显进展,入院前两天内病情进展迅速,渐进性出现胸闷气促……患者处于急性加重期可能,我们应如何治疗?
这是一个32岁的男性患者,为武汉居民,既往体健。患者因「发热11天、咳嗽咳痰5天,胸闷气促2天」于今年2月6日收治于武汉大学人民医院东院。我们追溯其病史,患者于11天前(2020年1月26日)开始出现发热,1周前(1月30日)于协和医院行CT,提示双肺感染、病毒性肺炎待排,口服奥司他韦、阿莫西林,未见明显好转。5天前,患者开始出现咳嗽、咳痰,伴痰中带血,并持续发热,最高39.6摄氏度,2月4日于协和医院行新型冠状病毒核酸提示阳性,予静脉治疗(具体不详)未见好转,渐进性出现胸闷气促症状,门诊以「新型冠状病毒肺炎」收入院。
该病例的查体情况为:体温37.4℃,脉搏110次/分,呼吸32次/分,血压130/70mmhg,SpO2 89%(不吸氧)。患者虽神志清楚,但呼吸急促。心肺未听诊,腹部软,无压痛及反跳痛,肝脾未触及。下肢未见水肿。
辅助检查的情况为:D-二聚体4.41mg/L,纤维蛋白(原)降解产物13.79mg/L,白细胞4.31×10^9个/L,中性粒细胞计数2.9×10^9个/L,淋巴细胞计数0.97×10^9个/L,C反应蛋白64.1mg/L,丙氨酸氨基转移酶109U/L,天冬氨酸氨基转移酶125U/L,乳酸脱氢酶452 U/L,白蛋白34.7g/L,降钙素原0.184ng/mL,肌红蛋白256.45μg/L,CD4计数315个/uL,CD8计数97个/uL,CD4/CD8 3.25.
我们辅助检查了患者的胸部CT(见下图中的2.8),发现该患者两肺见多发斑片状、片状高密度影,部分呈磨玻璃样表现,部分病灶实变、可见「支气管充气征」,总体较外院胸部CT明显进展,右肺上叶可见钙化结节影及条索状。患者入院诊断为新型冠状病毒肺炎(重症)合并细菌性感染,I型呼吸衰竭,肝功能不全,陈旧性肺结核可能。
对该患者的治疗,我们考虑患者虽然年轻,但氧合欠佳,CT较外院明显进展,入院前两天内病情进展迅速,渐进性出现胸闷气促,并考虑其处于急性加重期可能,予以甲强龙40mg qd抗炎治疗,并予以经鼻高流量吸氧,流量60L/min,浓度50%,SPO2 96%。予以阿比多尔(0.2g po TID 5天)、莲花清瘟颗粒 (1.4g po TID 5天)抗病毒,人血丙种球蛋白增强免疫力等对症支持治疗。
考虑到患者有合并细菌感染,我们予以莫西沙星抗感染治疗,同时予以保肝治疗。经过治疗后,患者体温逐渐平稳,呼吸频率下降,氧合改善,一般情况明显好转,炎症指标下降,LDH下降。
因患者最初病情进展较快,治疗一周(2.16)时,我们对他进行了胸部CT复查,提示较前吸收(下图未列出),激素逐渐减量并停药。后复查胸部CT逐渐吸收(见下图),核酸转阴。患者于3月25日出院。

病例1胸部影像转归情况,从左至右,2.8,2.26,3.11,3.25
治疗后患者未再有发热,咳嗽症状好转,炎症指标下降,复查胸部CT也显示两肺病灶明显吸收,可他的咽拭子、痰等标本新型冠状病毒核酸检测仍反复呈阳性
我们分享的第二个病例是一个53岁的男性患者。患者因「咳嗽、发热16天」于今年2月9日转入武汉人民医院东院。患者是从1月24日出现发热的,Tmax 38.5℃,伴咳嗽、咳痰,痰为白色泡沫样,伴乏力。无明显鼻塞、流涕、咽痛、胸闷、气急、纳差、肌肉酸痛等症状。后就近诊所就诊,予「头孢」(具体不详)抗感染治疗,后体温有所下降,但仍有咳嗽、咳痰。1月28日至社区卫生服务中心查胸片示支气管疾患伴感染。行咽拭子新型冠状病毒核酸检测阳性。为进一步诊治收入病房。发病以来,患者精神、夜眠、胃纳可,二便正常,体重无明显改变。
患者流行病学史:武汉市常住居民,既往无特殊病史,否认生食牛羊肉海鲜。
既往史:否认高血压、糖尿病史,否认药物过敏史,否认手术外伤史。
查体情况:T:36.6℃ P:104次/分 RR:20次/分 BP:127/83mmHg,神清,精神可,皮肤巩膜无黄染,浅表淋巴结未及明显肿大,HR 104bpm,律齐,腹平软,无压痛及反跳痛,肝脾肋下未及,双肾区无叩痛,双下肢无水肿。
实验室检查情况:血气(不吸氧):pH 7.46,氧分压 57mmHg,二氧化碳分压 44mmHg,氧饱和度 89%,碱剩余 6.60mmol/L。白细胞 3.95×109/L,中性粒细胞% 57.6%,淋巴细胞% 26.6%,中性粒细胞计数 2.28×109/L,淋巴细胞计数 1.05×109/L,红细胞 4.28×1012/L,血红蛋白 131g/L,血小板计数 263×109/L。C反应蛋白 36.8mg/L,降钙素原 0.053ng/mL。丙氨酸氨基转移酶 36U/L,天冬氨酸氨基转移酶 23U/L,白蛋白 33.4g/L,总胆红素 8.10μmol/L,直接胆红素 2.90μmol/L,尿素 2.60mmol/L,肌酐 72μmol/L,尿酸 266μmol/L。葡萄糖 4.63mmol/L,钾 4.03mmol/L,钠 140mmol/L,氯 103.8mmol/L。氨基末端脑钠肽前体 81.22pg/mL。凝血酶原时间 13.2s,INR 1.14,活化部分凝血活酶时间 26.9s,凝血酶时间 17.8s,纤维蛋白原 6.2g/L,D-二聚体 1.20mg/L。免疫球蛋白G 12.2g/L,免疫球蛋白M 1.31g/L,免疫球蛋白A 3.69g/L,免疫球蛋白E<18.300IU/mL,补体C3 1.17g/L,补体C4 0.274g/L。CD3 61.82%,CD4 37.95%,CD8 18.99%,CD4/CD8 2.0,CD19 9.14%,CD16+56 26.66%。新冠状病毒IgG抗体 104.71AU/mL,新冠状病毒IgM抗体 655.24AU/mL。
患者入院后复查胸部CT(见下图2月10日):双肺见多发斑片、节段性磨玻璃影及实变影,部分伴条索影。考虑病毒性肺炎。入院诊断为新型冠状病毒肺炎(重型)。
该患者入院后,经新冠病毒核酸、血液学及胸部CT等检查,明确诊断新冠病毒性肺炎。根据我国新冠诊治指南,分型为重型。我们予以经鼻导管吸氧,5L/min,患者SpO2可维持于95%以上,未进一步更改呼吸支持方法。治疗上予阿比多尔口服抗病毒治疗5天及阿斯美口服止咳等对症治疗。
治疗期间,我们定期随访患者的肝功能,患者肝功能出现转氨酶升高。结合患者既往无肝炎、脂肪肝等相关病史,我们考虑系抗病毒药物引起可能大,予保肝治疗后,情况得到好转。
对该患者的治疗,总体上我们以支持治疗为主,因经积极治疗后患者病情较为平稳,未用激素治疗。治疗后,患者未再有发热,咳嗽症状好转,炎症指标下降。后复查胸部CT,两肺病灶明显吸收。但患者的咽拭子、痰等标本新型冠状病毒核酸检测仍反复阳性:
2月10日咽拭子阳性,2月17日咽拭子阴性,2月19日咽拭子阳性,2月23日咽拭子、痰均阳性,2月26日咽拭子阴性、痰阳性,2月29日咽拭子阴性、痰阳性,3月3日咽拭子阴性、痰阳性,3月6日咽拭子、痰均阳性,3月9日咽拭子、痰均阴性,3月11日咽拭子阴性、痰阳性,3月13日咽拭子、痰均阴性,3月15日咽拭子阳性、痰阴性。
3月18日、3月20日连续两次咽拭子新型冠状病毒核酸检测。最终,患者符合新型冠状病毒肺炎诊疗方案中的出院标准,于3月22日出院。
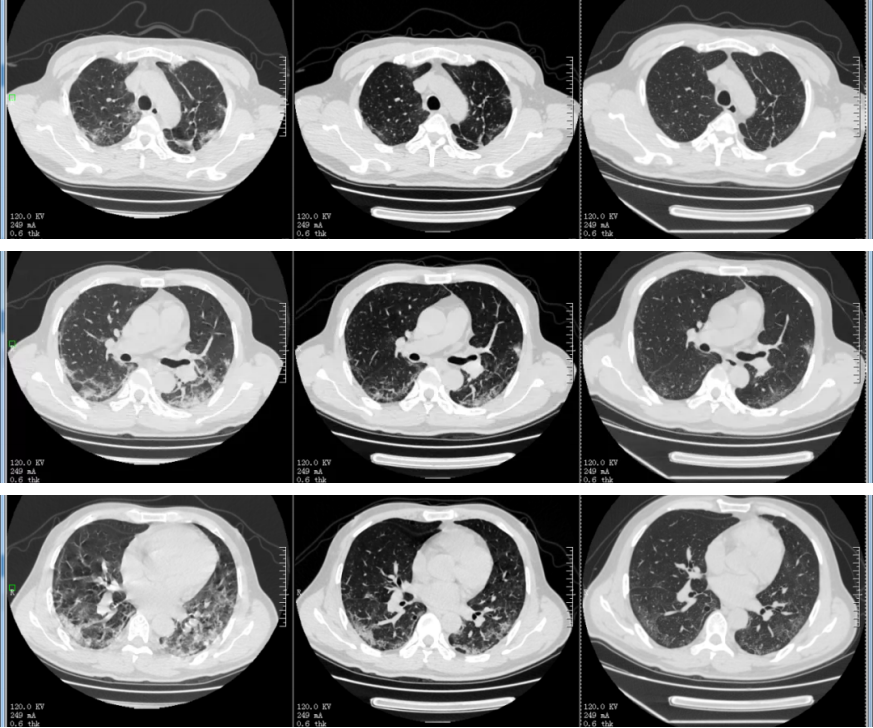
病例2胸部CT演变过程:从左至右,2-10,2-21,3-8
中青年新冠肺炎患者如临床症状有改善但多次核酸检测反复阳性应如何考虑?有哪些证据可供我们参考?……这七点是我们团队的建议
最初的流行病学调查均显示,60岁以上老年人或心脏病、糖尿病等慢性病患者新冠肺炎重症及危重症风险较高,死亡风险也增高,主要原因是这部分人群的免疫系统功能低下,可能无法抵抗病毒的不断复制,最终导致多器官功能的衰竭。但新冠肺炎疫情发展至今,我们的很多观念都应该改变,我们应该清楚地认识到,新冠肺炎不单是一种老年人的疾病,青年健康人群对新冠病毒并没有特殊的免疫力,很多我们平时看着很健康的年轻人,也会出现感染。有部分感染后还很快转为重症,经历气管插管、ECMO等最后还是未能成功救活。而有很多因素,也与青年人感染预后相关,比如病毒载量、肥胖、基因情况、炎症风暴、男性等……因此,对于呼吸科医生而言,最重要的是快速判断危重情况以及有效阻止疾病的进展。
问题1:针对第一个因发热在门诊治疗的病例,出现快速进展的情况,此时如何治疗对于改善其预后起着关键作用?
第一个病例只有32岁,最初因为发热在门诊治疗,胸部CT提示病毒性肺炎(本文未列出),但并不重,于门诊治疗,但入院前两天内患者快速进展,渐近性出现胸闷气促,氧饱和度下降。这个时候收入院有效的治疗对于改善其预后非常关键。
问题2:哪些指标的监测对于预防其转为重症尤为重要?
我们医疗队通过有限的病例,提出对于青年患者,以下指标的监测对于预防其转为重症尤为重要:氧合指数,CT影像学,中性粒细胞数,LDH。对于居家观察治疗的患者,氧合指数可以为血氧饱和度替代。对于重症患者治疗过程中,虽然CT影像学有滞后效应,但我们还是推荐应该密切监测影像学变化,如向多肺叶浸润发展、合并细菌性肺炎改变等需要及时鉴别和发现。中性粒细胞和LDH也是我们通过总结发现,两者的进行性升高均与临床预后明显相关。
问题3:对于年轻患者而言,激素治疗应该如何考虑?
对于年轻患者,激素治疗应该个体化,病例一病情较重,机体炎症反应呈失控趋势,激素的应用就尤为重要,我们采取的小剂量短疗程的方法,最终取得比较理想的结果。
问题4:针对病例二入院前病史相对较长,CT影像学呈慢性化趋势,各个指标未提示进展的情况,应该如何治疗?
病例二入院前病史相对较长,CT影像学呈慢性化趋势,各个指标未提示进展,这个时候治疗以抗病毒复制为主。同时,对于重症的年轻患者,我们也推荐应用丙种球蛋白。呼吸支持我们首选推荐HFNC,若仍无法维持氧合或者其余指标提示进行性加重,建议尽早气管插管及ECMO支持。
问题5:针对病例二的特点,临床症状改善,但多次核酸检测反复阳性,我们应该如何考虑?
第二例病例还有个特点就是临床症状改善,却多次核酸检测反复阳性。我们是这样分析的:有研究显示不同的呼吸道标本核酸检测的阳性率是不同的。一项纳入了213例患者的研究显示在发病后的一周内痰液标本的阳性率最高,重症和轻症病例痰液阳性率分别为88.9%和82.2%,鼻咽拭子阳性率分别为73.3%和72.1%。在发病的第二周痰液仍然阳性率最高,重症和轻症病例痰液阳性率分别为83.3%和74.4%,鼻咽拭子阳性率分别为72.3%和53.6%。而在发病二周后重症和轻症病例痰液阳性率分别为61.1%和42.9%,鼻咽拭子阳性率分别为50.0%和54.5%。
因此,该患者在住院二周以后同时接受了痰液及鼻咽拭子核酸检测,以期提高核酸检测阳性率。从结果来看,如果单纯进行鼻咽拭子核酸检测,该患者在2-29已达到出院标准,但其实其体内的病毒仍未完全清除,痰液核酸检测仍为阳性,具有一定的传染性,并不适合出院。
考虑到新冠病毒的高传染性,我们认为,每个患者出院前必须仔细评估,严格把握出院指征。而对多种标本进行核酸检测可以提高检测的阳性率,能更好地帮助判断患者的病情。
该患者入院后进行病毒核酸检测显示病毒脱落持续时间为38天。因为患者外院曾经检测到阳性,只是具体时间不详,因此该患者病毒脱落持续时间肯定长于38天。而从出现症状开始到核酸检测阴性的时间更是长达53天。虽然患者的症状和影像学明显改善,但是病毒清除的时间非常长。
来自金银潭医院和武汉肺科医院的数据显示,137例存活的患者中病毒脱落的中位持续时间为20天,其中重症患者19天,而危重症患者24天,最长者长达37天。另一篇文献报道了16例轻症患者病毒脱落的平均持续时间为5.5天,最长8天。新加坡报道的18例患者中从出现症状开始到核酸检测阴性的时间最长为24天。有观念认为,老年人或有缺陷的患者因为抵抗力等因素病毒清除会有延迟,核酸检测阳性时间会延长,但我们实际看到的情况是,有部分年轻患者病毒清除时间也会很长,有少数患者可能出现复阳。
综上,对于中青年新冠肺炎患者,我们根据诊治经验总结如下:
(1)加强监测:氧合的监测是最直接简便的,就算是轻症患者我们也提倡自我监测指端氧饱和度的变化,同时观察炎症标志物的变化及影像学的变化;
(2)及早对急性加重进行预判与评估;
(3)正确使用激素;
(4)及早使用呼吸支持;
(5)重视个体化治疗;
(6)应该留取多个标本进行核酸检测判断转阴情况;
(7)新型冠状病毒清除的时间因人而异,即使是年轻患者,病毒清除时间也可很长。
参考文献
[1] Liu K, Chen Y, Lin R, Han K. Clinical features of COVID-19 in elderly patients: A comparison with young and middle-aged patients. The Journal of infection 2020: pii: S0163-4453(20) 30116-X: 10.1016/j.jinf.2020.03.005.
[2] Weiss P, Murdoch DR. Clinical course and mortality risk of severe COVID-19. Lancet 2020: 395(10229): 1014-1015.
[3] Yang Yang, Minghui Yang, Chenguang Shen, et al. Evaluating the accuracy of different respiratory specimens in the laboratory diagnosis and monitoring the viral shedding of 2019-nCoV infections. MedRxiv preprint. DOI: https://doi.org/10.1101/2020.02.11.20021493.
[4] Fei Zhou, Ting Yu, Ronghui Du, et al. Clinical Course and Risk Factors for Mortality of Adult Inpatients With COVID-19 in Wuhan, China: A Retrospective Cohort Study. Lancet, 2020,395 (10229):1054-1062. DOI: 10.1016/S0140-6736(20)30566-3.
[5] De Chang, Guoxin Mo, Xin Yuan, et al. Time Kinetics of Viral Clearance and Resolution of Symptoms in Novel Coronavirus Infection. Am J Respir Crit Care Med, 2020 Mar 23[Online ahead of print]. DOI: 10.1164/rccm.202003-0524LE.
[6] Barnaby Edward Young, Sean Wei Xiang Ong, Shirin Kalimuddin, et al. Epidemiologic Features and Clinical Course of Patients Infected With SARS-CoV-2 in Singapore. JAMA, 2020 Mar 3[Online ahead of print]. DOI: 10.1001/jama.2020.3204.
专家介绍

刘子龙
复旦大学附属中山医院呼吸与危重症医学科 主治医师,医学博士。中国医药教育协会呼吸病康复专业委员会委员兼副秘书长以第一作者发表SCI论文7篇主持国家自然科学基金1项、中山医院院级基金1项中山医院国家援鄂医疗队一员。

李佳旻
复旦大学附属中山医院呼吸与危重症医学科,主治医师,医学硕士,中山医院国家援鄂医疗队一员。

宋元林
复旦大学附属中山医院呼吸与危重症医学科主任上海市教委特聘教授,博士生导师上海市呼吸病研究所副所长中华医学会呼吸分会常务委员上海市呼吸病学会候任主任委员亚太呼吸病学会感染学组组长长期从事呼吸系统疾病的医教研工作。擅长支气管扩张,慢阻肺等气道疾病,肺部感染,急慢性呼吸衰竭的诊断和治疗。先后申请到国家自然基金面上项目,973子课题,上海市科委重大,重点项目,教育部博士点基金,参与自然基金重大和重点项目等。发表论文150余篇,编写论著10余部。


