引言
老年男性出现咳嗽、咳痰及活动后气促,数次抗感染治疗未见明显改善,气急气促仍在不断加重,究竟是什么疾病引起了这样的症状?通过本案例的分享,说明对间质性肺炎病因的分类能够很好地帮助我们对间质性肺炎进行鉴别诊断。间质性肺炎的病理检查包括传统经支气管镜肺活检、冷冻肺活检,甚至外科手术肺活检,病理检查结果对鉴别诊断会有一定的帮助。我们在临床工作中应该熟悉药物常见的不良反应。胺碘酮引起的间质性肺炎是一种很经典的药物反应,还有一些药物如ACEI,它引起持续性咳嗽也是呼吸科常见的由药物不良反应引起的疾病,若不仔细询问病史,很容易漏掉这样的病因。临床医生应时刻绷紧药物不良反应这根弦,一方面谨慎用药减少不良反应,另一方面有利于疾病的准确诊断。
物理系退休老教授无任何诱因出现咳嗽、咳痰,活动后气促,四次对症治疗症状均无改善,诊断思路在哪?
患者是一位77岁高龄的物理系退休老教授,主诉「咳嗽咳痰伴活动后气促1月」前来我院就诊。2019年8月初,患者无明显诱因下出现咳嗽、咳少量白痰及活动后气促等症状。无胸闷、胸痛、咯血,无尿少、水肿,无关节痛、皮疹等不适。因主诉症状不断加重,患者于8月16日前往当地医院就诊,初步考虑为肺部感染,予头孢克洛1片tid口服3天治疗,症状无明显缓解,于8月21日再次前往当地医院就诊,查血常规无特殊,考虑为病毒感染,予利巴韦林口服治疗5日。8月26日再次查血常规,WBC:9.09x10^9/L,N:57.9%,行胸部CT示双肺多发炎症可能,伴有纵膈多发轻度肿大淋巴结,予左氧氟沙星0.5g qd静滴治疗4天,症状仍无明显改善。
患者于8月30日到我院就诊后,对其进行体格检查情况为:T:36.4℃,P:64次/分,R:16次/分,BP:130/76mmHg,静息时呼吸平稳,全身皮肤无黄染、紫绀,无肝掌、蜘蛛痣。全身浅表淋巴结无肿大,胸廓无畸形,双肺叩诊清音,听诊双肺呼吸音粗,可闻及湿啰音,以双上肺为甚。未闻及干啰音。心前区无隆起,心率64次/分,律齐。双下肢无水肿。
实验室检查情况为:血常规WBC 9.10x10^9/L,N 67.7%。cTnT<0.003ng/ml,proBNP:224.8pg/ml,D-dimer正常,ESR 24mm/H; CRP 2.4mg/L; PCT 0.04ng/ml。肝功能:ALT 32 u/mL ,AST 35 u/mL , 白蛋白37g/L,球蛋白41g;肌酐:93uml/L。痰培养:白色念珠菌1+;细菌培养(-)。痰涂片细菌、真菌、结核(-)。呼吸系统特殊病原体九联检查、肺炎支原体IgM、IgG 均阴性。巨细胞病毒IgG(+)、IgM(-)。T-SPOT 试验A孔8,B孔 8。G试验、GM试验、隐球菌荚膜抗原(-)。乙肝两对半(-)。
入院后予头孢吡肟2g qd和莫西沙星0.4g qd治疗2天,但患者症状均无明显好转,并且活动后气急、气促的症状还在不断加重。体重无明显变化。
追查既往史:患者2016年行前列腺癌根治术,每年随访,病情稳定。2019年1月发现阵发性房颤,服用胺碘酮0.2g qd、利伐沙班15mg qd抗凝治疗。否认高血压、冠心病、糖尿病等病史。传染病史:40余年前曾患甲肝,已治愈。否认过敏史。否认吸烟、饮酒史,否认疫区驻留史。
对于这种咳嗽、咳少量白痰、活动后气促的患者,初步诊断的思路是什么?
首先分析引起气喘的原因:有多种原因均可引起起气喘。对老年人而言,慢性阻塞性肺病是气喘的常见原因,如有继发感染,可能会急性加重。但该患者并无吸烟史,也没有反复、长期咳嗽、咳痰的病史。从病史分析,不支持支气管哮喘的诊断;心功能不全或者严重心律失常,也是老年人常见的气促原因。该患者Holter检查示心房颤动,频发室早。无下肢水肿及夜间阵发性呼吸困难,proGRP不高,也不太支持心功能不全。因此,胸部CT和肺功能检查是判断其气促原因的重要依据。

本院胸部CT(2019-08-30)示:双肺弥漫性间质性改变,有网格状改变、毛玻璃影、局部有支气管牵拉形成支气管扩张的表现。
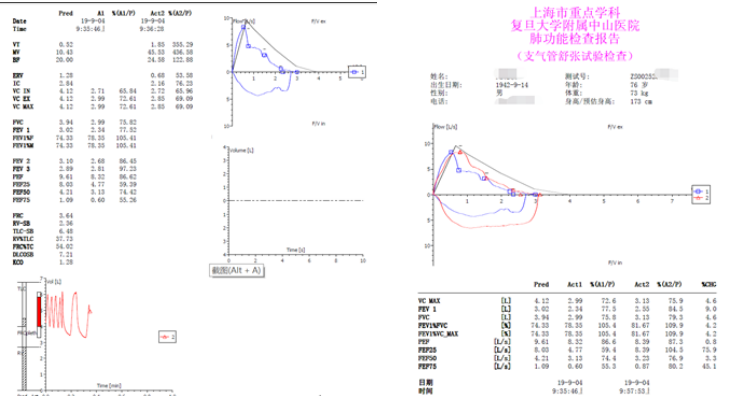
肺功能:轻度限制性通气功能障碍,支气管舒张实验阴性。
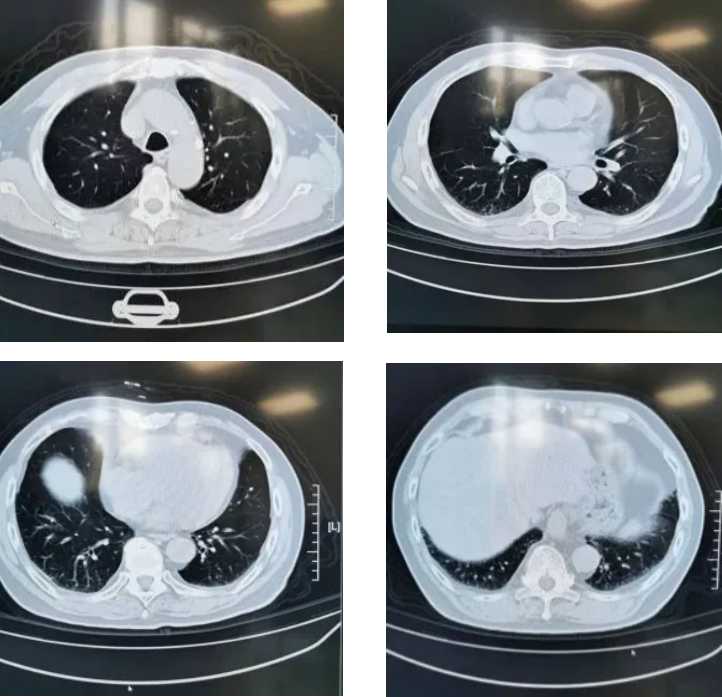
动脉血气(09-02):PaO2:68mmHg,PaCO2:35mmHg。动脉血气(09-11):PaO2:65mmHg,PaCO2:37mmHg。胸CT和肺功能都指向肺弥漫性间质性病变。
追溯患者2018年体检胸部CT(2018-1-22):两肺下叶轻度间质增生,无显著双肺弥漫性间质改变。而且近一个月出现气促症状、低氧血症,说明间质性病变有活动性。
如何鉴别诊断?患者为控制房颤曾有8个月的胺碘酮服用史,成为破解病因之关键
引起间质性肺炎的常见病因可以分为五类:①感染性疾病:真菌性肺炎、非典型性病原体感染、病毒感染等;②风湿性疾病:PM/DM、RA、SLE、硬皮病及混合性结缔组织病等;③职业及环境因素:矽肺、石棉肺等;④药源性及辐射性因素;⑤特发性疾病:结节病、机化性肺炎、IPF等。
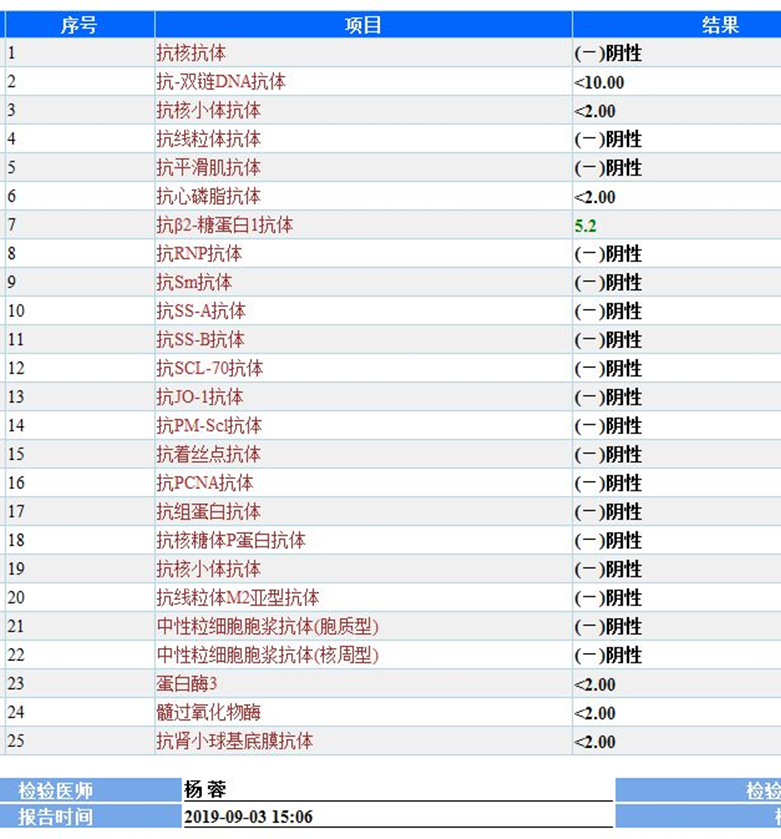
我们针对患者情况进行了分析:上述感染性指标的检查结果及抗生素治疗无效,均提示感染性疾病可能不大;而患者自体免疫指标均正常,且无关节痛、皮肤结节等肺外表现,风湿性疾病缺乏依据;患者职业为物理系教授,工作、生活中无石棉、硅等物质的长期接触史,可以排除石棉肺、矽肺等;患者近期生活环境稳定,无真菌等易过敏物质接触史,且CT结果与过敏性肺泡炎(主要表现为以中上肺野为主的中心性磨玻璃样或结节样不透光区)不符,也基本可以排除过敏性肺泡炎。至于结节病和机化性肺炎还需病理活检确诊,目前无明确依据,但影像特征并不符合这两种疾病。
但特别需要注意的是,患者曾为控制房颤有8个月的胺碘酮服用史,这个信息成为关键突破口。通过各项检查结果以及上述分析,我们排除了患者有其他常见疾病,考虑药物性相关性肺间质病变的可能性比较大。
因此,考虑胺碘酮相关性间质性肺炎。如何进行下一步治疗?
9月7日起,停用胺碘酮,用索塔洛尔控制心律失常;用甲强龙40mg ivgtt qd、阿奇霉素0.5g ivgtt qd、富露施控制肺间质疾病;行补钙、保护胃黏膜等治疗。
患者于2019年9月24日到我院随访,活动后气促的症状已得到明显改善,胸部CT示双肺间质性炎症灶较前也有明显好转,查动脉血气示PaO2:81mmHg,PaCO2:38mmHg,相较于9月2日的PaO2:65-68mmHg有明显提升。
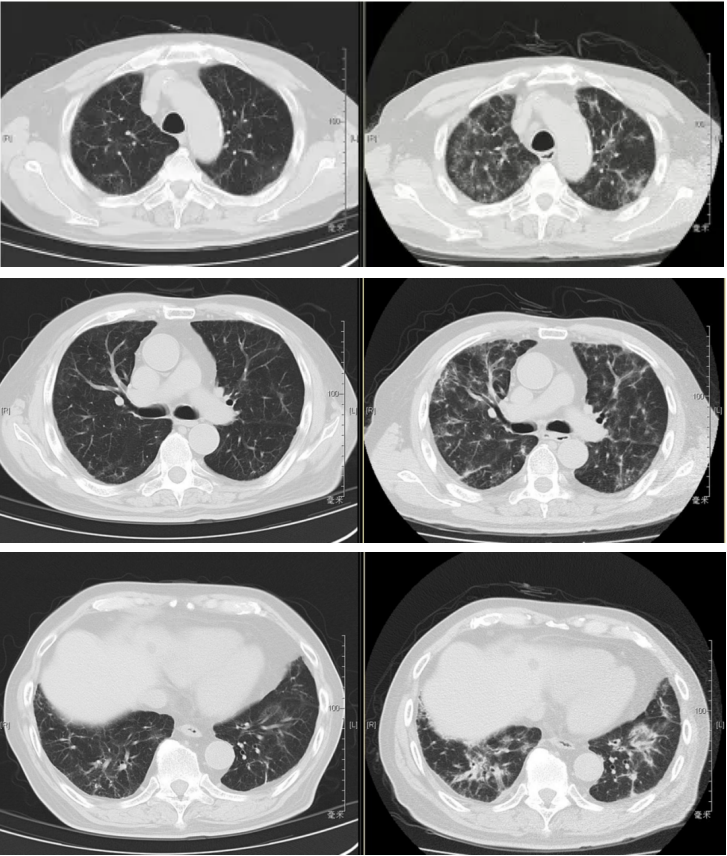
回溯该案例,我们有哪些经验和总结?
首先,要分析胺碘酮的不良反应有哪些。胺碘酮是一种碘化的苯并呋喃衍生物,用于抑制室性及室上性快速性心律失常,口服吸收缓慢,主要分布于脂肪组织、含脂丰富的组织,主要经肝代谢消除。胺碘酮的不良反应主要有:肺毒性,光敏感性,皮肤、角膜色素沉积,甲状腺功能异常,肝功能异常,骨髓抑制。其中,胺碘酮的肺毒性可表现为:间质性肺炎(最常见);机化性肺炎(organizing pneumonia, OP);急性呼吸窘迫综合征(acute respiratory distress syndrome, ARDS);弥漫性肺泡出血(diffuse alveolar hemorrhage, DAH);肺结节及孤立性肿块;胸腔积液(罕见)
胺碘酮相关性间质性肺炎有哪些特点?
1、常发生于治疗2个月后(有2-3周后发生肺毒性的报道);
2、发生率:1-5%,与剂量相关(通常发生于胺碘酮>400mg/d);
3、病理表现:非特异性间质性肺炎(伴单个核细胞浸润)、Ⅱ型细胞增生、间质水肿、纤维化,以及充满脂质的肺泡巨噬细胞(特征性表现)
危险因素:累积剂量高,日剂量超过400mg/d,治疗时间超过2个月,高龄(60岁以上的患者和使用胺碘酮6-12个月的患者发生毒性的风险最高),已存在的肺疾病、胸部手术、肺血管造影。
临床表现:干咳、呼吸困难(50-75%);发热(35-50%);胸膜炎性疼痛、体重减轻。体征:双侧吸气性爆裂音。辅助检查:外周血→非特异性,肺功能→限制性病变、弥散量下降。影像:局灶性或弥漫性网状影或磨玻璃样影(可呈游走性表现)
胺碘酮相关性间质性肺炎的诊断要点有哪些?
1、明确用药史(剂量、使用时长);
2、影像学(新发的毛玻璃、网状影);
3、排除心衰(EF值、BNP);
4、排除肺部感染;
5、排除其余间质性肺病(过敏性肺炎、风湿性肺疾病);
6、停用胺碘酮后症状及影像学改善
如何治疗?
1、症状严重、氧合度降低的患者:停药,全身糖皮质激素治疗 (eg 泼尼松40-60mg/d,2-6个月缓慢减量至停药);
2、症状轻微、氧合正常的患者可观察。
关于复发:胺碘酮相关性间质性肺炎的复发可能与胺碘酮蓄积于脂肪组织,半衰期长(T1/2=45天)相关,采取的治疗:糖皮质激素恢复最近有效剂量,不建议恢复后再次使用胺碘酮。
关于预后:3/4的患者在停药后,无论用或不用糖皮质激素治疗,病情都稳定下来或发生改善
同时,我们还要注意到,临床中其他常见药物也易引起药物相关性肺间质病,比如:
1、抗菌药:呋喃妥因、柳氮磺胺吡啶;
2、抗炎药:阿司匹林、依那西普;
3、抗心律失常药:ACEI、胺碘酮;
4、抗肿瘤药:吉非替尼、埃罗替尼;
5、生物制剂:贝伐单抗、利妥昔单抗;
6、其他:溴隐亭、卡马西平
讨论
对肺间质性疾病的诊断要关注以下几点:
首先,要判断是否为肺间质性疾病。高分辨CT中肺间质的网格状改变是肺间质性疾病的典型表现,一些严重的、陈旧的病变可表现为蜂窝状改变,还有一些表现为毛玻璃样改变,除此之外,还可以见到支气管牵拉、扩张等更复杂的改变。肺间质病变常有CT影像特征性改变,但仅凭影像学检查来确立诊断尚嫌不够,肺功能检查有助于间质病诊断。间质性肺疾病的典型肺功能表现为限制性通气功能障碍,同时弥散功能也可以受到影响。一部分病人甚至还需行动脉血气检查,病人的缺氧情况可以反映病情的严重情况以及预后。如果病人的临床表现、胸部CT表现以及肺功能结果三者均符合肺间质疾病的表现就可以确立诊断了。
其次,影像学结果中病变是弥散性还是局限性也是诊断的一个关键点。肺间质改变并不等同于肺间质性疾病。肺间质性疾病通常是指弥漫性肺间质改变,很多肺部感染如结核,或者其他疾病如COPD等都可能存在肺间质改变,但这些疾病并非肺间质性疾病。
最后是判断肺间质性疾病的活动性。对于病情很轻或者陈旧性病变的病人可以不处理,但对于有症状或者处于活动期的病人应该积极治疗,因此,判断肺间质性疾病的活动性十分重要。间质性肺疾病的病理变化通常先是肺间质部位炎症反应,然后是胶原增生和纤维化,在已形成纤维化时药物的治疗效果就不理想了。
是否为活动性间质性肺疾病可以从病人症状、CT和病理三方面进行判断。CT上表现为毛玻璃影常提示为活动期,表现为网格状影和蜂窝状影一般非活动期可能性大。间质性肺疾病的病理诊断存在一定难度,很可能多次活检仍无法明确病因。目前病理诊断多是描述性诊断和病因诊断掺杂在一起,不少肺间质性单从病理活检难以确定病因,所以常需根据病史、CT影像、病理活检来综合判断肺间质病的病因。该例患者有明显的胺碘酮治疗病史,结合他新近发生的肺间质性病变,而且有典型的CT的特征,停用胺碘酮、激素治疗有效等,最终从临床诊断他为胺碘酮引起的肺间质性疾病。
专家介绍

宋元林
复旦大学附属中山医院呼吸与危重医学科主任,博士生导师。上海市教委特聘教授,东方学者,上海市呼吸病学会候任主任委员,上海市呼吸病研究所副所长,中华医学会呼吸分会常务委员,亚太呼吸病学会感染学组组长。Respirology副主编,Clinical Respiratory Journal 副主编, Am J Physiology-lung 编委。

张新
复旦大学附属中山医院呼吸科主任医师,医学博士;复旦大学附属中山医院呼吸科副主任,肺部肿瘤与呼吸介入科主任;中华医学会呼吸分会介入学组委员,中国医药教育协会肺部肿瘤专委会常委;亚太医学生物免疫学会常务理事;上海市抗癌协会呼吸肿瘤介入专委会副主任委员;上海市抗癌协会肺癌分子靶向与免疫治疗专委员会副主任委员;《上海医药》杂志编委。从事呼吸及肺癌诊疗工作27年,先后从事的研究工作有肺癌基因诊断及基因治疗、靶向与化疗的联合应用、肺癌液体活检、磁导航引导肺活检等,作为分中心PI参加多项国际临床试验。参编《实用内科学》等专著6部,发表论文三十余篇。

张勇
复旦大学附属中山医院呼吸科副主任医师,博士;中国医师协会呼吸分会研究工作工作组委员;中国医师协会内镜分会呼吸内镜青年委员会委员;中国医药生物技术协会基因检测技术分会委员。

闫宇
复旦大学附属中山医院 呼吸科 硕士研究生、中山医院 住院医师规范化培训 内科基地 在培。

邓怡
复旦大学上海医学院硕士研究生。
本文完
采写编辑:冬雪凝;排版:Jerry


