一位医学大家说过,医生的技术水平是用患者的生命换来的。一个教训和经验的分享定能挽救更多的患者。这里是医生的医生,为你诊断专业的缺陷,开出预防误诊的良方。
今天《您误诊了吗》专栏开启,欢迎关注。
从诊断标准来看,患者完全满足CTEPH的诊断标准
病例:患者女性,43岁,主因“呼吸困难加重1年余”就诊。患者入院前曾于外院就诊,常规检查未见明显异常,肺CT提示局限性磨玻璃影及胸腔积液,右心漂浮导管测平均肺动脉压>44mmHg,左心室功能基本正常(心指数:2.1L/min·m2,肺动脉楔压 15mmHg),通气/灌注显像提示灌注-血流不匹配,多发局灶灌注缺损,呈典型外周性肺栓塞表现(图1)。基于上述结果,患者诊断“慢性血栓栓塞性肺动脉高压”,并给予利奥西呱(Riociguat)治疗,但患者后因严重的低血压停止了该药的使用。由于患者反复出现胸腔积液,给予永久胸腔置管治疗,现为求进一步治疗来诊。
图1:通气/灌注扫描提示多发双侧灌注缺损,高度可能双侧肺栓塞。橙色区域提示灌注区域。本图为肺CT与灌注显像融合图。
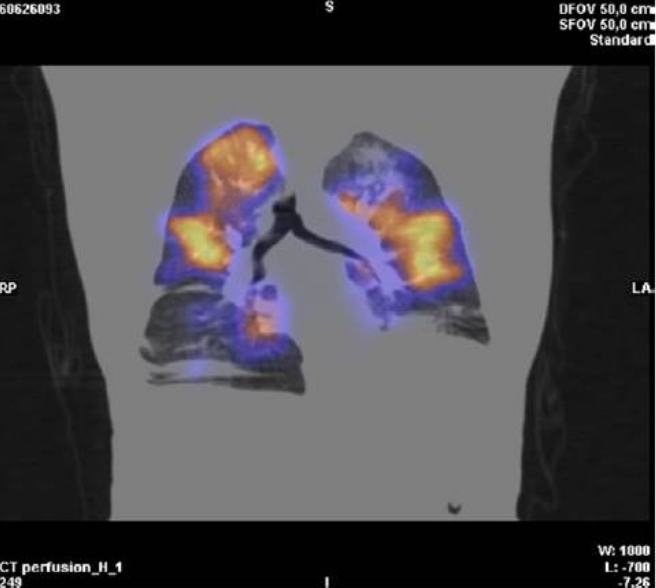
如果读者您面前现正坐着这位患者,您同意这个诊断吗?
我们先来看看慢性血栓栓塞性肺动脉高压(chronic thromboembolic pulmonary hypertension, CTEPH)这个疾病的特点,大多数CTEPH发生于急性肺栓塞(Pulmonary embolism, PE)后,发病率约为1%-2.3%[1]。该病病因目前尚不明确。其临床特征为慢性进行性的呼吸困难和活动耐量减低,最终因肺动脉高压、右心功能不全造成心输出量下降及体循环瘀血表现。
CTEPH的诊断需要同时满足以下2条标准:(1)必须存在肺动脉高压,定义为静息时平均肺动脉压(pulmonary arterial pressure, PAP)大于或等于25mmHg,且肺毛细血管楔压(pulmonary capillary wedge pressure, PCWP)不升高(即,PCWP≤15mmHg)[2];(2)必须存在近端或远端肺血管的血栓栓塞性阻塞,且推测其可能是肺动脉高压的原因。
再回到这位就诊的患者,对于第1条标准,该患者mPAP达44mmHg,PCWP 15mmHg,满足标准;对于第2条标准,即要求临床存在肺血管血栓栓塞的证据,目前常用的辅助检查有CT肺血管造影(computed tomographic pulmonary angiography, CTPA)和通气-灌注(ventilation-perfusion, V/Q)扫描等,该患者V/Q扫描提示灌注-血流不匹配,多发灌注缺损,为肺血栓栓塞的典型表现,似乎也满足该条标准。因此,从诊断标准来看,该患者满足CTEPH的诊断标准。
但是,这个患者真的诊断明确了吗?我们再回顾这个患者的临床表现,胸腔积液表现较为显著,而且我们似乎忽略了CT上磨玻璃影表现。随着大家对肺血栓栓塞认识的逐渐深入,现在临床并不罕见,但是顽固的胸腔积液和肺磨玻璃影似乎在肺血栓栓塞中不常见。因此,接诊这位患者的医生再次为患者做了CT检查,表现如图2、3。
图2:CT肺窗表现包括胸腔积液(*)、磨玻璃影(短箭头)、小叶中心性实变(长箭头)及小叶间隔增厚(三角箭头)
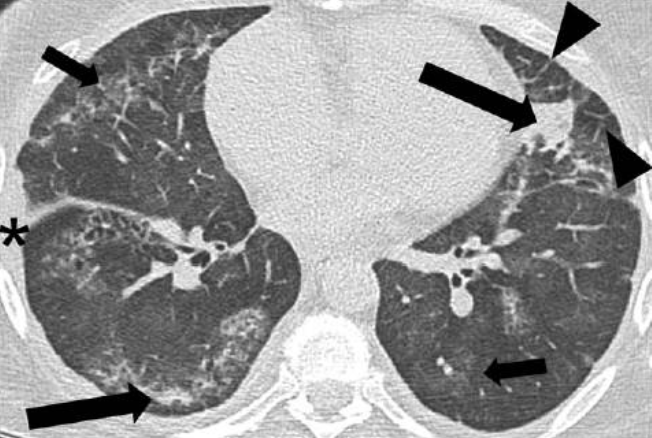
图3:CT纵隔窗提示纵隔淋巴结肿大。
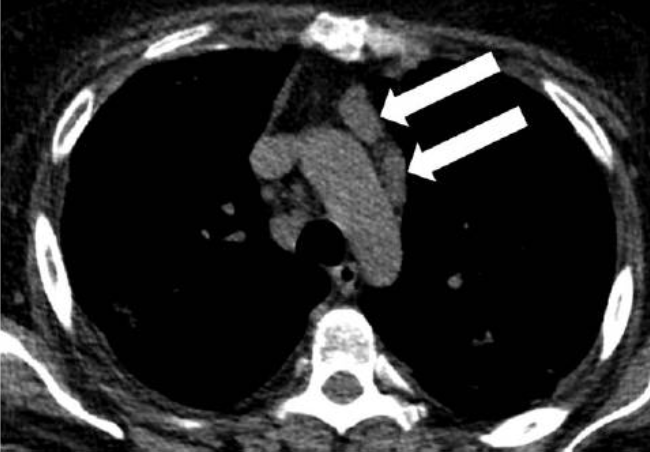
重新审视肺CT后,再次诊断为肺静脉闭塞性疾病
重新审视肺CT后,我们发现该患者存在典型淋巴-静脉回流受阻的表现:静脉回流受阻造成小叶间隔增厚及顽固性胸腔积液,淋巴回流受阻导致纵隔淋巴结增大,磨玻璃影及小叶中心性实变均为小叶间质压力增高导致肺泡腔内渗出表现。因此,结合患者肺动脉高压表现,最终患者诊断为肺静脉闭塞性疾病(pulmonary veno-occlusive disease, PVOD)。
通气正常伴局灶性低灌注的表现是PVOD容易误诊的原因
PVOD是一类因纤维组织增生导致的广泛而弥漫的肺小静脉闭塞为主要特征的一类疾病,与遗传背景、感染、毒物接触、血栓形成及自身免疫性疾病都有一定关系。临床表现无特异性,主要为低氧血症导致呼吸困难及肺动脉高压继发右心功能不全表现,这类患者胸腔积液表现较为显著。肺CT表现为光滑的小叶间隔增厚、弥漫性或呈马赛克样的磨玻璃样不透光区、胸腔积液及肺泡实变[3],中央肺静脉及左心房一般不增大,一些病例中可以见到纵隔淋巴结肿大。值得注意的是,虽然PVOD以不同程度的肺小静脉闭塞为特点,但心导管检查中PCWP往往是正常的,其反映的是中央肺静脉及左心房的压力,而这些结构在PVOD患者中大多是正常的。[4]而由于肺循环受阻造成灌注不足,在V/Q扫描中出现通气正常伴局灶性低灌注的表现,是PVOD容易误诊为CTEPH的原因。
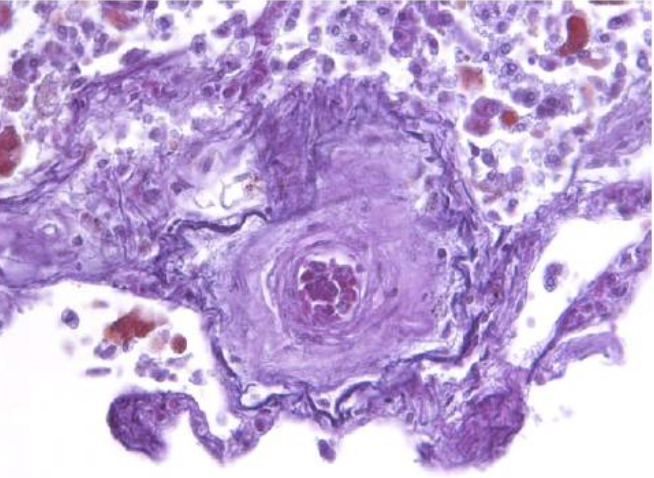
PVOD的治疗仍是目前非常棘手的问题,血管扩张剂如依前列醇及钙离子拮抗剂可能有效,但有诱发肺水肿的风险。继发于自身免疫病的PVOD可以应用糖皮质激素及免疫抑制剂,合并血栓栓塞患者可应用抗凝药。但有效治疗目前仍仅有肺移植一种方式。该患者诊断PVOD后拟行肺移植治疗,但不幸的是在等待供体时死于右心衰竭。尸检确定了PVOD诊断(图4)。
图4:肺小静脉管腔近全闭塞,内膜显著增厚,外周松散纤维组织增生,临近肺泡内可见较多吞噬含铁血黄素的巨噬细胞(胶原纤维染色,×400)
点评:分析病情的时候,一定要紧贴临床
本例病例中,一个常见的通气-灌注显像无意中诱导了不正确的诊断,而巧合的是本例患者的部分特征也恰好满足了不正确诊断的诊断标准,但是通过对临床表现的全面分析,最终还是得到了正确结论。可见,很多疾病的诊断并非一蹴而就,对于少见病而言更是如此。所有疾病的临床诊断标准都不能实现100%的敏感性和特异性,因此在分析病情的时候,一定要紧贴临床,仔细分析患者每一个临床表现,反复推敲是否可以一元论解释,最终给出合理的诊断。对于辅助检查的结果,一定要贴合临床,想到多种解释的可能性,才可以游刃有余地让辅助检查服务于临床诊断。
(文/中日医院呼吸与危重症医学科 王诗尧)
病例来源:
Balke L, Both M, Winkler C, et al. Scintigraphy Leading to the Misdiagnosis of Chronic Thromboembolic Disease in a Patient With Pulmonary Veno-Occlusive Disease.[J]. Circulation, 2016, 133(16):1627-1628.
参考文献:
1. Klok F A, Kralingen K W V, Dijk A P J V, et al. Prospective cardiopulmonary screening program to detect chronic thromboembolic pulmonary hypertension in patients after acute pulmonary embolism[J]. Haematologica, 2010, 95(6):970-5.
2. Tsangaris I, Orfanos S, Bouros D. Pulmonary hypertension and lung diseases: a suggestion for revision of the clinical classification.[J]. European Respiratory Journal, 2010, 35(3):700-1.
3. Swensen S J, Tashjian J H, Myers J L, et al. Pulmonary venoocclusive disease: CT findings in eight patients.[J]. Ajr American Journal of Roentgenology, 1996, 167(4):937-40.
4. Weed H G. Pulmonary "capillary" wedge pressure not the pressure in the pulmonary capillaries.[J]. Chest, 1991, 100(100):1138-40.


