肺部病变的病因鉴别是临床医生常常遇到的挑战。如何鉴别感染与非感染,对临床决策往往带来很大的困扰。
对感染的过度解读,会造成抗生素的滥用、增加耐药菌的产生,对感染的判断不足,或是漏诊,过度使用抗炎或细胞毒药物,又会造成感染播散,严重时危及患者生命。如何在临床上做出正确的判断,对于患者的治疗至关重要。
本文试图为临床医生判断感染或非感染性肺部疾病,提供一些诊治线索。
一般线索
临床上,通常我们可以根据患者的临床表现和实验室检查做出一些初步判断。比如:
支持感染的证据包括:
(1)患者存在免疫抑制状态的基础:如糖尿病,长期使用皮质激素或免疫抑制药物,肿瘤患者曾进行过放化疗或免疫治疗,以及人类免疫缺陷病毒感染;(2)患者的临床表现中出现感染中毒症状;(3)患者的化验提示:①白细胞过高或过低;②淋巴细胞绝对值很低;③降钙素原(PCT)的升高等等。
由于感染和非感染的炎症性疾病都可以出现血沉、C反应蛋白等炎症指标的明显升高,因此炎症指标对于感染与非感染的鉴别价值有限,仅有助于某些不出现全身炎症反应的肿瘤和感染之间的鉴别。
支持非感染性疾病的证据包括:
患者的临床表现中,出现某些特定的皮疹,比如皮肌炎的Gottron征、技工手或是向阳疹,系统性红斑狼疮(SLE)患者的面部蝶形红斑。熟悉这些特征性皮疹的改变并在体格检查中注意观察,对诊断往往有很强的提示作用。实验室检查方面,免疫病的血清学抗体,肿瘤标记物的异常对于诊断有帮助。
此外,能快速回报的检查中,明显降低的补体对于SLE的诊断有很强的提示意义;还应该格外关注乳酸脱氢酶、肌酸激酶水平,这些对于皮肌炎的诊断也有很帮助。
胸部CT影像学线索
除了上述线索,呼吸科医生对于影像学的特点也应有独特的理解。以下将解读一些胸部CT影像学的线索来尝试对感染与非感染进行鉴别。
胸部CT肺部基本病变包括:肺不张、肺气肿与过度充气、结节或肿块、空洞与空腔、实变、间质改变、胸腔积液和胸膜增厚等。我们将对肺部多发结节、肺部空洞与空腔以及肺间质病变几个内容进行重点阐述。
按照肺部结节的分布特点来评估感染与非感染的可能性 [1]
1、沿淋巴道走形的疾病——基本可以排除感染
影像学特点为:胸膜或叶间裂周病变浓聚;小叶间隔增厚;沿淋巴道分布的结节(图1)。
该类疾病可能的原因:
1)淋巴增殖性疾病:包括良性和恶性。其中良性淋巴增殖性疾病主要包括结节病和Castleman’s病;恶性淋巴增殖性疾病主要是淋巴瘤
2)淋巴回流受阻:癌性淋巴管炎/淋巴结肿大压迫
3)静脉回流受阻:心衰/肺水肿
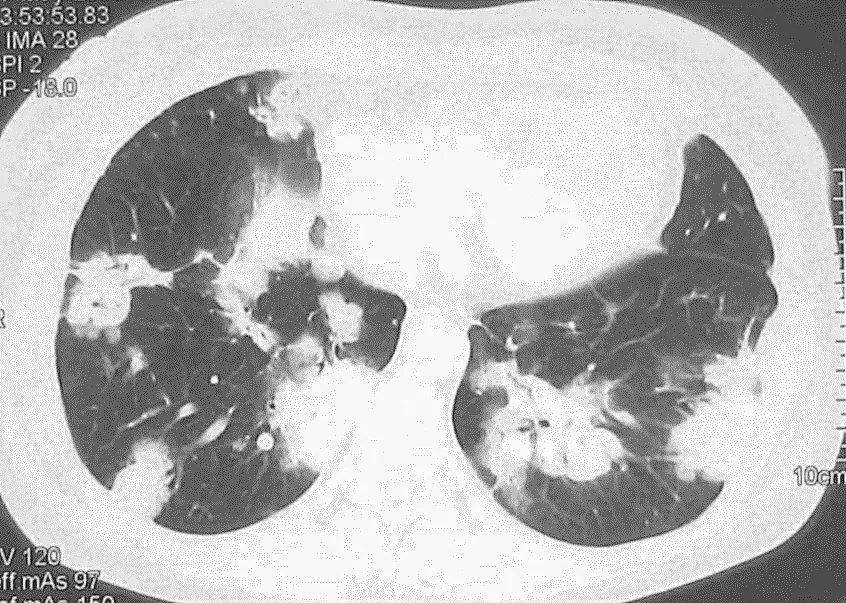
图1 49岁女性,因乏力、咳嗽咳痰6年,加重伴发热3月,CT可见双肺沿胸膜下、叶间裂以及支气管血管束分布的多发结节和团片影。CT引导下肺穿刺确诊为弥漫大B细胞淋巴瘤。
2、沿血流走形的疾病,也被称为血行播散性结节——感染/非感染并存
影像学特点为:不仅沿胸膜和叶间裂分布,也沿支气管血管及其旁肺间质分布,数量更多,较光滑,边界清楚,但是形态可以多样。
最常见于血行播散性疾病:转移瘤、粟粒性感染(如细菌、真菌、结核、NTM等)以及血管炎。
2种常见的随机分布结节的差别
1)转移瘤的特征:病灶为实性结节,边界更清楚;结节的数目是可以计数的;病灶偏大3-10mm为主(图2)。
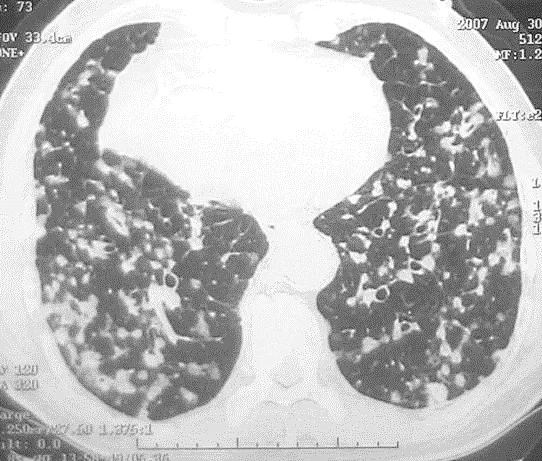
图2 74岁男性,体检发现肺部阴影。CT显示双肺多发随机分布结节,边界清楚,大小0.5-1.5厘米。经痰液细胞学确诊为转移性腺癌。
2)粟粒性感染的特征:边界不清,分布均匀;结节数目众多,难以计数;病灶更小1-3mm为主(图3)。
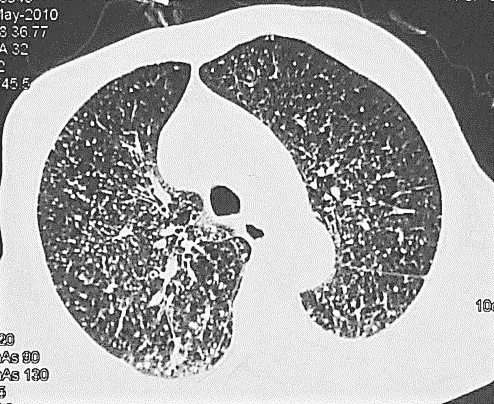
图3 76岁男性,间断发热伴咳嗽1月余。经支气管镜肺活检显示肺支气管粘膜及肺组织显慢性炎,可见类上皮细胞肉芽肿、多核巨细胞和坏死,符合结核,抗酸染色找到抗酸杆菌。
3、沿小叶中心性分布的疾病
影像特点:胸膜下及叶间裂极少或无结节;累及小叶中心细支气管和伴行的肺动脉分支;离胸膜或叶间裂5-10mm处终止。
分类:分为2种,分别是有「树芽征」特点的结节和无定形磨玻璃样结节。
1)树芽征——阻塞性分泌物滞留于小叶中心细支气管,此类结节很可能是感染。分为两类:
成簇分布——常见于感染性细支气管炎,其中以结核/非结核分枝杆菌最为常见;细菌;病毒;真菌等感染也可以出现(图4)。
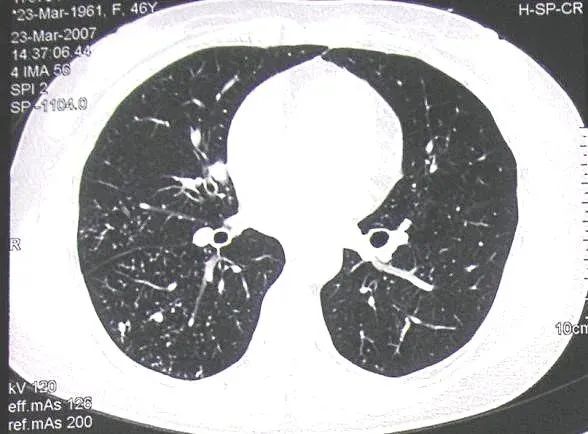
图4 女,46岁,咳嗽半年,无发热,胸部CT可见右下肺成簇分布的小叶中心微结节,树芽征。外院怀疑DPB。红霉素治疗无效。经外科肺活检确诊为肺结核。
广泛而均匀分布——常常是非感染性结节,如DPB、PCD、滤泡性细支气管炎等(图5)。
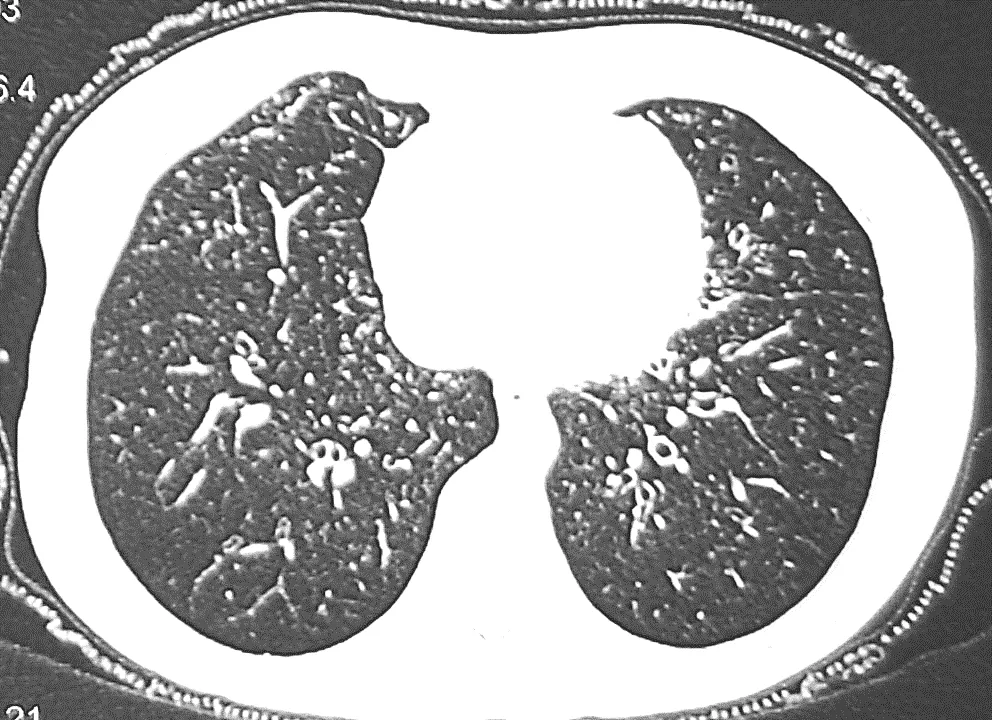
图5 女,35岁,反复咳嗽、咳痰、活动后气短18年。中耳炎、鼻窦炎和原发不孕史。经电镜证实为原发性纤毛运动障碍。胸部CT可见双肺弥漫分布的小叶中心性微结节,部分可见树芽征改变。
2)无定形的磨玻璃样结节——基本可以排除感染
影像特征:位于次级肺小叶的小叶中心性的疾病;弥漫分布;边界欠清;磨玻璃样结节。
包括2种类型: ①影响小叶中心性细支气管周围的疾病,如亚急性过敏性肺炎(HP)(图6)。 ②血管周围起源疾病,如血管炎、毛细血管瘤等。
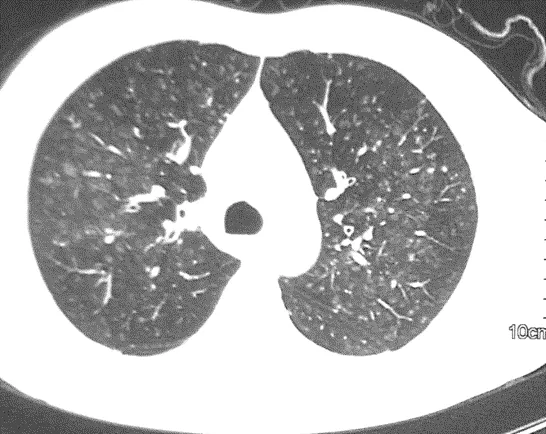
图6 39岁男性,咳嗽、喘憋5月。发病前1月搬家,新家中存放油漆。胸部CT可见双肺多发磨玻璃密度小叶中心结节,经支气管镜肺活检诊为过敏性肺炎。
上述结节的分布特点同样适用于下面部分
按照空洞特点评估感染与非感染的可能性[2, 3]
1、哪些感染性病变可以出现肺部空洞或空腔?
细菌
1)坏死性肺炎:以金葡菌,肺炎克雷伯菌等革兰氏阴性菌常见
2)肺脓肿:以混合感染和厌氧感染常见
3)其他少见细菌:放线菌、奴卡菌、马红球菌
4)分枝杆菌
结核分枝杆菌
①亚急性及慢性病程
②好发部位:上叶尖后段和下叶背段(图7),其他部位也不能排除结核。
③空洞大小不等,可厚可薄。空洞往往提示结核菌负荷大或传染性强。
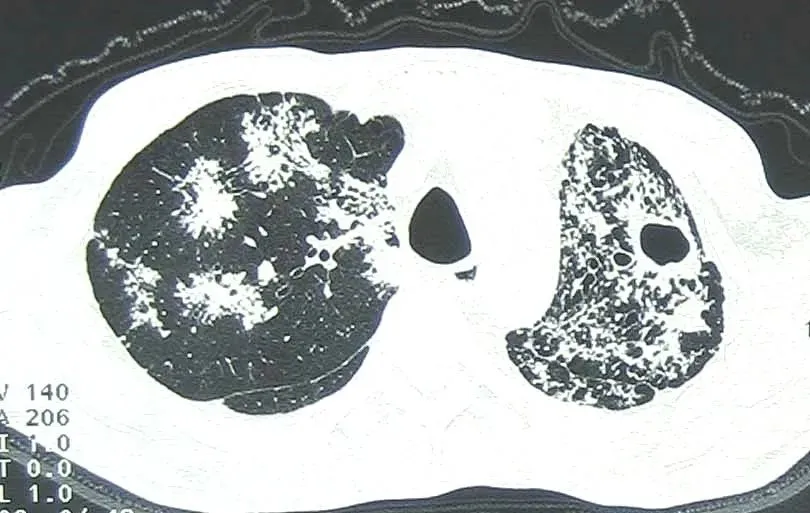
图7 男,55岁,干咳、间断发热4月,活动后气短半月。胸部CT可见双肺多发斑片影和小叶中心结节,左上叶尖后段空洞,空洞内壁尚规整,周围多发条索和斑片影。
非结核分枝杆菌:病变特点与结核分枝杆菌类似,但是好发部位较无规律。
真菌
包括曲霉菌、隐球菌、接合菌、组织胞浆菌、球孢子菌、青霉菌、马尔尼菲篮状菌等均可以出现空洞。除了隐球菌之外,其他类型肺部真菌感染常见于免疫受损的患者。
寄生虫
肺吸虫病常常出现,患者的不洁饮食史和血嗜酸细胞升高对诊断有提示意义。
病毒感染基本不会出现空洞、空腔。
2、哪些恶性病变可以出现肺部空洞或空腔?
支气管肺癌
1)22%原发性肺癌CT可见空洞病变。
2)鳞癌空洞最常见(图8)。
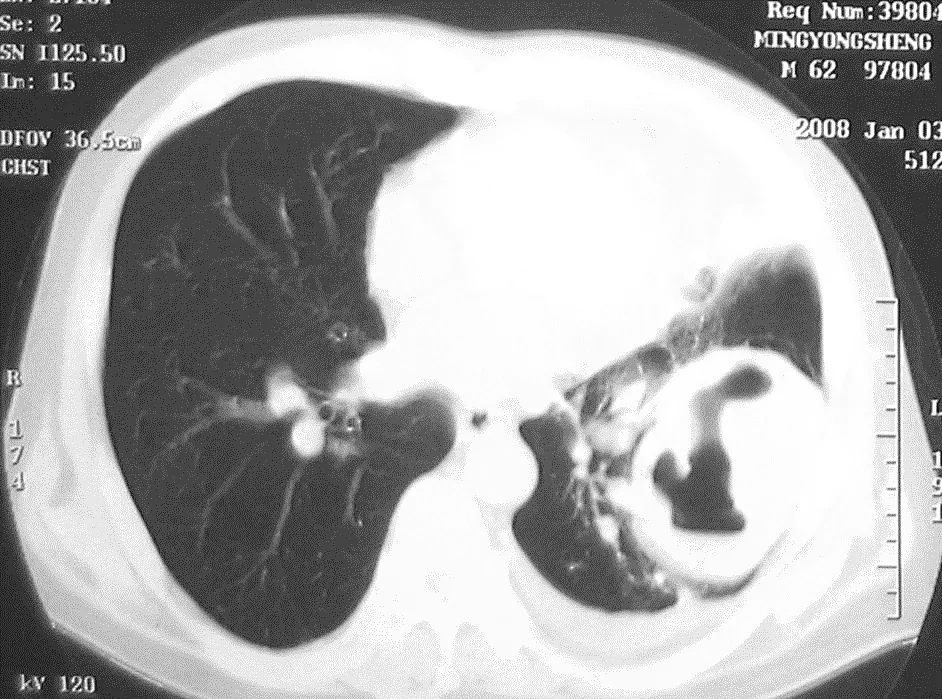
图8 男,62岁,咳嗽、咯血2月。经CT引导下肺穿刺确诊为肺鳞癌
转移肿瘤
1)空洞发生率低于原发肺癌。
2)鳞状细胞起源的转移肿瘤空洞更常见,腺癌也常常出现(图9)。
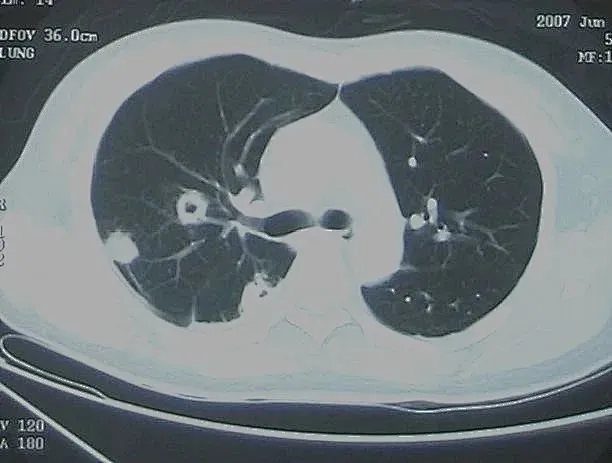
图9 女,39岁,宫颈癌术后半年。经多种广谱抗生素和抗真菌治疗无效,经支气管镜粘膜活检确诊为宫颈癌肺转移。
淋巴瘤(图10)。
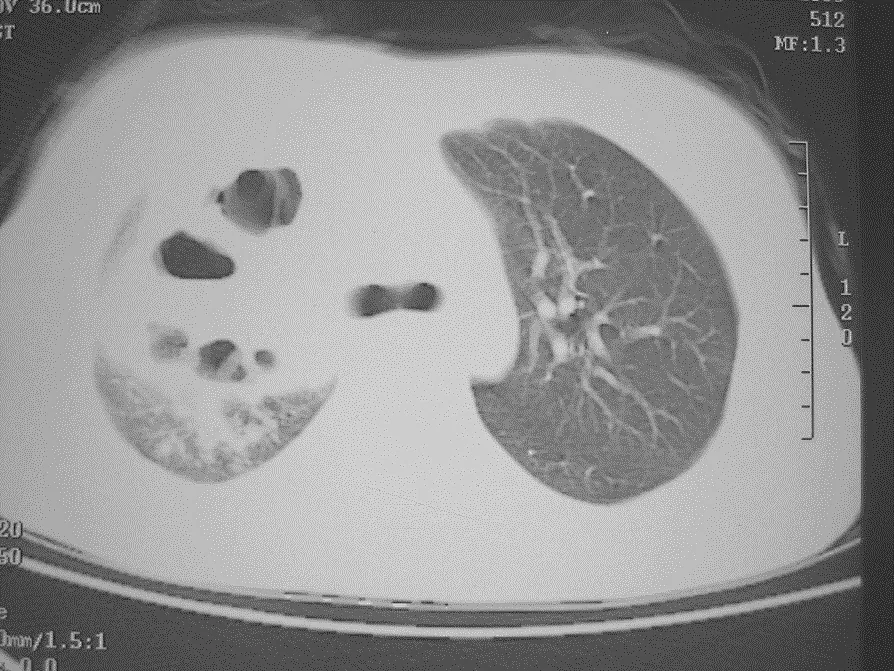
图10 女,16岁,反复发热半年,经过抗结核、广谱抗生素和抗真菌治疗病变进展。支气管镜粘膜活检确诊为间变大细胞淋巴瘤。
需要警惕肺内空洞病变可以出现肿瘤和感染合并存在的情况。
3、影像特征对于鉴别诊断的意义
病变部位对诊断的提示作用:肺上叶或下叶背段的空洞病变,需要考虑结核。
空洞内壁的形态:内壁结节状或者不规则常常提示肿瘤;内壁粗糙且病灶周围渗出提示肺脓肿(图11)。
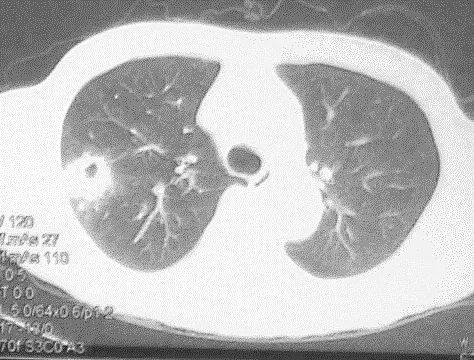
图11 男,55岁,醉酒后发热半月。胸部CT可见右肺上叶后壁空洞,壁周围渗出。抗感染治疗后病灶吸收。
空洞的内容物对诊断也常常有提示作用:比如,支气管囊肿内容物为液体;曲菌球的空洞内可见软组织影,改变体位该软组织影可移动,空洞形成一条窄缝样,被称为「新月征」(图12);但是空洞内的气液平对于病变的良恶性鉴别没有意义。
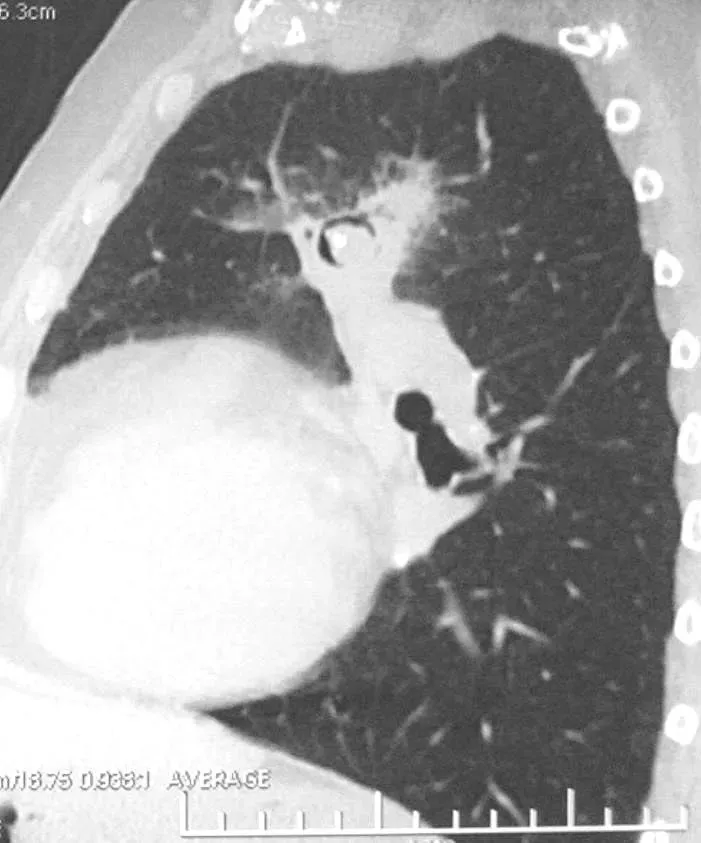
图12 女,80岁,咯血、低热8月。胸部CT可见左肺上叶不规则形影,边界毛糙,其内可见空洞形成,并见附壁结节及钙化,空洞形成一条窄缝样,被称为「新月征」。
空洞的伴随征象:如果空洞病变局限于单叶且伴有多发纵隔淋巴结大,超过半数为恶性病变。
4、空洞也可以见于部分风湿免疫或血管炎性疾病
自身免疫疾病肺受累常见,而空洞不常见。
1) 除肉芽肿性多血管炎(GPA)之外自身免疫疾病肺受累少有空洞表现,因此自身免疫病患者出现空洞,需要首先排除感染。
2)此外某些自身免疫病,如干燥综合征等的肿瘤发生率较高,还需要考虑肿瘤的可能性。
3)强直性脊柱炎可以出现肺尖纤维化合并肺大疱,此时影像学上类似空洞,但如果出现厚壁的空洞,需要警惕感染。
4)类风湿关节炎(RA)偶有肺空洞病变报道,常常为类风湿结节。
5)SLE的肺受累罕见肺空洞病变。
6)GPA
属于系统性血管炎,累及上下呼吸道,因此需要关注患者鼻窦、耳部的症状和体征,如鞍鼻、中耳炎等,对诊断有提示意义。
GPA的典型影像表现包括:结节影、团块影或者实变影,伴或不伴空洞,在自身免疫疾病中空洞发生率最高。半数患者可以再胸部X线或CT检查中发现肺部空洞。(图13)
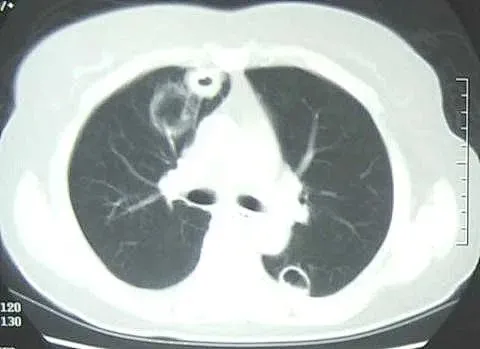
图13 女,55岁,咳嗽、咯血6月,双眼疼痛、听力下降5月。ANCA阳性,最终诊断为肉芽肿性多血管炎。
以肺间质病变为影像特征的来评估感染与非感染的可能性[4]
以肺间质病变为影像特征的感染性疾病可以见于病毒、细菌、支原体、衣原体和真菌等。对于免疫功能正常的患者,流感病毒、腺病毒、支原体和衣原体是社区获得性肺炎常见的病原体。免疫功能受损者则巨细胞病毒(CMV)肺炎、耶氏肺孢子菌肺炎(PJP)、曲霉菌是需要重点关注的肺部感染。
感染导致的疾病多在起病1-2周出现呼吸困难,比多数的肺间质病变要快。临床表现方面,皮疹、关节痛等肺外表现有助于诊断CTD-ILD(图14和图15)。
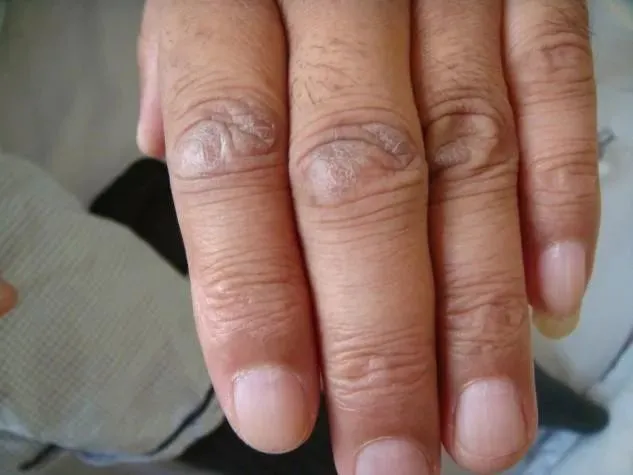
图14 61岁男性,活动后气短半年,发现双手皮肤粗糙半年,双手关节伸面可见Gottron征。
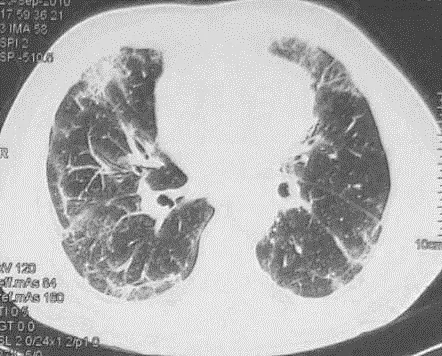
图15 图14患者胸部CT可见双下肺、胸膜下间质GGO和条索影,右中叶可见片状实变。最终诊断为皮肌炎继发的肺间质病变。
影像学表现:感染性病变以磨玻璃影(GGO)或实变为主要表现,网格、索条影相对较轻(图16)。如果以网格索条为主、而GGO或实变较少或者缺如,甚至出现蜂窝肺,则提示其它原因所致的间质性肺炎。病原学检测:咽拭子核酸检测及外周血病原针对性抗体检测有助于诊断。自身抗体检测阳性有助于诊断CTD-ILD。
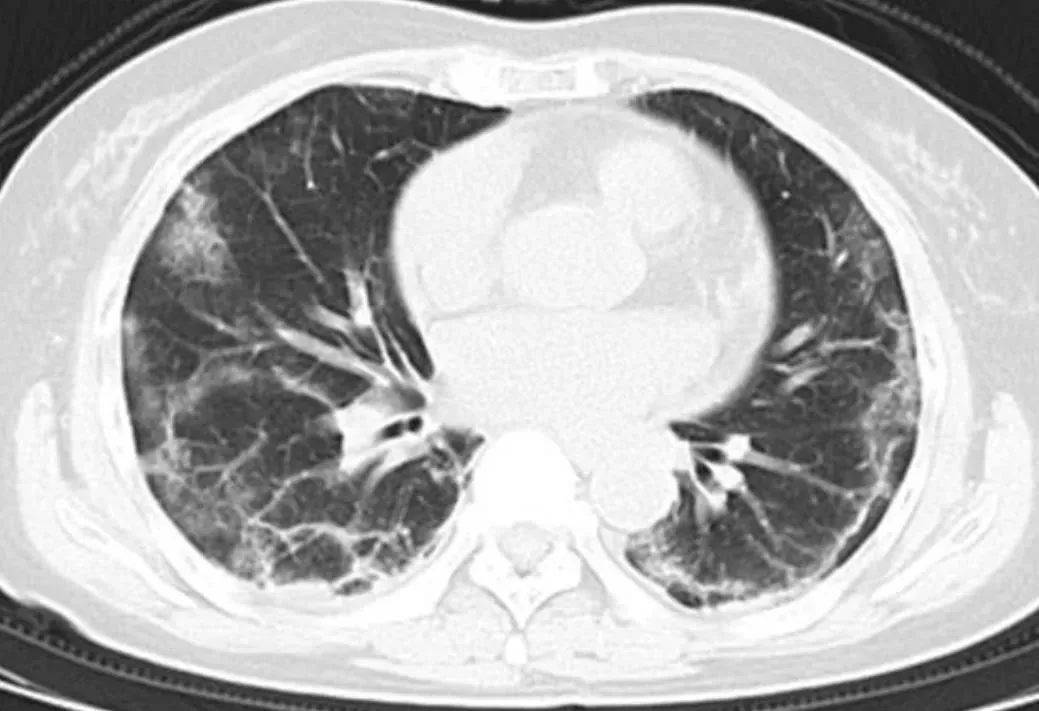
图16 61岁女性患者,发热、咳嗽10天,COVID-19核酸阳性。胸部CT显示双肺以胸膜下分布为主的多发片状磨玻璃影(GGO)和条索影。确诊为新型冠状病毒肺炎。
随着肿瘤靶向药物、免疫检查点抑制剂药物等的使用增加,药物导致的间质性肺炎逐渐被认识(图17),需要与感染性的间质性肺部病变相鉴别。详细的病史采集中明确的用药史是鉴别诊断的关键。病原学检测有助于鉴别。
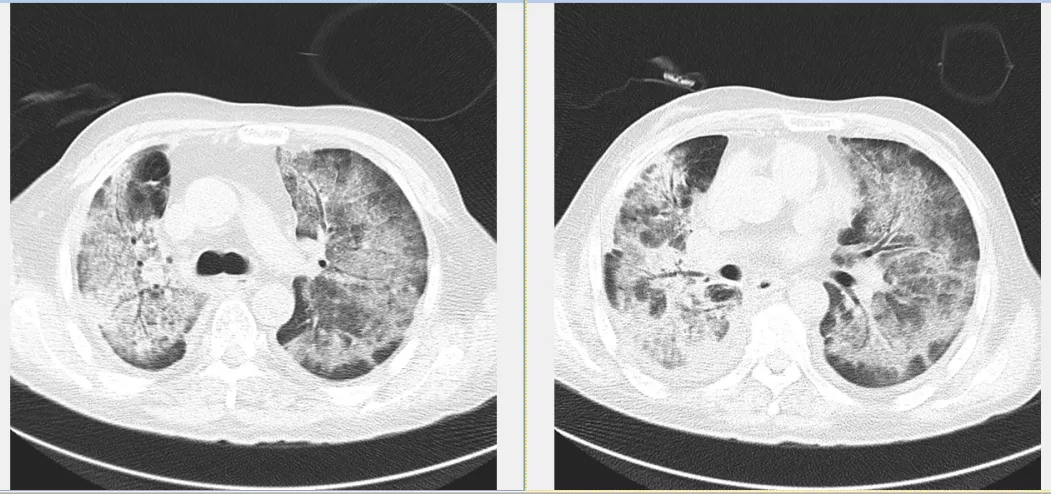
图17 65岁男性,肺鳞,免疫检查点抑制剂治疗(PD-1抑制剂)2月后,发热、气短、咳嗽10天。CT:双肺弥漫磨玻璃、实变及网格影。诊断为免疫检查点抑制剂相关肺炎。
肺实变由于累及范围广,包括腺泡、小叶、肺段或肺叶;常见病理改变也很复杂,包括炎性渗出、水肿液、血液、肉芽组织或肿瘤组织等。因此可以见于以下各种疾病:如各种肺炎;肺泡性肺水肿;肺挫伤;肺出血;阻塞性肺炎;吸入性肺炎;肺梗死;肺结核;肺泡癌;过敏性肺炎;真菌病等。因此很难确定病因为感染或非感染,需要密切结合临床和患者对治疗的反应判断。本文不再赘述。
感染与非感染性疾病的常见鉴别特征
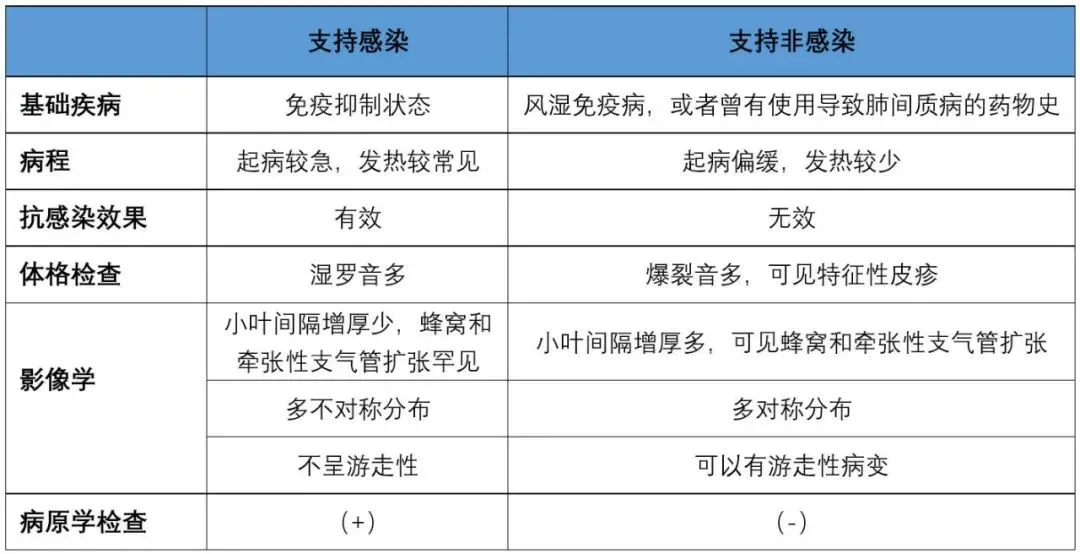
由于同一疾病在肺部有不同的表现,相似的肺部表现有不同的病因,随着患者治疗的复杂化,很多肿瘤或是免疫病的患者治疗过程中还会合并感染,一些患者的肺部感染背后可能隐藏其他疾病。因此,临床呼吸科医生对于疾病的判断,应该不同于影像科医生,结合临床实践的鉴别诊断才是获得正确诊断的根本。
参考文献
1.Suhail Raoof, Alexey Amchentsev, Ioannis Vlahos, Ajay Goud. Pictorial essay: multinodular disease: a high-resolution CT scan diagnostic algorithm. Chest 2006; 129(3):805-15. doi: 10.1378/chest.129.3.805.
2.Gafoor K, Patel S, Girvin F, Gupta N, Naidich D, Machnicki S, Brown KK, Mehta A, Husta B, Ryu JH, Sarosi GA, Franquet T, Verschakelen J, Johkoh T, Travis W, Raoof S. Cavitary Lung Diseases A Clinical-Radiologic Algorithmic Approach. Chest. 2018 Jun;153(6):1443-1465. doi: 10.1016/j.chest.2018.02.026.
3.Jay H Ryu, Stephen J Swensen. Cystic and cavitary lung diseases: focal and diffuse. Mayo Clin Proc, 2003 78(6):744-52. doi: 10.4065/78.6.744
4.田欣伦,彭敏,王汉萍,蔡柏蔷,许文兵,朱元珏,李太生,朱华栋,宋兰,王孟昭,张力,施举红。综合医院新型冠状病毒肺炎与其他相似肺疾病的鉴别诊断。中华结核和呼吸杂志。2020,43(5):401-408。DOI:10.3760/cma.j.cn112147‐20200221‐00136
作者介绍

田欣伦
北京协和医院呼吸与危重症医学科主任医师,中华医学会呼吸分会感染学组委员、中国罕见病联盟呼吸病学分会副主任委员、中国研究型医院学会罕见病分会理事;美国NIH呼吸罕见病学者、美国Cincinnati儿童医院医学中心肺部转化医学中心访问学者、美国Mayo Clinic呼吸及危重症科访问学者;组织参与开展了国家十三五罕见病队列中的遗传性支气管扩张、肺泡蛋白沉积症队列等研究课题。
本文摘自:中华医学会呼吸病学分会 呼吸与危重症医学2020-2021年册 中华医学电子音像出版社。内容转载自公众号「帅府园论坛」。


