探讨COVID-19隐性感染的话题,为什么我加了「刍议」二字呢?因为我们试图去关注或回答这些问题,但隐性感染的问题还有很多的未知,所以我用了这样一个题目,也是希望引起大家对这方面的重视、关注,与此同时,我们应该积极的开展相关研究,再更好的来回答一些相关的问题。
今天,我想和各位分享的大概以下几个方面,包括COVID-19现状、不同感染类型,以及COVID-19(SARS-CoV-2病毒)隐性感染定义、目前隐性感染的分布情况、隐性感染者排毒特点,同时,包括隐性感染的管理和隐性感染目前存在的问题。
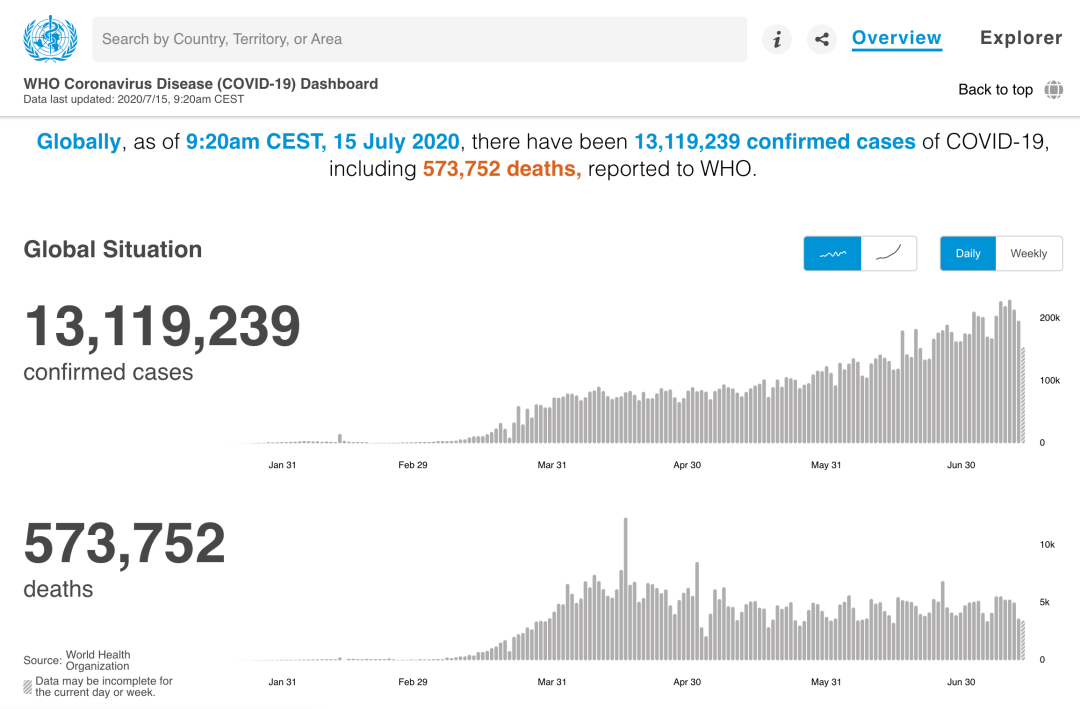
截图来源:世界卫生组织
全球确诊的患者每天都在变化,可见这一次的新冠疫情中,受感染的人群非常之多。我们该如何对目前的患者和隐性感染者进行思考和分析?
COVID-19感染现状
第一,目前研究与报道主要局限于有症状的个体以及确诊患者的密切接触者。
(当有人出现临床症状时,需要把他收治入院,需要在流行病学调查中大量的去寻找密切接触者,尽可能的要进行医学观察等。)
第二,研究发现,在无症状的个体体内同样存在SARS-COV-2病毒,因此,疫情爆发的可能原因之一在于无症状期病毒大量扩散。
第三,目前COVID-19诊断方法主要通过RT-PCR,由于此方法受样本收集、运输以及储存时间影响较大,具有一定的假阴性。
(也许,这个人事实上是COVID-19,或者存在SARS-COV-2。但是RT-PCR的结果是阴性。所以需要思考临床诊断标准,如何对无症状感染者进行有效的甄别?)
COVID-19不同感染类型
轻型、普通型、重型和危重症大家都比较熟悉了,所以我就重点讲「无症状感染者」这一部分。
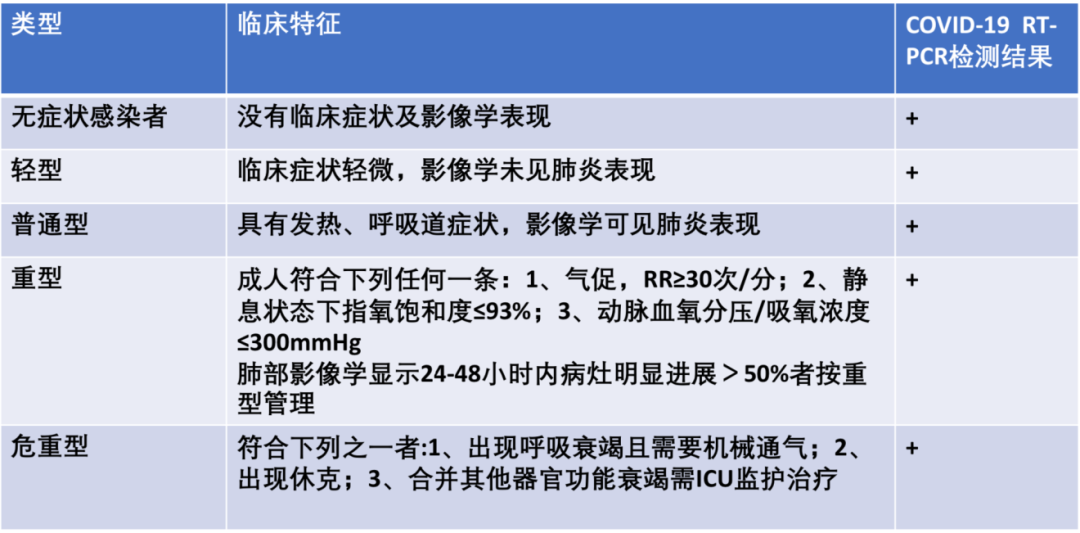
从以上表格,我们可以看到,在RT-PCR检测结果呈阳性的人群中,有一类就是「无症状的隐性感染者」,患者没有临床症状、没有胸部影像学表现,但核酸检测是阳性。
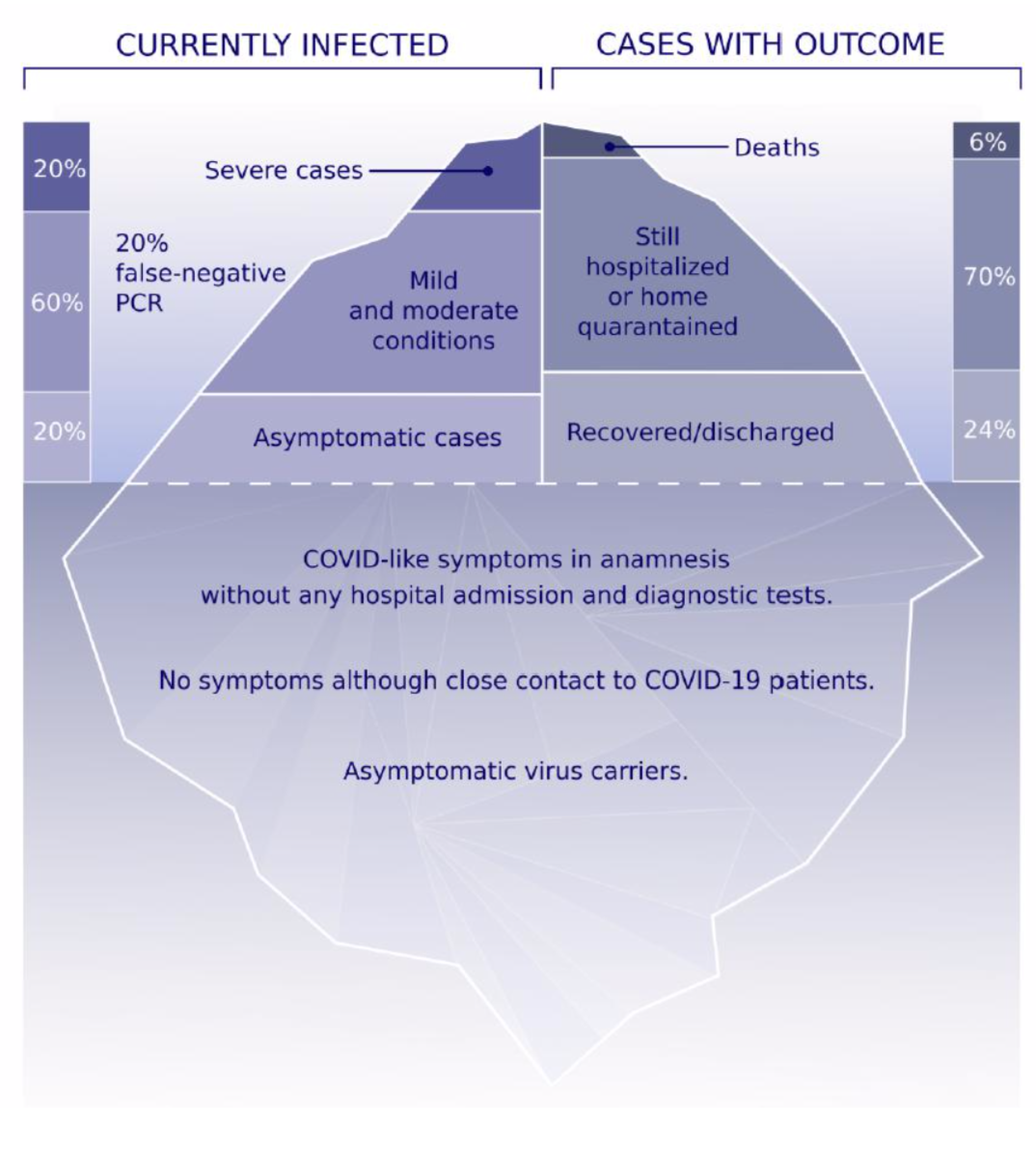
图片来源:Allergy 2020 doi: 10.1111/all.14364.
那么,COVID-19作为一种呼吸道传染病,是否遵循常见传染病的规律——显性感染只是「冰山一角」?很多未显性还在海平面的下面?但目前还没有直接证据,只是一种猜测和思考。
事实上,如果我们试图区分SARS-CoV-2无症状感染者和隐性感染者,我们是容易混淆概念的,这两者之间有所不同。
SARS-CoV-2无症状感染者及隐性感染者定义
无症状感染者定义:无临床症状,呼吸道等标本病原学阳性或血清特异性IgM呈阳性
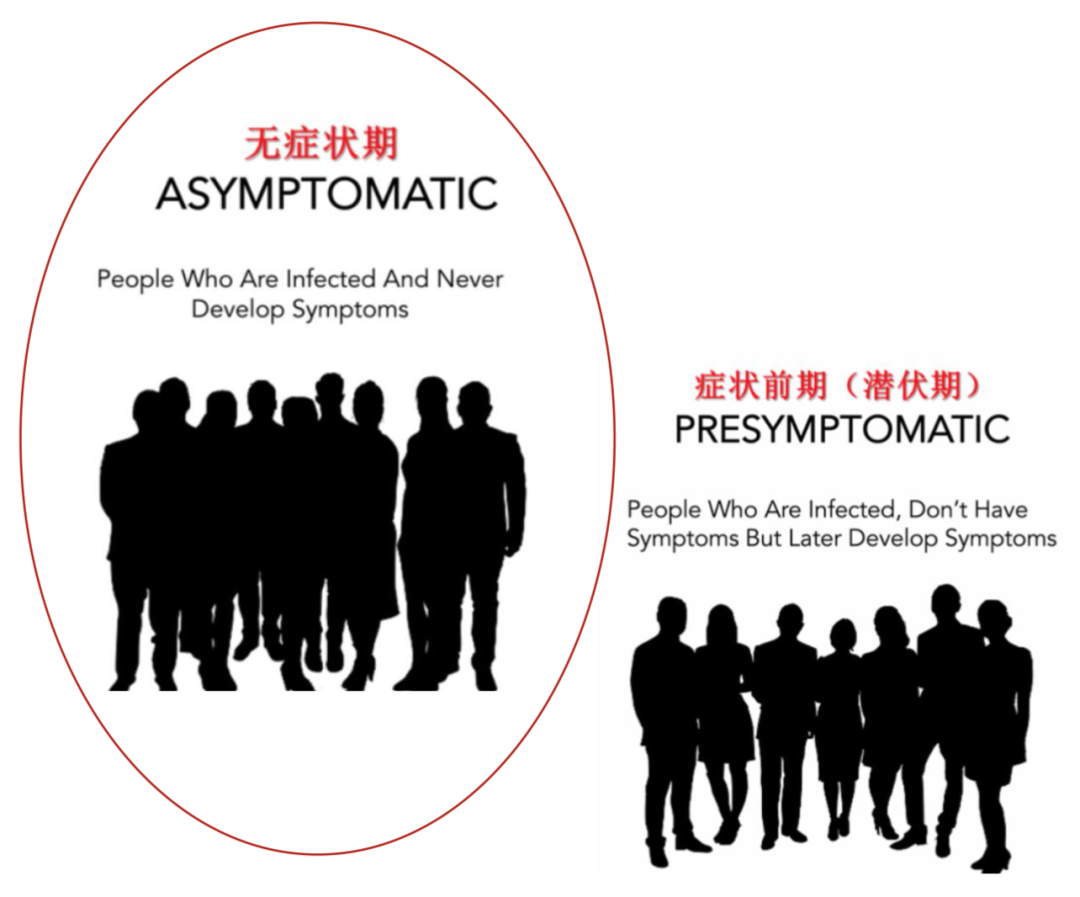
一些人属于隐性感染无症状感染者,他们自始至终是无症状感染者,即查到新冠病毒核酸阳性或血清特异性IgM阳性后,随访观察,始终不发病,即真正的无症状感染者,又称「隐性感染者」。
另外,也有「潜伏期无症状感染者」,是指这位患者在潜伏期(出现临床症状前的短暂过程)的阶段,这些人后续会出现临床症状,就不算真正的隐性感染者。所以这两者之间是有区分的。
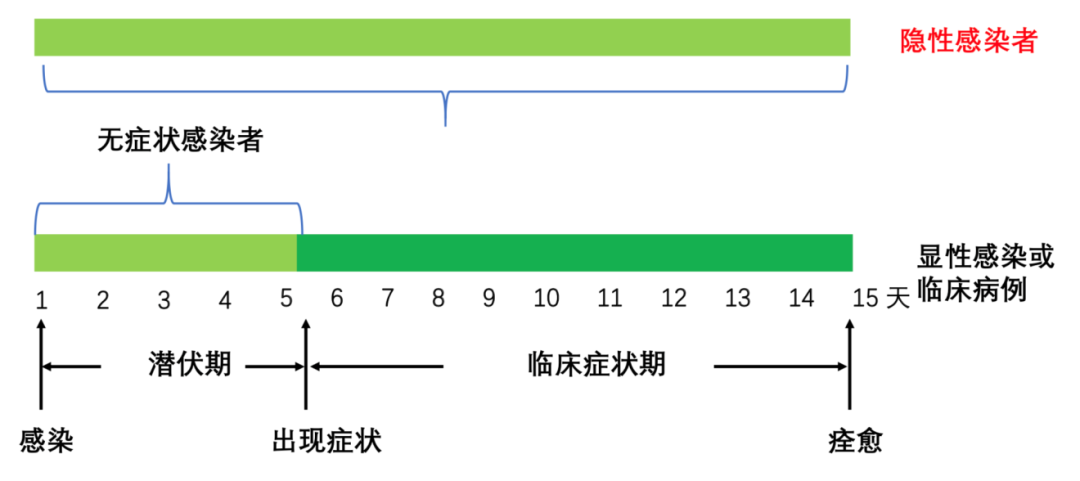
大家都能通过这张图看清楚,隐性感染者在整个过程中始终没有临床症状,甚至病毒核酸完全转阴了,也没有临床症状。对于另一种情况,患者感染后,在最初比较短的潜伏期之内没有临床症状,但是后续会出现临床症状,继而痊愈或恶化,他们属于显性感染或临床病例。再次强调,这两者其实是不一样的,判断无症状感染者究竟是隐性感染者,还是潜伏期患者,「动态观察」至关重要。
SARS-CoV-2是否存在隐性感染?
今天和大家分享一些临床研究资讯,尽管研究发表的论文数量尚不多。
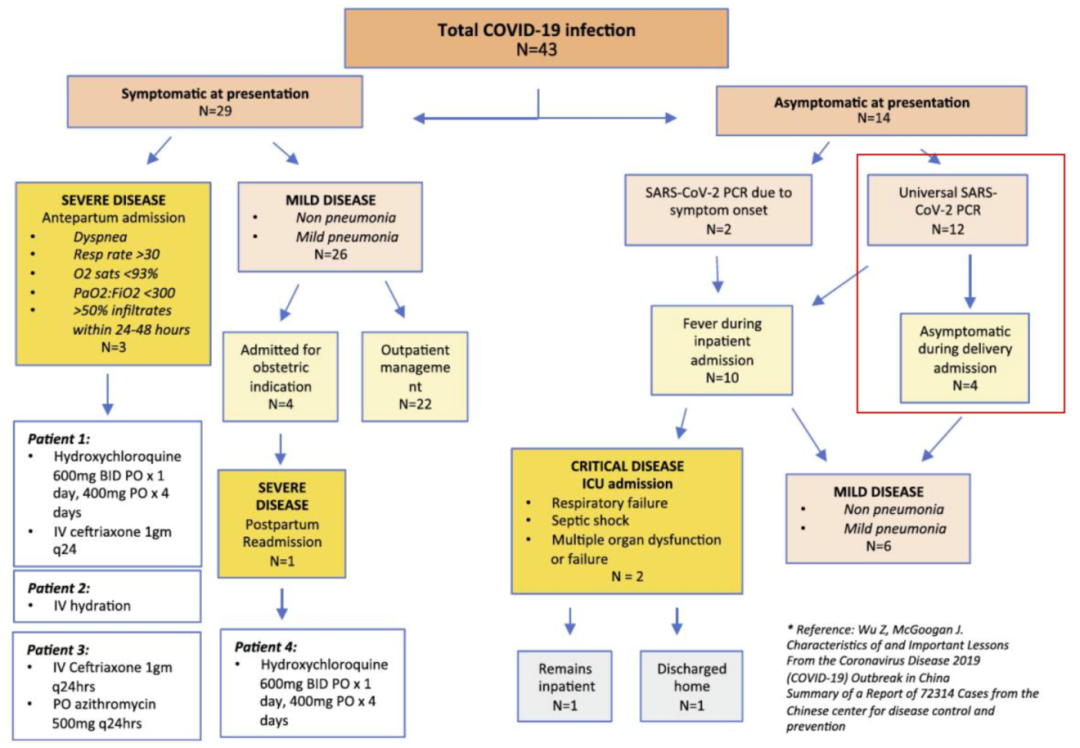
图片来源:Am J Obstet Gynecol MFM 2020
首先看一下来自哥伦比亚大学医学中心的研究,纳入43名SARS-CoV-2 PCR结果阳性的孕妇,入组时无症状感染者14名,她们没有临床症状,然后,观察到在12名无症状感染者中,4名在观察过程中始终无症状,为隐性感染者。
也就是说,另外8个人不属于「隐性感染」,无症状只是因为处于发病前的潜伏期当中,两者之间是不一样的。
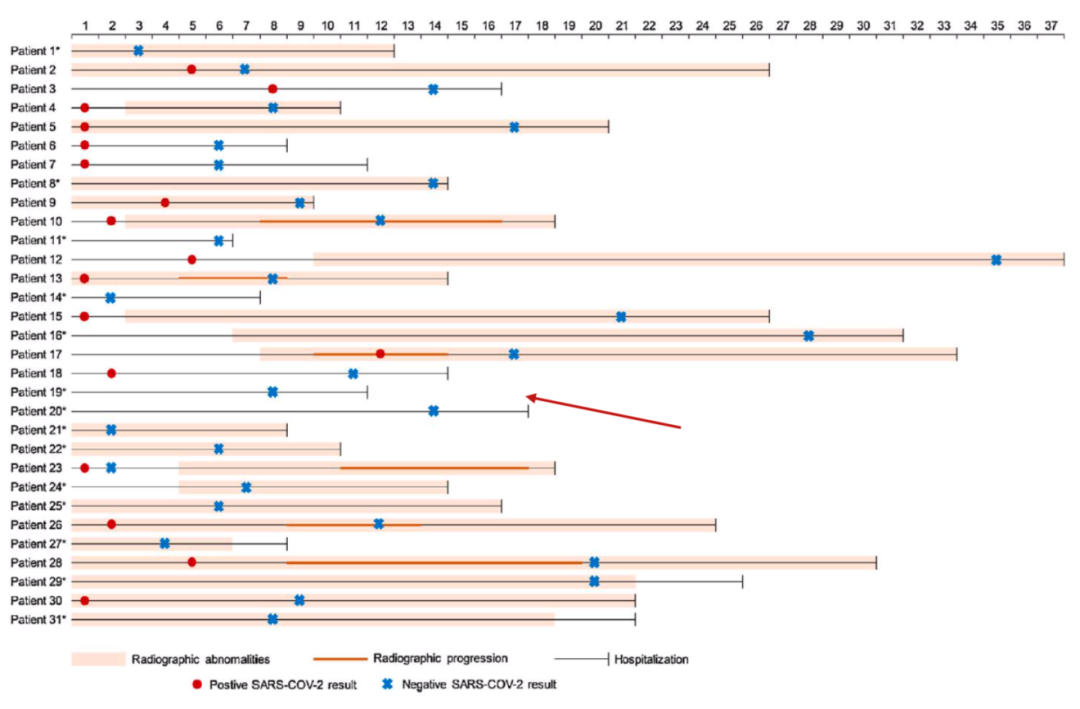
这是广州第八人民医院发表在《International Journal of Infectious Diseases》上的一篇文章,一共观察了31名无症状感染者,他们的核酸都是阳性的,其中9名自始至终未出现症状,为隐性感染者。
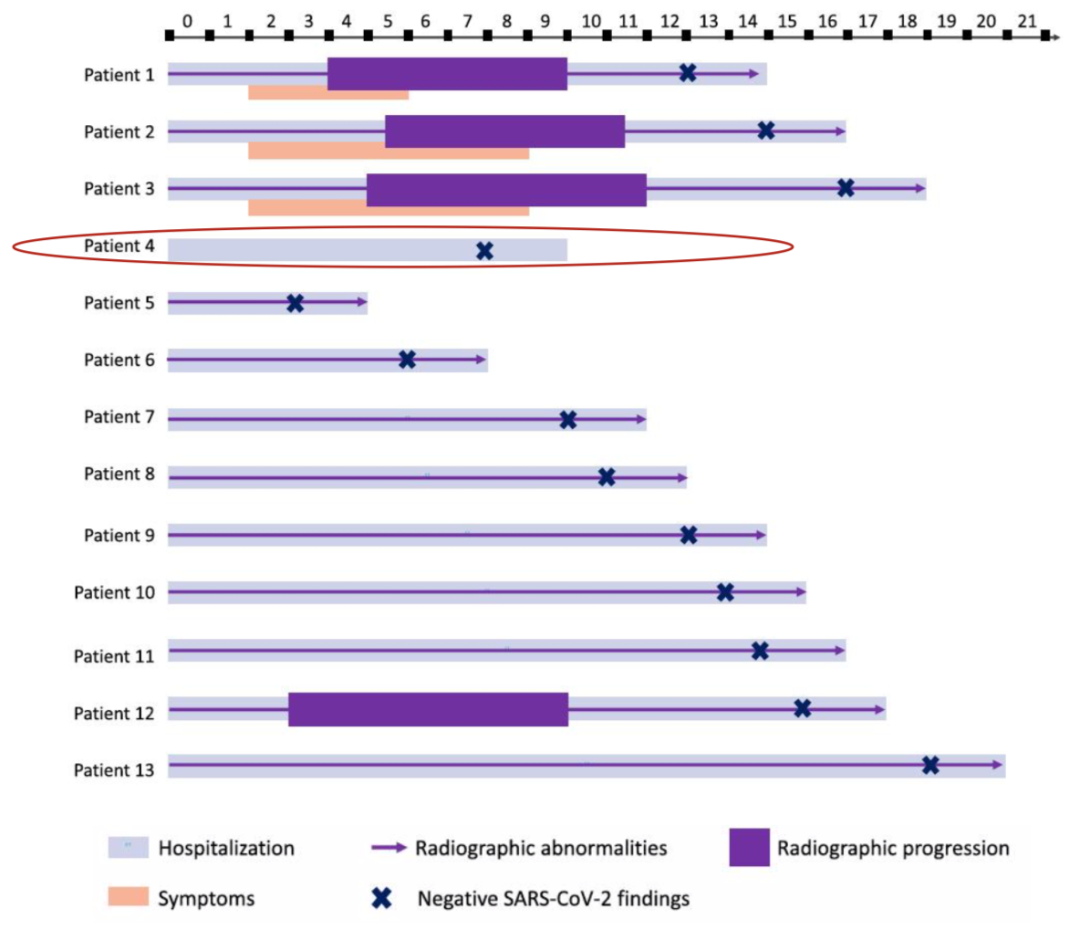
而对13名上海无症状感染者进行随访,发现1名患者始终没有出现临床症状,为隐性感染者。这个文章发表了《Clinical Microbiology and Infection》(发布时间:2020年3月28日,DOI:https ://doi.org/10.1016/j.cmi.2020.03.024)。
也就是说,目前国内外确实存在 SARS-CoV-2隐性感染者。
SARS-CoV-2隐性感染者在人群中分布如何?
很多地方进行了一些隐性感染人群分布的调研。我们可以看到,不同国家,不同地区,包括大家总听说的钻石公主号游轮上都进行了相关的研究。
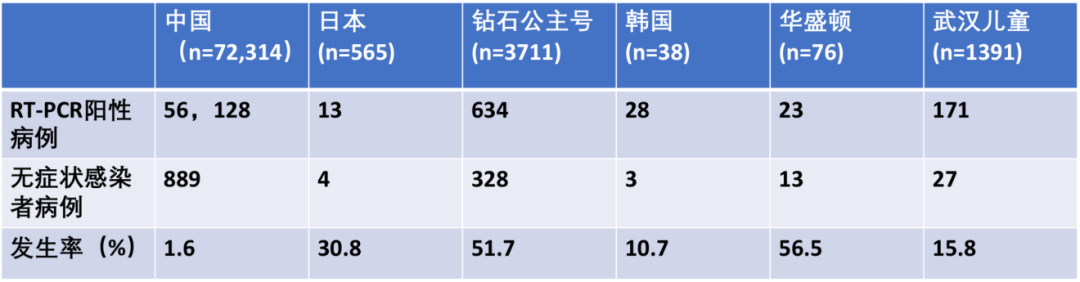
这是一些数据,我国的无症状感染者在RT-PCR阳性病例中仅占1.6%。但在其他的小样本研究中,无症状感染者的比例就高了,其中,钻石公主号中的无症状感染者占51.7%,非常高。目前在不同的国家和地区,报道的无症状感染者的比例差异非常大,但是这项研究中没有做深度的分析——无症状感染者中,需要再随访到底有多少人一直没有出现临床症状,真正的隐性感染者到底是多少呢?
最近,武汉做了全市的核酸检测,5月14日~6月1日共19天,检测总人数近999万人,检测出无症状感染者300名,检出率为0.303万。而几乎同时进行全市核酸检测的牡丹江市,检测65万余人,检出无症状感染者19名,阳性检出率为0.288/万。这些无症状感染者中隐性感染者的相关数据翘首以待。
SARS-CoV-2隐性感染者体内病毒持续多长时间?
我们再继续看「隐性感染者」和「潜伏期患者」的区别。
下图中,蓝色为潜伏期患者,红色为隐性感染者。我们看到,潜伏期患者的Ct值较小,Ct值小,说明病毒在体内的负荷反而高,也就是说,潜伏期患者的病毒负荷量是比隐性感染者高的。
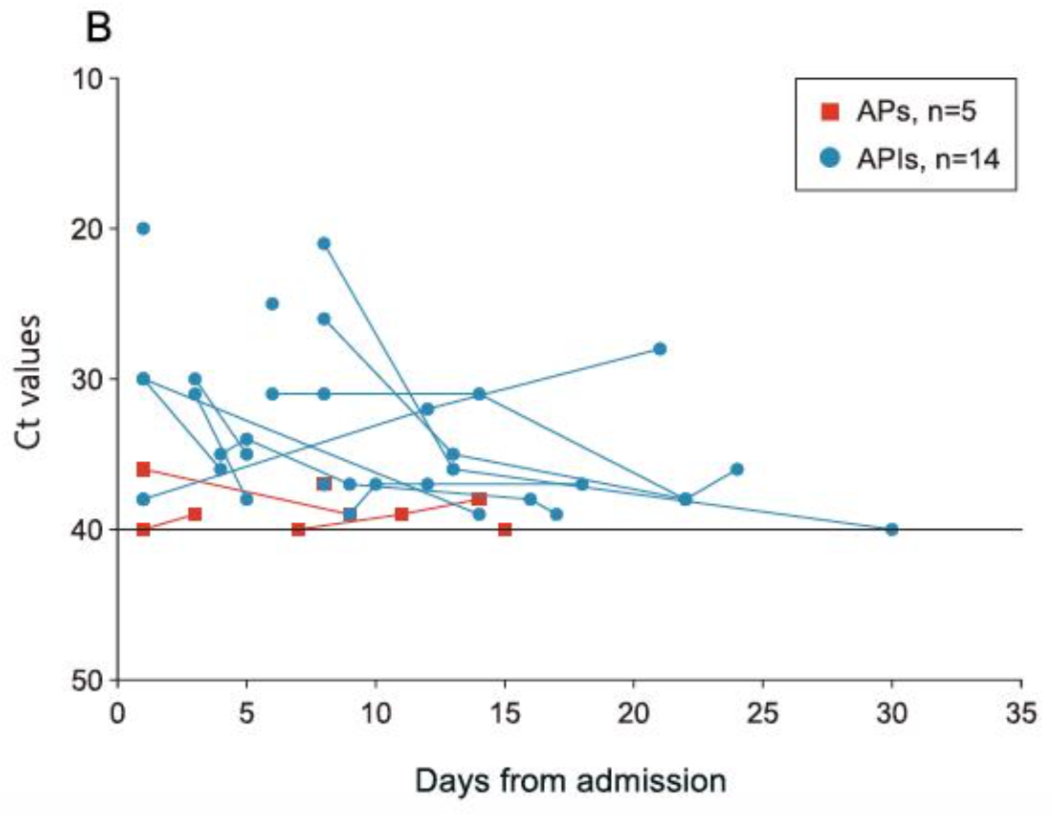
图片来源:R. Zhou et al. International Journal of Infectious Diseases 96 (2020)
从图上,我们还能看到,隐性感染者和潜伏期无症状感染者排出病毒时间类似,无统计学差异。
传染病不同感染形式
我觉得在这里有必要重新再回顾下「不同感染的形式」,传染病不同的感染形式和结果有这5种状态,它们在一定状态下可以相互转换。
1、「病原体被清除」是一个结局、一个走向。
2、还有就是今天我们讲的主题,它可以表现为隐性感染——临床上无症状,仅通过病原学或者免疫学检查才能发现;是传染病最常见的表现。
3、显性感染,就是说,不仅诱导特异性免疫反应,还引起组织损伤,引起临床表现。大多数显性感染只占少部分,就像我刚才讲到的传染病里的普遍规律,真正显性的感染只是冰山的一角。
4、「病原携带状态」:无症状,排病原体,有传染性。
5、潜伏期感染,这种情况下病原体不一定排出。
SARS-CoV-2隐性感染者体内病毒载量如何?
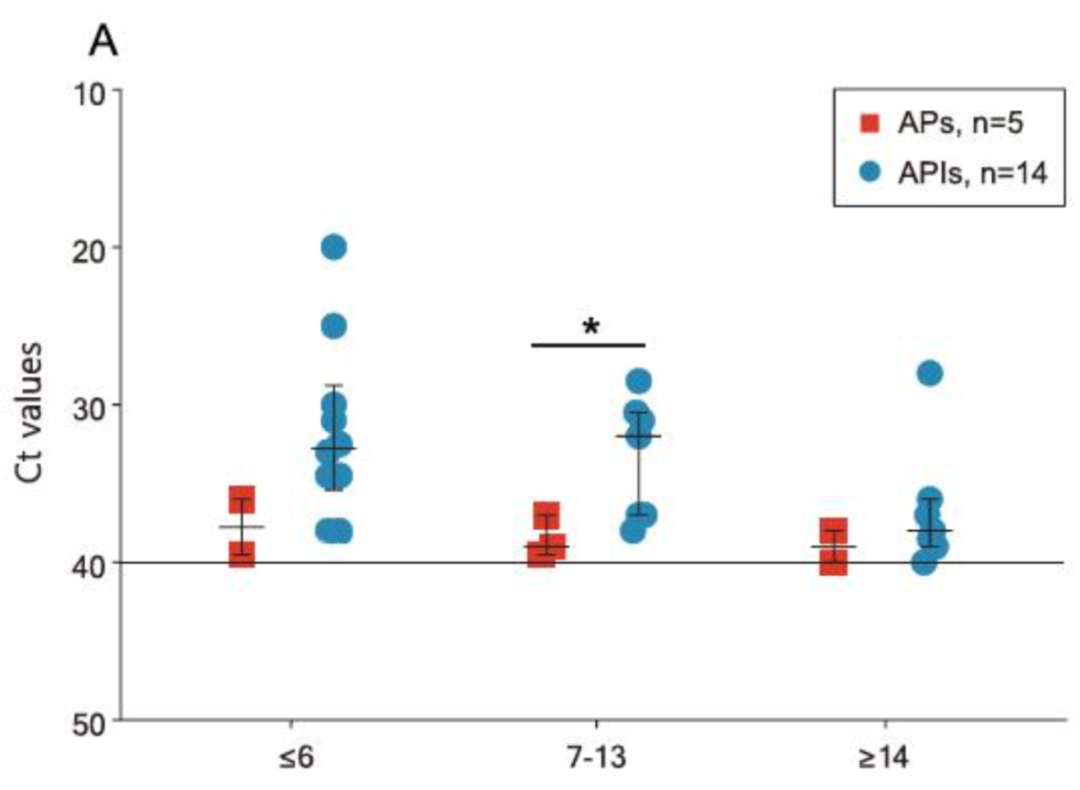
图片来源:R. Zhou et al. International Journal of Infectious Diseases 96 (2020)
这张图上,也是蓝色圆圈为潜伏期患者;红色方块为隐性感染者。从统计学上讲,与潜伏期无症状感染者相比,隐性感染者体内病毒载量稍低。而且高峰期也不一样,潜伏期患者差不多5天左右病毒载量就已经达到了最高峰,然后负荷量逐渐降低的。但是,隐性感染的人差不多是一到两周之间才能达到高峰。
就是说,真正的隐性感染和潜伏期患者体内的病毒的载量和达到高峰的时间是不一样的。
SARS-CoV-2隐性感染者是否具备传染性?
我们看来自《JAMA》的一项研究,这里有一个人是隐性感染,但家庭中的其他5个人出现了临床症状,形成家庭的COVID-19的集聚发病。
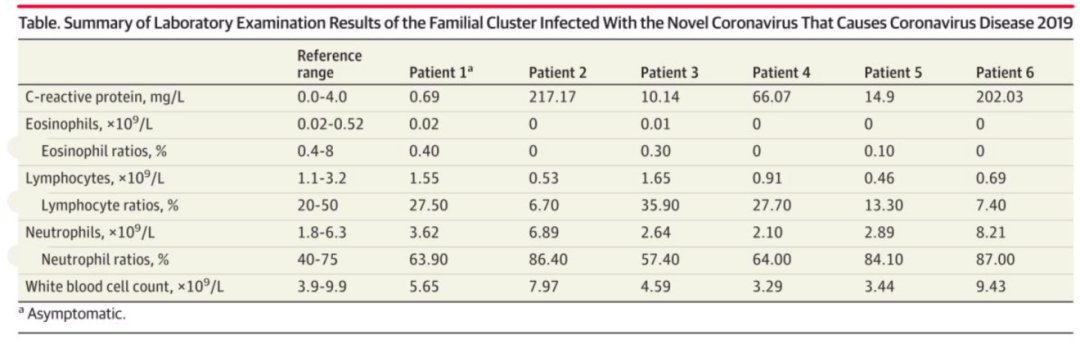
1号患者自接触传染源到经核酸确诊经历19天,作为隐性感染者可能造成了包括5人在内的传播。这样的一个案例引起了很多人的关注,但是不是从这一个研究就可以断定,隐性感染一定是有传染性,或者传染性比较明确呢?我觉得现在凭个案就下结论太早了一点,是否具有传染性仍需要大规模及深入的研究。
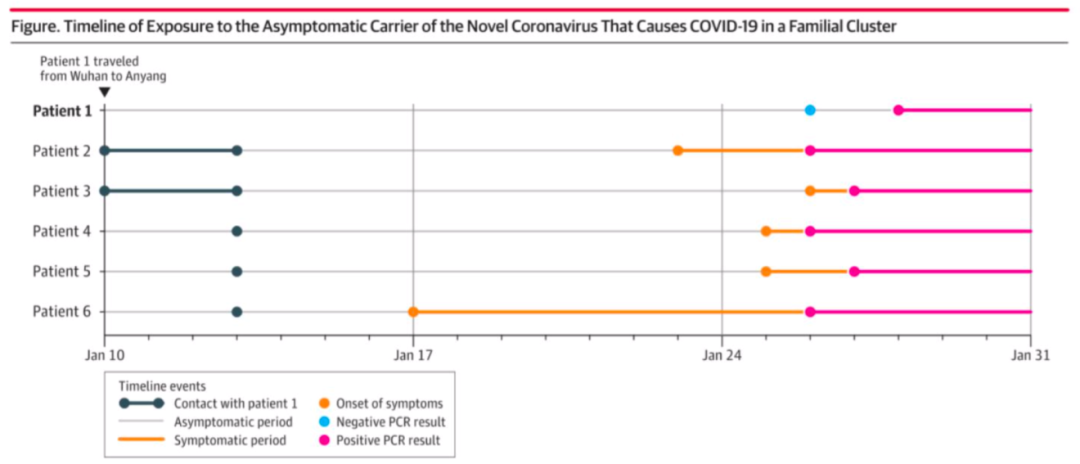
图片来源:JAMA2020
如何筛查SARS-CoV-2隐性感染者?
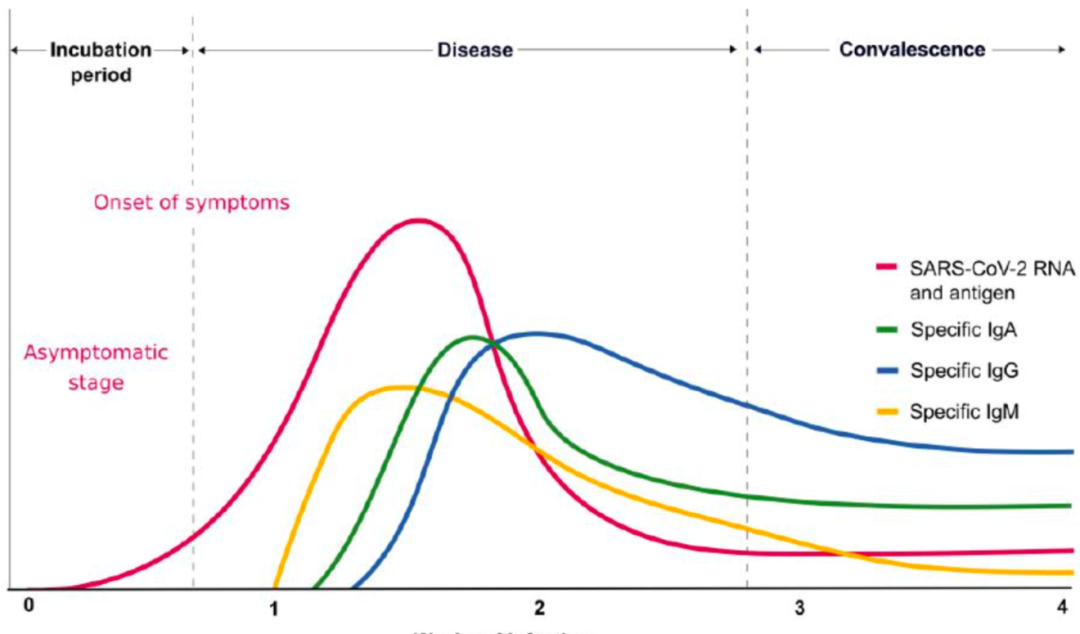
SARS-CoV2 不同时期特异性抗体反应(图片来源:Allergy 2020doi: 10.1111/all.14364.)
现在普遍认为,SARS-CoV2的潜伏期约5~10天,所以医学观察基本都是以两周作为一个阶段的。上图这条红颜色的线是抗原或者RNA出现,通常是5天到10天。另外,血清特异性IgM抗体在第7天达到高峰,血清特异性IgA和IgG在IgM形成数日后形成,并且在一段时间内均可检测到。
这张表格可以辅助我们理解,如何筛查隐性感染者:
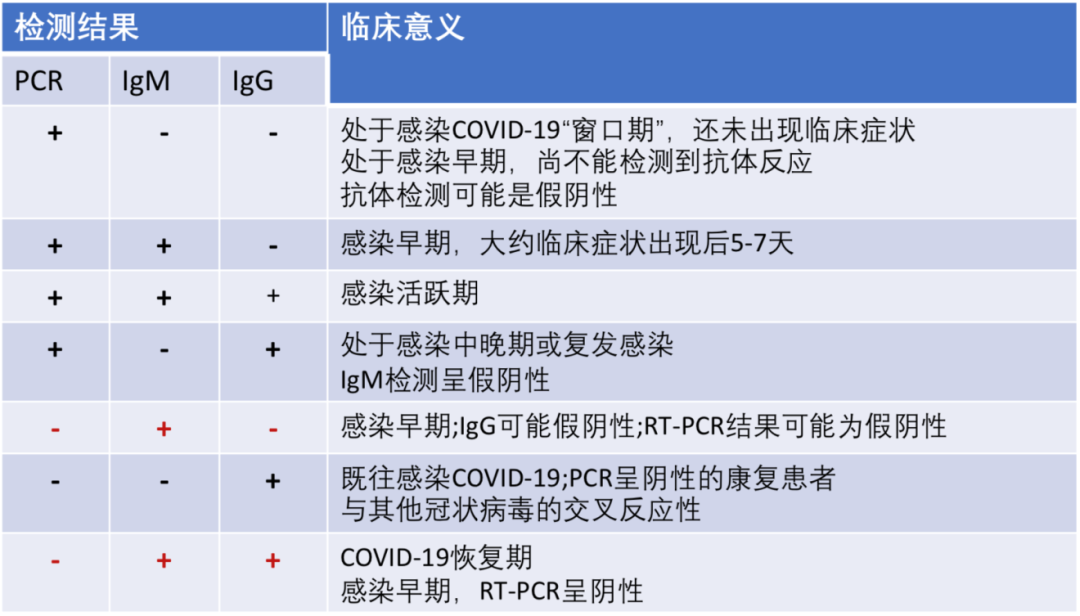
我们来重点关注两个红颜色的部分。
在PCR、IgG阴性,IgM阳性时,可能是感染早期,IgG可能为假阴性,RT-PCR结果可能为假阴性,这种情况不能遗漏,需要重新检测,做第二次、第三次RT-PCR,确实是不是真正是阴性,还是假阴性。
还有种情况,IgG、IgM是阳性,但RT-PCR是阴性。这种情况有可能是COVID-19恢复期,但同样也有可能是感染早期,RT-PCR呈假阴性。
所以在这里要特别强调,SARS-CoV-2核酸检测联合血清特异性抗体检测可能有助于筛查人群中的隐性感染者。
如何管理SARS-CoV-2隐性感染?——隐性感染者
事实上,我们对新冠还存在有不少的未知,尚没有绝对的定论,目前的防控措施是对新冠肺炎确诊或疑似病例的密切接触者、归国或来华人员等重点人员进行集中隔离:隐性感染的无症状感染者在观察14天后自动转阴,潜伏期的无症状感染者在观察14天的过程中逐渐发病,成为确诊病例。
我们现在存在什么问题呢?在隔离的观察过程当中,由于核酸取样问题,核酸检测可能存在「假阴性」,造成一定的漏诊率。
对此怎么来寻找解决的方案?需要在一段时间内多次筛查和监测核酸,需要加快核酸检测试剂的研发力度和操作流程标准化,如果再联合血液抗体检测,可能能够更多地筛查出这些隐性感染。
最后,说说目前值得思考的问题
如何早期发现和识别隐性感染者?无症状感染者比例有多少?需要研究,通过血清流行病学联合核酸检测调查研究,明确隐性感染在人群的感染比例。
以及无症状感染者传染性研究——无症状感染者的传染性到底怎么样?有很多人认为两周后病毒就已经没有排毒了,已经转阴了,但是不是说明已经就没有传染性了呢?这需要从隐性感染无症状感染者及潜伏期无症状感染者两方面着手;需要跟踪观察,比较两类的排毒异同及规律,判断传染性差异。
以及,亟需细化隐性感染者诊断,隐性感染者又是否需要治疗呢?
未来,我们应该在这些方面做更多的研究,这样才能够真正回答现在这些关键的科学问题。
讨论与答疑
王一民:谢谢瞿教授,我认为之所以有这样的探讨和思考,因为我们对COVID-19的认识越来越多了,也越来越深刻了,所以才会有这些临床问题出现。
我其实非常感兴趣,在我们过去认识传染病时,「隐性感染」这个概念更多的是对那些慢性传染病,如像HIV、肝病等等,我们提到了所谓的携带者或者隐性的这种状态,患者不发病,可能有一定的传染性,也可能没有传染性。但我们第一次在急性传染病,特别是急性的呼吸道传染病中去思考这个问题,我们确实需要很多的研究去证实。
公共卫生中纯粹的隐性感染,我自己作为临床医生其实并不太关注,除了在流调中,临床医生该怎么能早点发现、不漏掉那些「假的」隐性感染者(我姑且先这么定义)?
瞿介明:确实,作为传染病,现在急性呼吸道传染病和HIV、肝炎等其他一些传染性疾病还是有一定的区别。但是我刚刚讲的几种情况或多或少是存在,那么是不是完全和慢性的传染病一模一样?我觉得我们还要做相关的研究。
事实上,隐性感染确实在public health中的问题更大。我们作为临床医生,当患者完全没有临床症状,但其实处于潜伏期的时候,很重要的是怎么能够早期诊断、早期发现。这个患者说不定已经在住院了,很容易就在医疗机构里成为院内感染的来源!
所以我觉得王一民大夫的问题非常好,我个人觉得,尤其是住院患者中,怎么样进行筛查?我觉得「抗体的筛查」可能在某种程度上能够帮助我们。像我刚才所讲,如果患者是无症状的潜伏期的感染者,那么可能在7天左右,他的IgM可能就表现出来了,那时如果显示阳性,可以回过头反复检查核酸,这时候,他的核酸可能也已经是阳性了,也有很强的传染性了。所以,怎样早期把他发现出来,我觉得应该「加强血清抗体和核酸筛查」,尤其是对重点人群。在医疗机构里,我个人觉得,从防范院内感染的角度,住院的患者很可能是高危人群。
王一民:您刚才提到可以把核酸检测和血清抗体检测综合到一起去判断。我想起前段时间牡丹江市的筛查,大约65万人中,核酸阳性但没有症状的患者,官方报道的数字大概是不到20例。后期慢慢观察这些患者,给他们做了CT,发现有一部分人出现了影像学改变,但即使CT出现表现了,病人症状依然很轻。所以,除了核酸检测,除了抗体检测,要不要把血常规和影像学也同样用作住院患者的筛查呢?这样对人群进行筛查可能必要性不是特别大。
瞿介明:我同意你的观点,全人群筛查血常规、CT或是胸片,我觉得可能价值不大,因为患病的比例是比较低的。花那么大的力气去做,可能是没有太大的价值。全人群我刚才讲的是核酸+血清抗体,血清抗体一次可以做很多人份,而且相对不是不太昂贵,所以在全人群筛查中应该有帮助。
而对于重点人群,特别是没有临床症状,但确实是处于潜伏期的这些人,我们也看到,国外和国内做了相关的影像学检查后,一定的比例的患者其实已经有肺部的影像学改变了,所以对重点人群,我个人认为可以用刚刚提到的「核酸检测+血常规、影像学、血清抗体检测」这样的方法。尤其是在医疗机构里头,对重点人群采取这个做法能够更快筛查出来。
王一民:有一个网友问的问题比较有意思,他说,隐性感染的这些患者虽然体内有病毒的存在,但是并不致病,是不是可以了解一些这部分人的特征,未来通过这些患者不致病的原因,能够使新的药物或新的抗病毒机制研究有所进展,您怎么看待这个事儿?
瞿介明:这也是一个非常好的问题。COVID-19隐性感染中有的很多科学问题都需要我们去做研究,然后才能够很好的回答。同样是有病毒入侵到机体,为什么这些人群里没有造成组织器官的损害?自始至终没有出现临床症状?但这些人群里应该是产生了免疫反应的,但免疫反应是强还是弱,免疫反应对其转归有什么样的作用?他们机体的免疫系统是否和出现症状的感染者存在差别?今后特别是做免疫反应这部分的研究,我觉得非常有意义。第二点,隐性感染的病毒和出现临床症状的病毒是不是不一样?
两方面我觉得都要去研究——病毒本身是不是不一样?或病毒都是一样的,但相当多的人可能出现了症状,而极少数的人没有出现临床症状,但是都有免疫反应?
免疫反应中哪一部分对这个病毒的防御发挥了重要作用?我们现在已经正式启动了这样一项研究,患者也入组了一部分,有三种情况做比较,第一是隐性感染,第二是后来发病,然后是健康人。但现在我们国内的患者相对来说不是很多,所以入组比较慢,希望我们能够尽快得出明确的临床研究结果。
王一民:作为临床医生,我们肯定是非常关心结论的。还有网友问的一个问题,您刚才列举了RT-PCR阴性、但抗体阳性的这部分患者,大家可能会担忧,患者的抗体「假阳性」会不会是因为其他冠状病毒的存在,而并不是我们今天所说的SARS-CoV-2?您怎么看待?
瞿介明:从冠状病毒本身来说,事实上很多基因序列上确实有一定的同源性,比如国外有研究,SARS冠状病毒也可以和其他冠状病毒出现有交叉的抗体反应。至于新冠,SARS-CoV-2,我们也查了有关的资料,目前没有非常明确的研究报道称和哪一个冠状病毒可以交叉,但在国际上,有一批学者认为存在这样的可能性。我觉得这一次我们看全人群的血清筛查时,是不是有可能去回答这个问题。尤其像武汉,900多万人的血清,我们能不能再结合其他的冠状病毒做一些抗体的研究?看看是否有交叉反应。
参考文献
[1] https://covid19.who.int/
[2] N. Engl. J. Med2020
[3] China Life Sci2020
[4] 新型冠状病毒肺炎诊疗方案(试行第七版)
[5] Journal of Microbiology, Immunology and Infection 2020
[6] Allergy 2020doi: 10.1111/all.14364.
[7] 吴尊友等。中华流行病学杂志2020
[8] Am J Obstet Gynecol MFM 2020
[9] R. Zhou et al. International Journal of Infectious Diseases 96 (2020)
[10] Clinical Microbiology and Infection.2020
[11] JAMA2020
[12] 《中华预防医学杂志》2020
专家介绍

瞿介明
教授,主任医师,博士生导师,上海交通大学医学院附属瑞金医院党委书记,中华医学会呼吸病学分会主任委员,中国医师协会呼吸医师分会副会长及上海医师协会呼吸分会会长,上海市医学会呼吸分会前主任委员,上海市医学会副会长。
主持人介绍

王一民
中日医院呼吸与危重症医学科主治医师,中国医师协会呼吸分会青年委员会委员,中国医疗保健国际交流促进会临床微生物与感染分会青委副主委。


