近几年新出现哮喘和慢阻肺重迭(ACO)这个概念,比较新颖。首先要和大家声明,目前ACO缺乏正式定义,ACO不是单一疾病或单一表型。从目前ACO流行病学研究提示:ACO发病率大概在9%~55%,可能与性别和年龄相关。这个统计的数据差别相当大,最主要的原因就是ACO没有一个明确的诊断标准,所以临床研究的时候,选择的病例可能有所不同,下面会提到国内ACO发病率。ACO仍然是需要识别和研究的一组患者,ACO有更为频发和严重的急性加重,居高不下的住院率和更差生活质量。ACO治疗的循证医学证据相当有限,原因是缺乏药理研究。既往呼吸内科大部分临床药理研究仅入选单纯的哮喘或慢阻肺,ACO病例往往被排除在外。所以今天讲述的许多ACO的药物治疗方法,目前尚缺乏循证医学证据,这个问题就比较棘手。
一、哮喘和慢阻肺重迭(ACO)的背景

最早是2014年GOLD指南首先提出哮喘和慢阻肺重迭的这个概念,当时称为ACOS。
2014版 GOLD 新增第七章

2014版的GOLD指南新增了第七章,之后的GOLD指南就没有第七章了,一般来说GOLD发表的报告只有六章。当初GOLD发表的报告很简单,提到这方面内容将来由GINA来完成。
2014年GINA 2014修订版首次发表由GINA和GOLD科学委员会联合起草的「哮喘和COPD重叠综合征(ACOS)」

2014年提出的概念很简单,ACOS的特征为持续性气流受限,部分特点常与哮喘相关,部分特点常与慢阻肺相关。也就是说,ACOS同时具有哮喘和慢阻肺的特征。
2017 GINA 更新重新修订「哮喘-慢阻肺重叠」
建议「哮喘-慢阻肺重叠(ACO)」替代「哮喘-慢阻肺重叠综合征(ACOS)」,强调不是一种疾病。

「哮喘-慢阻肺重叠」(ACO)是GINA和GOLD共同推荐的用语,用来描述具有哮喘和慢阻肺两种疾病特征的患者。所以特别提出「哮喘-慢阻肺重叠」并非用来描述一种疾病,因对于哮喘和慢阻肺,一系列不同的机制可导致不同形式的气道疾病(亚型)。为避免ACO是一种疾病的误解,原来的「哮喘-慢阻肺重叠综合征(ACOS)」不再建议使用。
GOLD 2020 报告关于哮喘-慢阻肺重叠(ACO)的论述
GOLD 2020 报告没有涉及哮喘-慢阻肺重叠(ACO),而强调哮喘和慢阻肺是不同的疾病,尽管哮喘和慢阻肺具有某些共同的特征和临床特点(例如:嗜酸细胞增多,某些程度的可逆性)。
所以2019年年底,GOLD 2020报告刚发布的时候,国内某些医生产生误解,以为ACO取消了,其实并没有取消。
2020 GINA 第五章:论述哮喘-慢阻肺重叠

「哮喘-慢阻肺重迭」描述具有哮喘和慢阻肺这两种特征的患者,它不是一种单一疾病,而包括几种不同的临床表型,由不同机制所引起的。用于描述一类异质性患者,患者有持续存在的气流受限,其临床特征同时符合哮喘和慢阻肺。患者可能在40岁前,或40岁后发病。或有吸烟史或其它毒性颗粒暴露史等。
因此,ACO是客观存在的,尤其是现在不能从我们的临床实践和科研、学术中抹去,去年国内某些医生以为ACO不存在了,以为ACO从教科书和文献中删除,实际上并不是这样的。所以GINA 2020的第五章说的非常清楚。
二、哮喘和慢阻肺重迭(ACO)的临床现实
先来看看国内ACO研究结果
这篇国内ACO研究论著即将发表在《Therapeutic Advances in Respiratory Disease》。这是一项大型的多中心,横断面,非干预性研究对中国40岁以上气流受限的哮喘-慢阻肺重迭的现状进行的研究。北京协和医院参加了这项研究,是入组病人最多的一个单位。
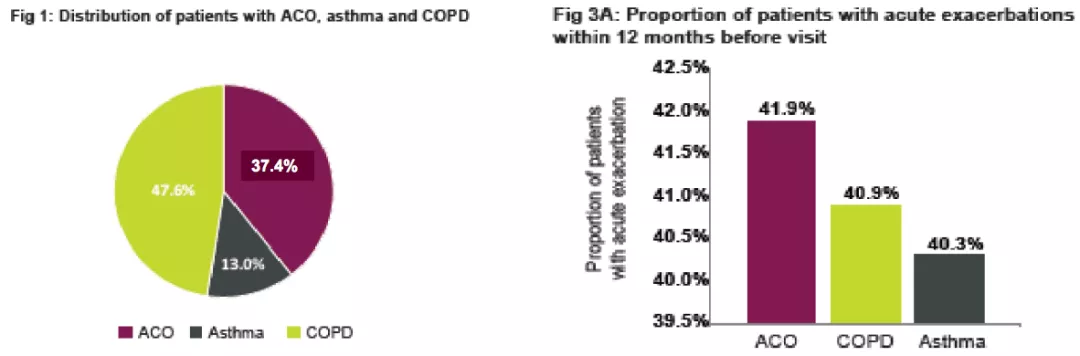
国内ACO研究结果表明,40岁以上气流受限人群中,ACO占37.4%。慢阻肺人数比哮喘多是因为40岁为年龄界限,40岁以下的哮喘患者全部排除。
2003个40岁以上的患者纳入研究,几乎将近2/5的患者诊断为ACO。这个患者群体的人数不是少数,国际上ACO发病率大概在9%~55%,我们国内的研究结果和国际的文献差不多。ACO急性加重的发生率高于哮喘和慢阻肺。因此,ACO需要正确诊断和治疗。
哮喘和慢阻肺重叠(ACO)特点
同时合并哮喘和慢阻肺特征的患者,更为频繁的急性加重,生活质量更差,肺功能下降更快,死亡率更高,所消耗的医疗资源更多。
ACO较典型哮喘或慢阻肺有更频繁的急性加重
数据来自美国医疗费用专门小组调查,评估40-85岁自我报告或医生确诊的哮喘或COPD患者的临床预后及医疗资源使用,随访超过2.5年。纳入3486例哮喘或COPD患者,其中典型哮喘1585例(45.4%);典型COPD1294例(37.1%);哮喘-慢阻肺叠加607例(17.4%)。
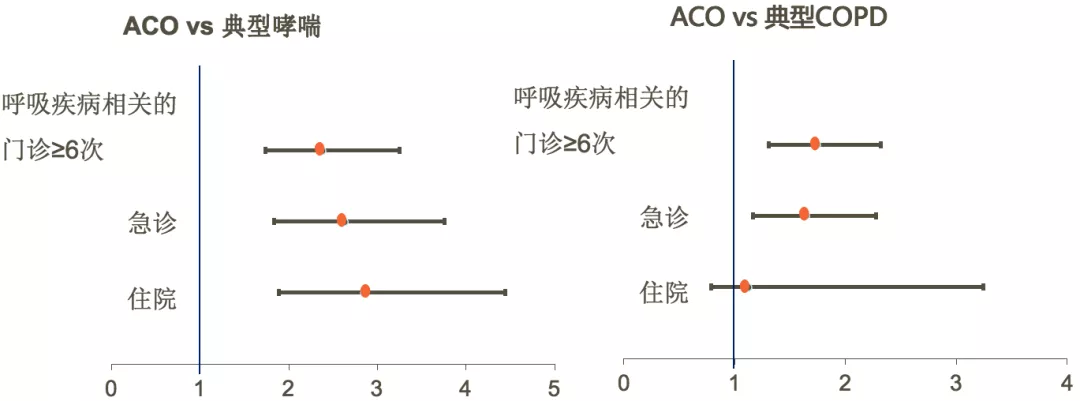
与典型哮喘相比,ACO显著增加呼吸内科门急诊和住院风险;与典型慢阻肺相比,ACO显著增加门急诊风险。
ACO患者肺功能下降更快
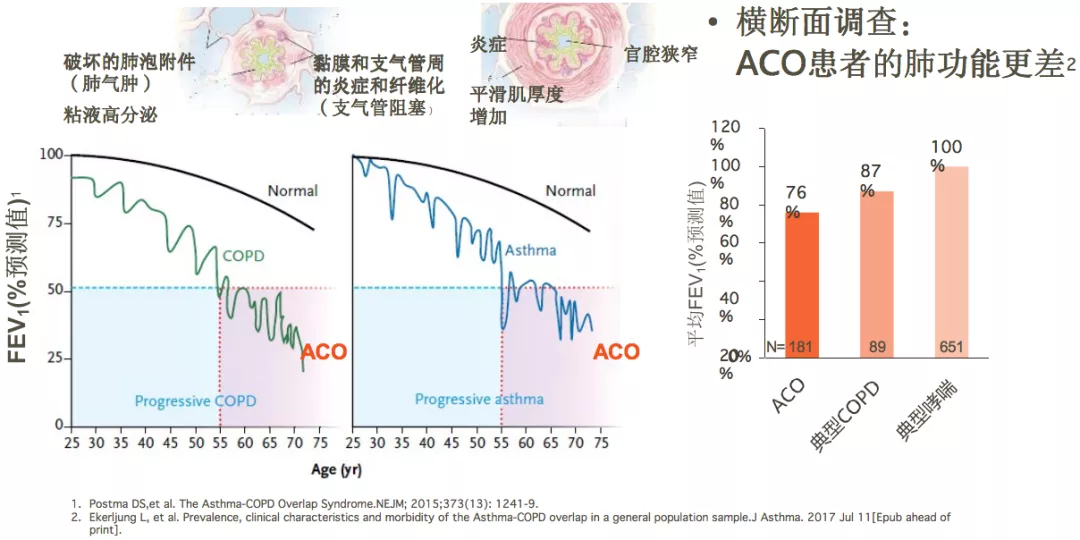
ACO患者的健康相关生活质量更低
数据来自美国医疗费用专门小组调查,评估40-85岁自我报告或医生确诊的哮喘或慢阻肺患者的临床预后及医疗资源使用,随访超过2.5年。纳入3486例哮喘或慢阻肺患者,其中典型哮喘1585例(45.4%);典型慢阻肺1294例(37.1%);哮喘-慢阻肺重叠 607例(17.4%)。
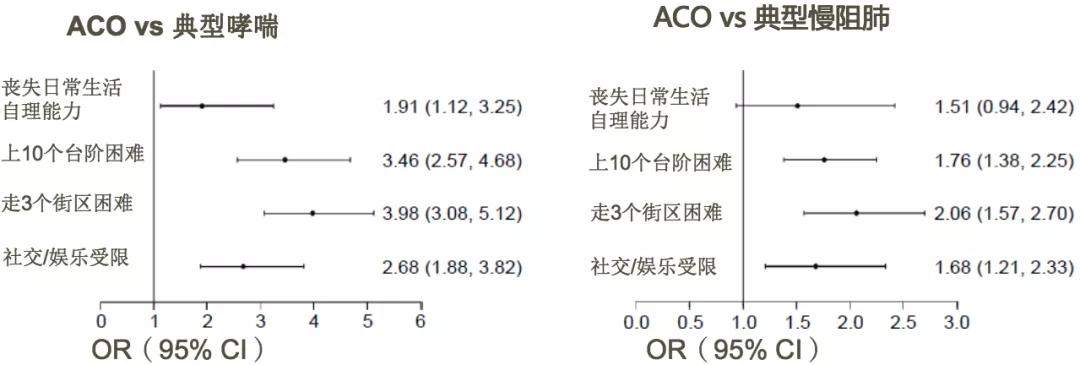
与典型哮喘和典型慢阻肺患者相比,ACO患者:丧失生活自理能力,行动、社交/娱乐受限的风险更高;占有更多医疗资源;生活质量和精神健康评分更差。
ACO患者的死亡风险显著增加
前瞻性注册随访研究,对1845例至少有1次因哮喘就诊的患者和4037例至少有1次因慢阻肺就诊的患者,所有患者年龄50-64岁,随访长达35年。
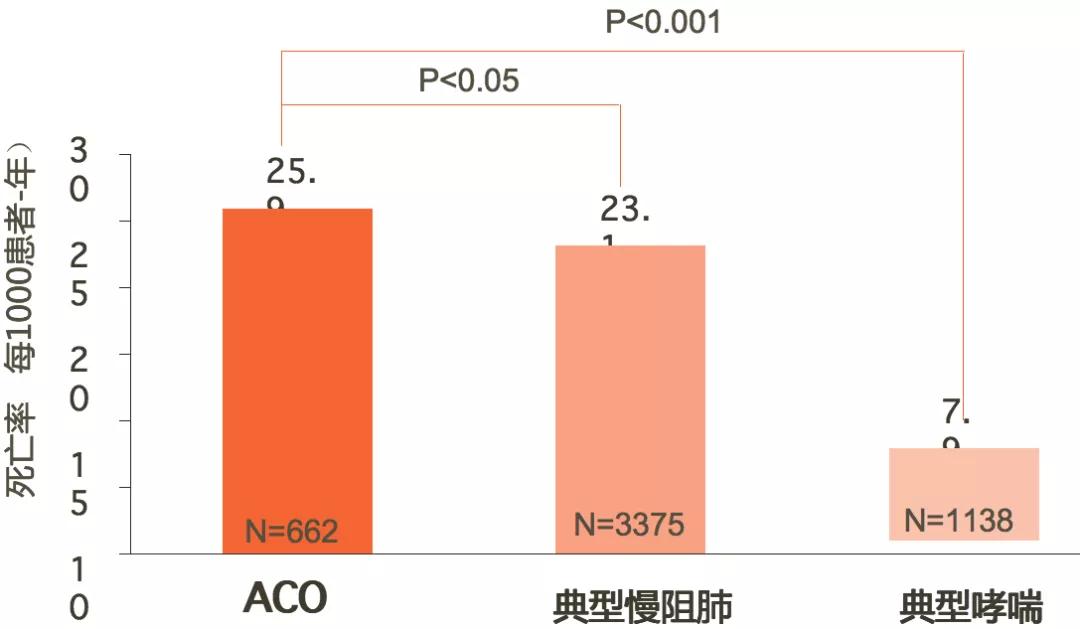
长期随访显示,ACO患者的死亡率显著高于典型哮喘和慢阻肺患者。
总体而言,哮喘和慢阻肺二种疾病的重叠给临床诊断和治疗带来极大挑战
因为缺乏明确的诊断标准,定义的不断变化,表型的异质性,哮喘-慢阻肺重迭被排除在临床研究外,复杂的生理变化,缺乏一致公认的治疗,更高的病残率和病死率。所以影响诊断和治疗。
三、哮喘和慢阻肺重迭(ACO)的识别
GINA 和GOLD 对哮喘、慢阻肺、ACO的最新定义
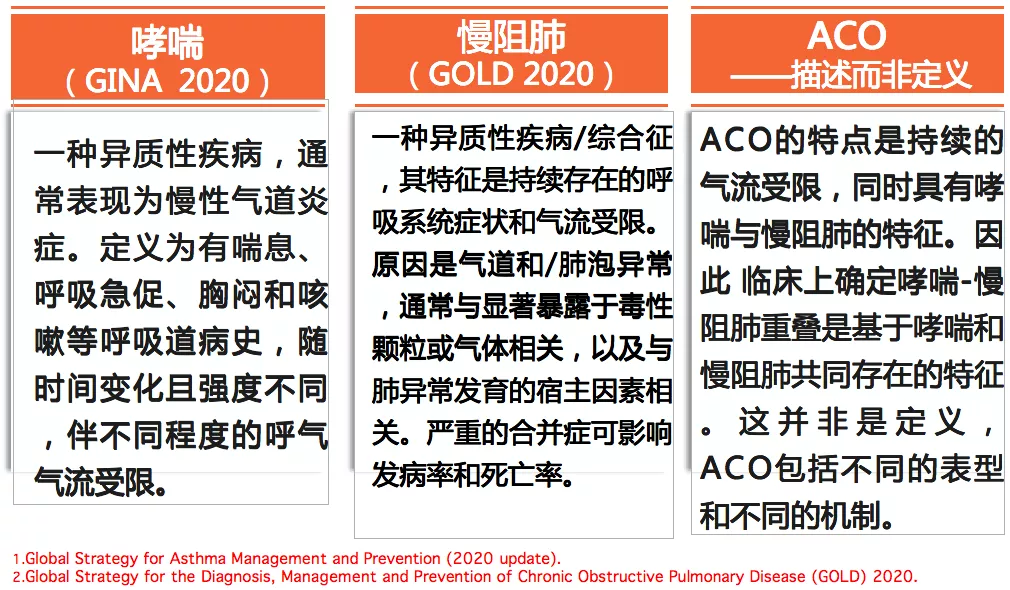
GOLD 2020报告提出慢阻肺的定义有两个,大家可以仔细上网查阅一下。GOLD 2020报告对慢阻肺的定义有两方面更新,一方面提出慢阻肺是一种异质性疾病/综合征,另一方面提出发病原因中的宿主因素。部分呼吸内科医生还没有认识到宿主因素这方面的重要性,慢阻肺的发生不只是属于40岁以上的患者,也就是说,从婴幼儿时期,甚至是胎儿时期存在的宿主因素就可能影响慢阻肺的发生。
哮喘与慢阻肺的鉴别诊断要点
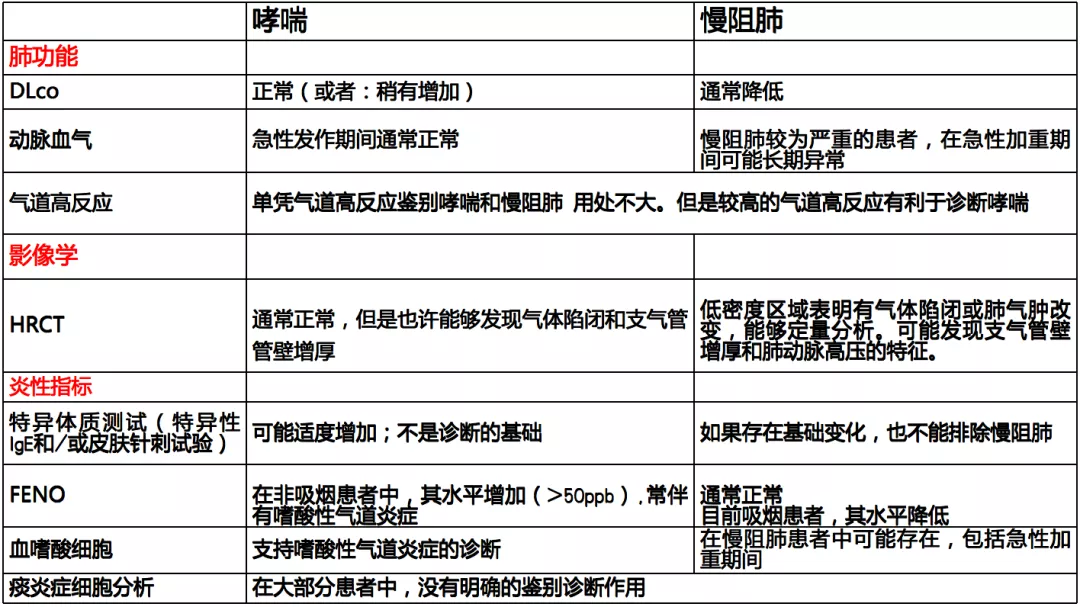
讲到哮喘-慢阻肺重迭,就会提到哮喘的特征和慢阻肺的特征。上述表格中的分类把哮喘和慢阻肺区分得很清楚,但在临床实际中的情况并不是如此简单。无论是患者还是临床医生,明确诊断哮喘和慢阻肺的患者还是比较少,很多情况下两者都是混为一谈。所以对于这个情况来说,哮喘和慢阻肺是常见病和多发病,临床上有很多相似之处,但是仔细分析,还是可以看出两者明显的差别。
临床特征概述哮喘和慢阻肺的异同点 1
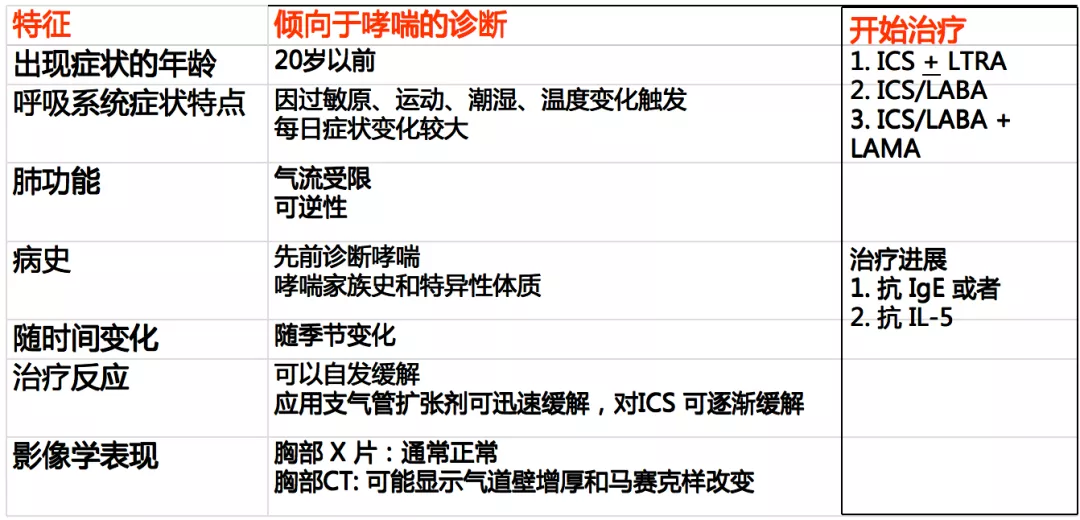
临床特征概述哮喘和慢阻肺的异同点 2

哮喘和慢阻肺重迭(ACO)诊断标准
现在临床公认的就是《欧洲呼吸杂志》的诊断标准。
主要标准:
1、40岁或40岁以上患者持续存在的气流受限(吸入支气管舒张剂后 FEV1/FVC < 0.70或正常值下限),优先选择正常值下限;
2、至少有10包年的吸烟史或相当的室内外空气污染接触史(例如:生物燃料);
3、40岁前明确诊断的哮喘病史或支气管舒张试验FEV1 > 400 ml。
次要标准:
1、明确诊断的特异体质或过敏性鼻炎;
2、吸入支气管舒张剂后 FEV1 ≥200 ml或较基础值≥ 12%;
3、周围血嗜酸细胞计数≥ 300。
考虑诊断ACO:符合所有3条主要标准和至少1条次要标准。
ACO诊断的关键点
ACO诊断时应该考虑的主要关键点,包括:
1)年龄大于40岁的患者,适当应用短效支气管扩张剂吸入后,肺功能检查表现为持续存在的气流受限;
2)明确的吸烟史,或者有相当的生物燃料接触史;
3)40岁以前曾经诊断为哮喘。
西班牙呼吸学会识别哮喘-慢阻肺流程图
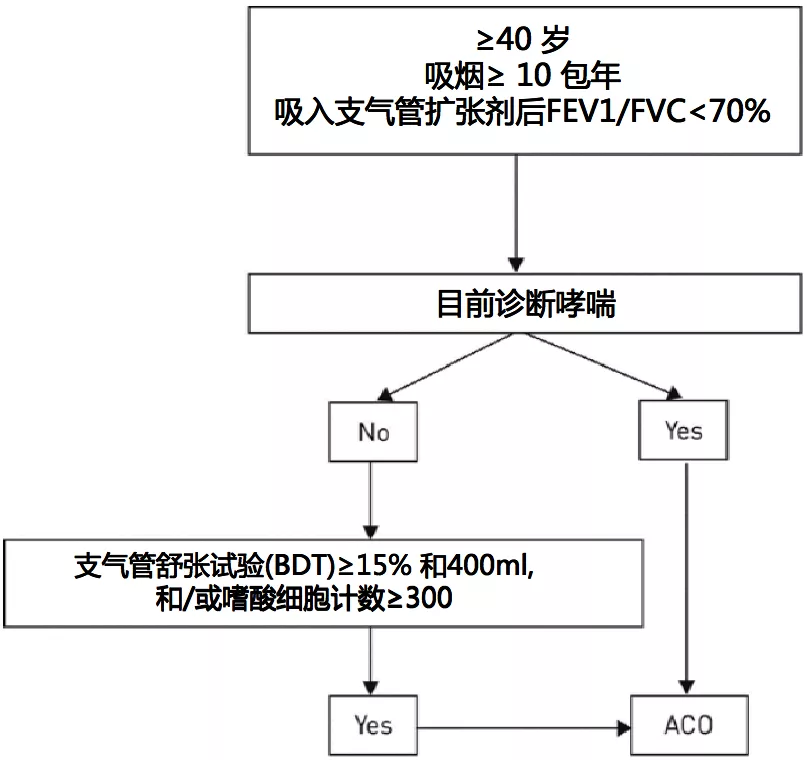
四、哮喘和慢阻肺重迭(ACO)发病机理的新概念
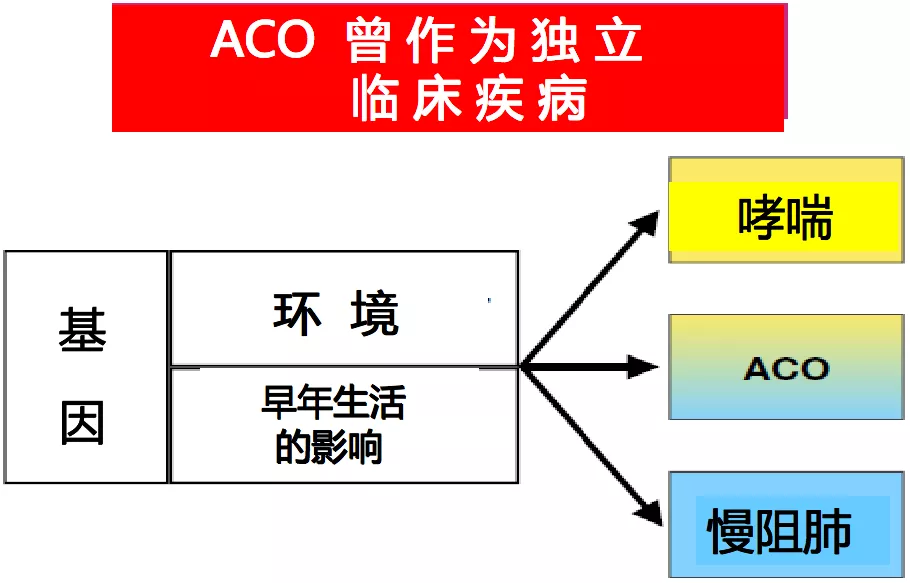
哮喘和慢阻肺为临床独立的疾病,曾设想ACO也是一种临床独立的疾病,具有自身的基因因素和环境因素。
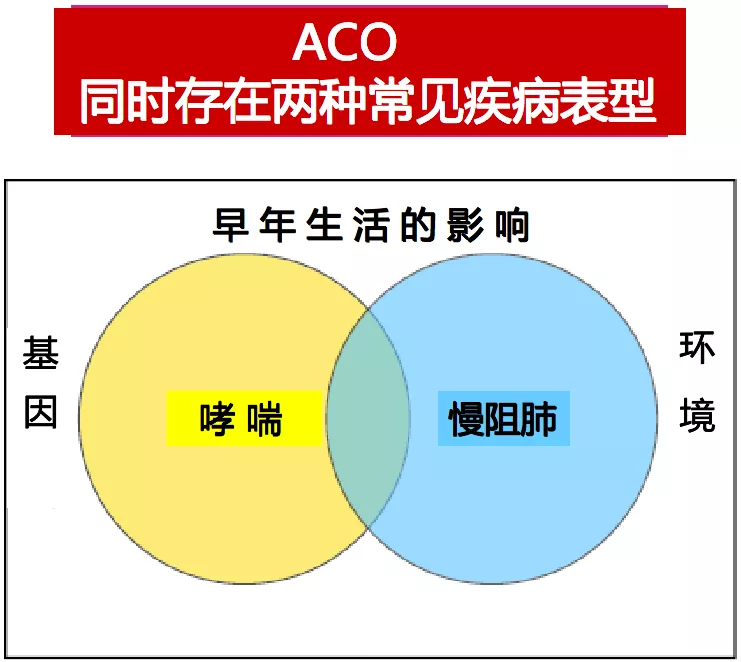
哮喘和慢阻肺是常见疾病,ACO患者可能伴有哮喘的某些特征,同时伴有慢阻肺的某些特征。
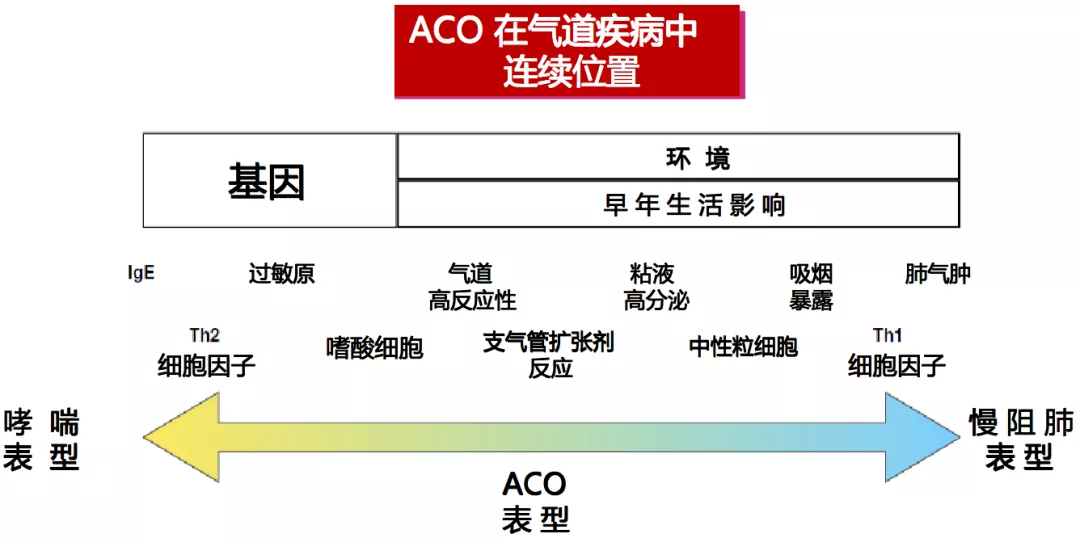
哮喘和慢阻肺考虑为气道疾病的连续表现(荷兰学说),ACO则在两种表型极端的中间位置。
新概念:ACO是患者气道中同时存在两种不同的支气管炎症表型
1、ACO的发病机理,由二种疾病的重迭,表现为 Th1 炎症类型(中性粒细胞炎症-慢阻肺特征),以及 Th2 炎症类型(哮喘特征)的混合。
2、Th2 炎症类型哮喘表现为气道高反应,对吸入糖皮质激素(ICS)有明显的治疗反应。
3、哮喘和慢阻肺均为涉及支气管树的气道炎性疾病。这二种疾病的重迭(ACO)显示 Th1 炎症类型(慢阻肺特征)和/以及 Th2 炎症类型(哮喘特征)。
4、ACO是两种不同炎症类型的混合疾病,其临床特色:吸烟-哮喘(smoking asthma)和嗜酸性慢阻肺(e-COPD)。
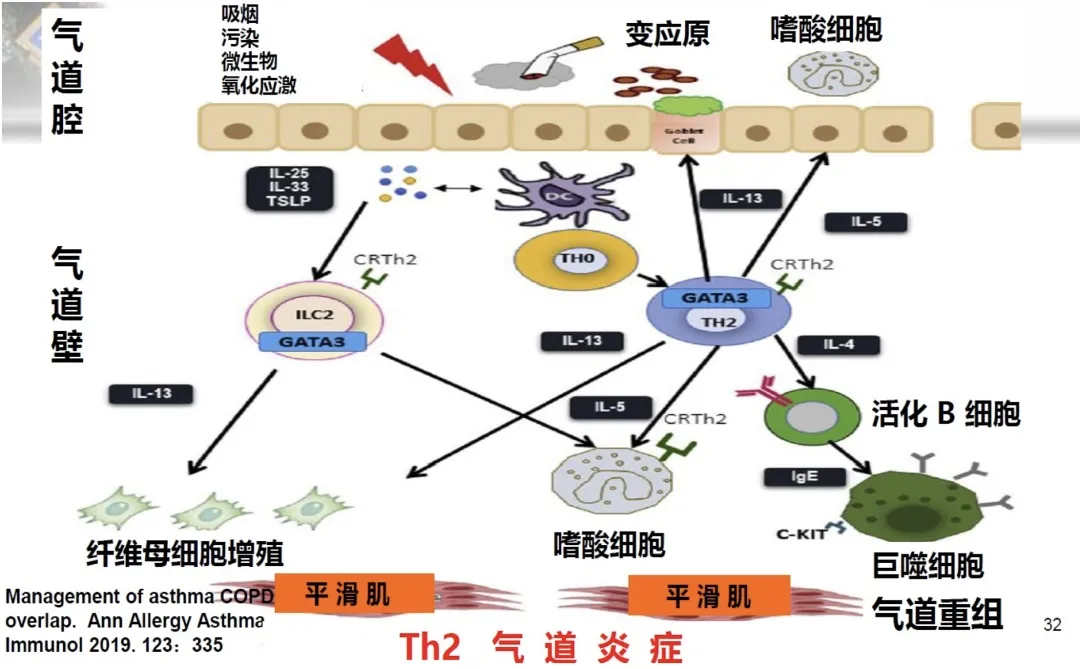
上图为Th2气道炎症的表现,气道腔内由于吸烟、污染、微生物,作用于气道壁的一些嗜酸细胞、巨噬细胞、活化B细胞,产生一系列的细胞因子,造成平滑肌痉挛、增厚,气道的狭窄,这是典型的哮喘的气道炎症的发病机理和细胞因子的一些表现。
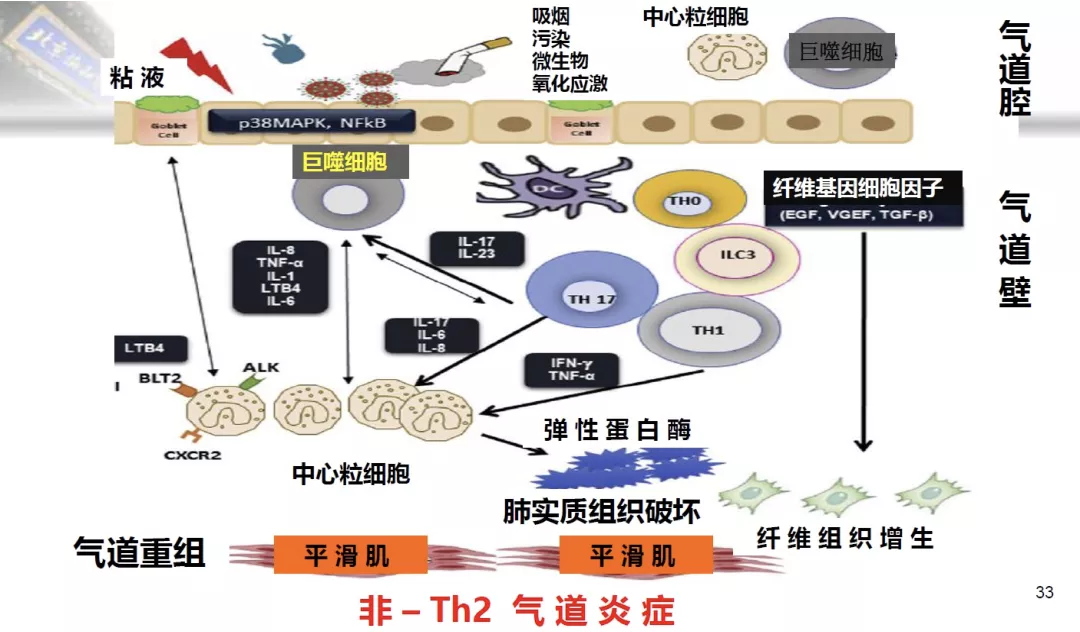
上图为非-Th2气道炎症,也就是Th1的气道炎症(中性粒细胞炎症)。主要是吸烟、污染、微生物作用于中性粒细胞,产生一系列的细胞因子,包括弹性蛋白酶等,造成肺实质组织破坏,平滑肌痉挛,气道狭窄。
所以这是两种不同的气道炎症混合造成ACO患者的气道炎症。
五、哮喘和慢阻肺重迭(ACO)的临床治疗
有关哮喘和慢阻肺重迭的临床治疗,在国际文献报道的都是专家的意见,ACO没有临床药理研究的循证医学证据。国内做ACO临床研究的时候,特别强调这是非干预性的研究,没有药物治疗干预,这是很重要的一点。这就造成了ACO治疗方面缺乏一些共识,但是专家根据发病机理提出了一系列治疗意见。
ACO首选治疗
1、目前 ACO 尚无确切公认的治疗路径。
2、单一应用 LABA 或 LAMA 治疗造成症状掩盖。故对于潜在的 ACO 患者应避免应用单一 LABA 或者 LAMA 治疗。
3、ICS 适当应用可控制疾病的基础炎症水平,ICS 应与LABA同时应用,ACO 选择治疗时,除了一种LABA和/或一种LAMA之外,早期应用 ICS 可避免副作用。
4、如果患者已经应用ICS/LABA治疗,症状仍然明显,可再加用一种长效支气管扩张剂,例如LAMA。LAMA已批准用于哮喘的治疗。
5、三联制剂吸入(ICS/LABA/LAMA)对于哮喘和慢阻肺均有效,ACO患者可考虑应用,尤其对症状进展和频繁急性加重的患者。
ACO治疗进展
现在ACO的治疗进展有很多,但这些治疗进展可能在国内可能还没有可选择的余地。
如ACO患者首选治疗无效,可根据表型选择进一步治疗。包括:单克隆抗体、磷酸二酯酶抑制剂和大环内酯类药物。
1、Th2炎症的靶向单克隆抗体治疗重症哮喘取得明显疗效,已批准用于重症哮喘的治疗。其生物标志物是:IgE、周围血嗜酸细胞、FeNO,可识别治疗的疗效。ACO具有相同的T2炎症,可使用奥马珠单抗(omalizumab),抗IgE治疗,这些药物国内均有。
2、大环内酯类药物:能够改善预后和减少急性加重。但是国内使用这类药物存在一定困难,因为卫生部对于抗生素的临床应用有明确的规定,所以如果病人长期使用抗生素治疗,可能会产生某些异议和相关药物副作用。
3、磷酸二酯酶抑制剂:口服磷酸二酯酶抑制剂(国内罗氟司特目前没有上市),在频发急性加重的慢阻肺、慢性支气管炎表型、FEV1< 50%的患者中罗氟司特可有效改善肺功能和减少急性加重;在哮喘中罗氟司特能够持续改善肺功能。
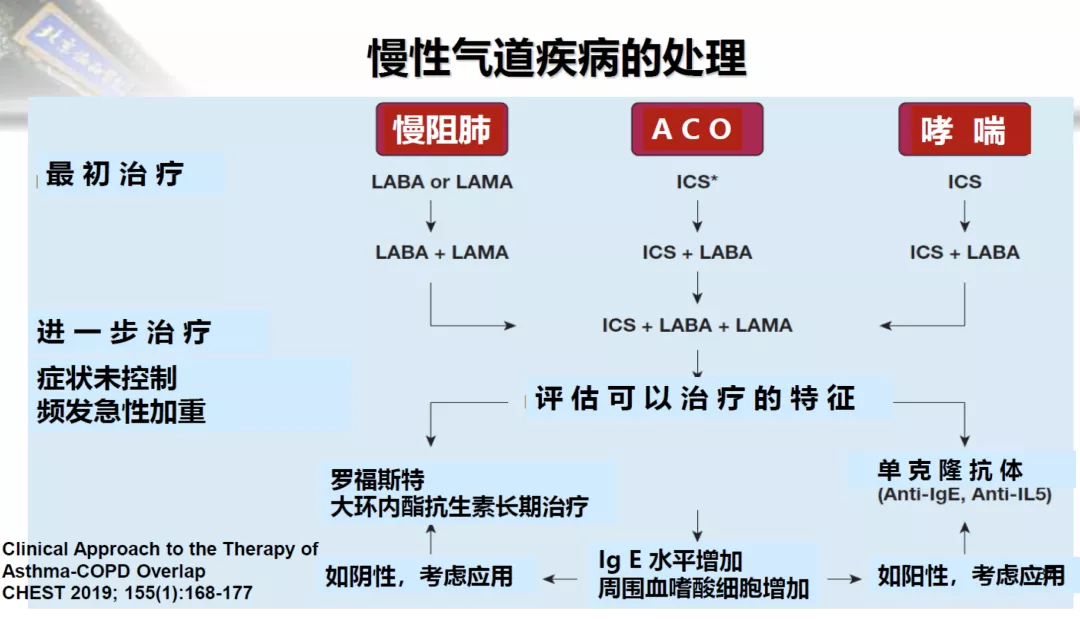
这是《CHEST》在2019年发布的慢性气道疾病的处理的意见,把慢阻肺、哮喘、ACO都罗列在一起。大家注意,最后特别提到,ICS单独用于ACO的治疗存在争议(请注意 ICS 上面的*),不能像哮喘一样可以单纯吸入ICS治疗。
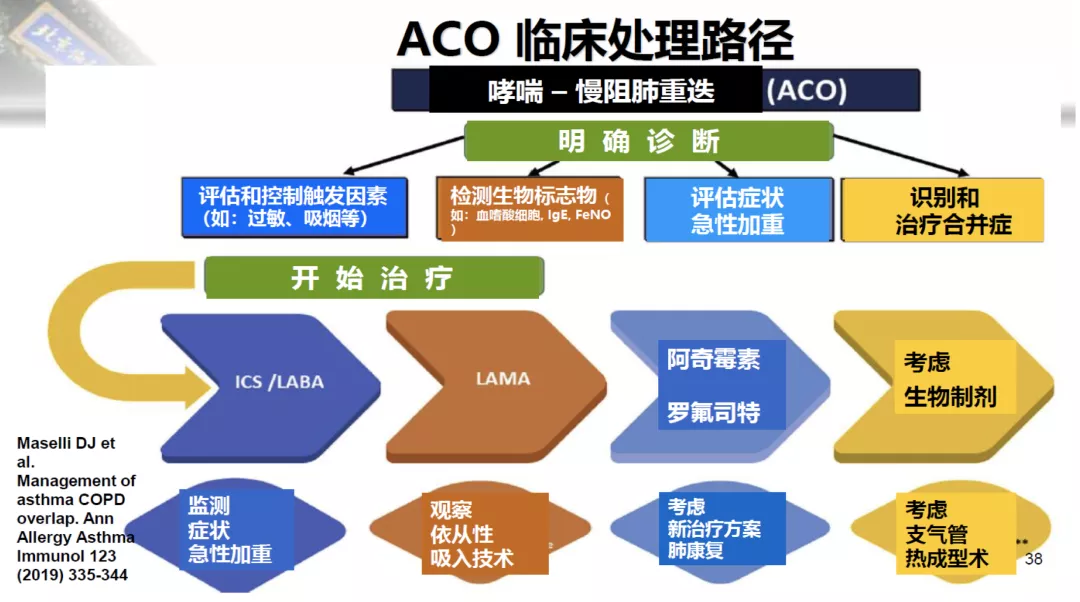
这是ACO临床处理路径的总结,首先要明确诊断是否为ACO,要评估病人的一些情况,包括有无过敏、吸烟史,检测生物标志物,评估症状急性加重,识别和治疗合并症。开始治疗时,ACO首选ICS/LABA,如果没有疗效,加上LAMA或者阿奇霉素、罗福斯特,最后考虑生物制剂。在治疗的时候,要根据病人的情况来综合判断,包括观察病人的症状急性加重,观察依从性、吸入技术,考虑新治疗方案、肺康复,必要时可以考虑支气管热成型术。
总结
1、ACO是一种同一患者气道内存在两种支气管炎症的疾病表型:Th1和Th2炎症。
2、由于哮喘和慢阻肺具有多种临床病理特征,故ACO目前缺乏普遍能够接受的定义和确切的诊断标准。所以很多问题还未解决,国际上有很多ACO研究论文,这是目前呼吸道疾病中研究领域最为广阔的一个领域,已经发表和尚未发表文献说明ACO要做的科研工作很多。
3、目前ACO尚无确切公认的治疗路径。应用ICS与支气管扩张剂治疗可以改善气流受限,生物制剂的应用为今后治疗提出新方向。
4、今后需要进一步探讨ACO的特殊的生物标志物,以明确诊断和靶向治疗。
参考文献
[1] Fanny W.S. Ko and David S.C. Hui. Asthma–COPD overlap: No formal definition and simple diagnostic tool so far? Respirology (2019) doi: 10.1111/resp.13764
[2] Global Strategy for the Diagnosis, Management and Prevention of Chronic Obstructive Pulmonary Disease (GOLD) 2020.
[3] Global Strategy for Asthma Management and Prevention (2017 update)
[4] GOLD Executive Committee. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease (Revised 2014) . http://www.goldcopd.com.
[5] Vaz Fragoso CA, et al. Asthma–COPD overlap syndrome in the US: a prospective population-based analysis of patient-reported outcomes and health care utilization. Int J Chron Obstruct Pulmon Dis. 2017;12: 517-527.
[6] Postma DS, et al. The Asthma-COPD Overlap Syndrome. NEJM; 2015;373(13): 1241-9.
[7] Ekerljung L, et al. Prevalence, clinical characteristics and morbidity of the Asthma-COPD overlap in a general population sample. J Asthma. 2017 Jul 11[Epub ahead of print].
[8] Vaz Fragoso CA, et al. Asthma–COPD overlap syndrome in the US: a prospective population-based analysis of patient-reported outcomes and health care utilization. Int J Chron Obstruct Pulmon Dis. 2017;12: 517-527.
[9] Baarnes CB,et al. Incidence and long-term outcome of severe asthma–COPD overlap compared to asthma and COPD alone: a 35-year prospective study of 57,053 middle-aged adults. Int J Chron Obstruct Pulmon Dis. 2017;12: 571-579.
[10] Poh TY, et al. Understanding COPD-overlap syndromes. Expert Rev Respir Med. 2017; 11(4): 285-298.
[11] Global Strategy for Asthma Management and Prevention (2020 update).
[12] Global Strategy for the Diagnosis, Management and Prevention of Chronic Obstructive Pulmonary Disease (GOLD) 2020.
[13] Management of asthma COPD overlap. Ann Allergy Asthma Immunol 2019. 123:335
[14] What is asthma−COPD overlap syndrome? Towards a consensus definition from a round table discussion Eur Respir J 2016; 48: 664–673
[15] Cosío BG et al. Asthma–COPD overlap: identification and optimal treatment. Ther Adv Respir Dis 2018, 12: 1–11
[16] Asthma–COPD overlap: identification and optimal treatment. Ther Adv Respir Dis 2018, 12: 1–11
[17] Generoso A & Oppenheimer J. Asthma/obstructive pulmonary disease overlap: update on definition, biomarkers, and therapeutics. Curr Opin Allergy Clin Immunol 2019
[18] Maselli DJ et al. Management of asthma COPD overlap. Ann Allergy Asthma Immunol 123 (2019) 335-344
[19] Maselli DJ et al. Clinical Approach to the Therapy of Asthma-COPD Overlap. CHEST 2019; 155(1): 168-177
专家介绍

蔡柏蔷
教授,现任中国协和医科大学北京协和医院呼吸内科教授,主任医师,博士研究生导师。曾任北京协和医院呼吸内科副主任、主任,中华医学会呼吸病分会慢阻肺学组副组长。中国医学科学院学报编委,基础与临床杂志编委。
本文由《呼吸界》编辑 大奔 整理,感谢蔡柏蔷教授的审阅修改!



