
非常高兴与大家共同探讨流感病毒感染的诊断与治疗,今天的主题是《特殊人群呼吸道病毒感染(流感)治疗的考量》。当前我国乃至全球正处于流感高发期,流感的治疗备受关注。在普通呼吸道感染及流感病毒感染方面,尽管我们已逐渐积累了一定经验,但仍需不断探讨与研究,以期为病患提供更优质的诊疗方案。
冬季疾病流行并非仅由单一病原体引发,而是多种病原体共同存在的表现……在这些病原体中,必然有一种占据主导地位
在所有流感病患治疗中,特殊人群的呼吸道病毒感染无疑最具挑战,针对这些特殊人群,诊断和治疗方面与普通人群必有差异。
2023年12月底,国家卫健委围绕我国冬季呼吸道疾病防治有关情况召开了两场新闻发布会,26日发布的我国呼吸道疾病流行监测结果,简单总结如下:
- 目前监测到的病原主要以流感病毒为主。
- 特征:前期肺炎支原体感染偏多,目前流感居多,并可有流感合并支原体感染。
- 在不同年龄段,除了流感以外还有其他病原的分布:
1-4岁儿童,除了流感以外,还有普通感冒的鼻病毒;
5-14岁儿童,除了流感以外支原体占有一定比例,还有引起普通感冒的腺病毒;
15-59岁成人,除了流感以外,也有鼻病毒,新冠病毒;
60岁以上人,除了流感以外,以人偏肺病毒和普通冠状病毒引起普通流感。
- 最近呼吸道疾病流行的季节,是有多种病原共同存在的。
- 12月28日的最新新闻发布显示:近期我国呼吸道疾病以甲流为主,并达高峰,开始下降,乙流开始升高,肺炎支原体感染其次,新冠病毒感染处于低位。
从以上数据可以分析出,去年10-11月主要流行的是肺炎支原体感染,尤其在儿童群体中。而学龄儿童、小学幼儿园大小班及初中生较多发生呼吸道感染,主要还是支原体感染。进入12月以后,流感的比例逐渐增加,成为主要病原体,甚至在部分人群中出现流感与支原体混合感染的现象。
在当前以流感为主要病原体的流行病原学中,不同年龄段存在一定的差异。特别是在5岁以下的幼童中,除了流感外,普通感冒所引发的鼻病毒以及呼吸道合胞病毒占据了较大的比例。尽管人们对鼻病毒较为熟悉,但近年来呼吸道合胞病毒日益受到关注,值得注意的是,呼吸道合胞病毒对婴幼儿及老年人影响较大。5至14岁的学龄儿童(初中以下年级),除了流感外,支原体感染的比例相对较高。如前所述,甚至有可能出现流感和支原体合并感染的病例。
腺病毒也已逐渐成为冬季呼吸道感染的重要病原体。其临床表现病情轻重不一,虽然症状类似于普通感冒,但跨度非常大,感染者可能出现轻度肺炎,也有可以出现重度肺炎。成人和60岁以上老年人群体,除流感病毒外,还面临着腺病毒以及当前的新冠病毒的威胁,另外一些常见病毒,如人偏肺病毒和普通冠状病毒等,也可能导致普通流感的发生。
冬季疾病流行并非仅由单一病原体引发,而是多种病原体共同存在的表现。在这些病原体中,必然有一种占据主导地位。如前所述,去年10月和11月是支原体占据绝大多数,但进入12月后流感无疑成为首要疾病原因。根据国家卫健委12月28日最新发布数据,目前流感主要是甲流仍然是呼吸道疾病的主要病因,且发病比例已接近高峰,部分地区甚至出现下降趋势,但乙流开始抬头,病例数不断增多。肺炎支原体仍占据重要地位。
尽管新冠在我国当前阶段的流行程度仍处低位,但我们不可掉以轻心。近期,海外新冠病例数量明显上升,不排除随着人员流动新的毒株JN.1传入我国的可能性,因此我们必须做好充分准备,保持高度警惕。对比以往的奥密克戎变异株,虽然新的毒株其毒性有所增强,但目前并无证据表明其毒力进一步加大。在此背景下,针对特殊人群在呼吸道感染,尤其是流感方面的关注点,我们将进行重点分析。
从“西班牙流感”至今,流感有百年历史,我国公众对常见呼吸道感染的认知尚存不足……这五类特定人群罹患流感需引起高度重视
流感已有百年历史。1918年的流感大流行,在全球范围内导致5000万人死亡,死亡人数超过第一次世界大战的1700万,仅西班牙就有八百万,因此1918年的流感也被称为“西班牙流感”(Spanish Flu)。西班牙流感盛行的年代,人们还不清楚流行性感冒是由什么病原体造成。直到1933年,英国科学家才分离出第一个人类流感病毒,并命名为H1N1,从此人们才知道流行性感冒是由流感病毒所造成。即便在1918年,我国亦未能幸免于难,据记载,国内部分地区病死率达到50%,全国共约400万-1000万人死亡。

关于前两年刷爆朋友圈的《流感下的北京中年》,相信大家已对这段历史有了深入了解,该事件至今仍令人记忆犹新,它完整记录了一个老年人从感染流感后从轻症到去世的短短29天,老人所接受的治疗过程与大多数人所理解的流感症状有很大差异。一般大家认为,流感症状仅表现为发热、咽痛、全身酸痛、打喷嚏和呼吸道症状,经过几天扛过去后病情就会逐渐好转。然而,实际情况远非这么简单。
针对特定人群,流感仍需引起高度重视。在过去三年疫情防控期间,我国公众对常见呼吸道感染的免疫能力下降,导致免疫空白。加之我国流感疫苗接种率极低,民众偏好聚集,疫情开放后戴口罩的普及程度不高,粗略观察还不到10%。这些因素共同导致此次急性呼吸道感染的疫情蔓延,病例绝对数量的增加意味着重症患者比例相应提高。因此,有人会注意到今年重症患者数量较多,这源于感染病人的基数扩大。为降低流感等病毒感染导致的病死率,我们更应关注哪些人群感染流感后需要特别关注,这就是我们反复提到的高危人群。
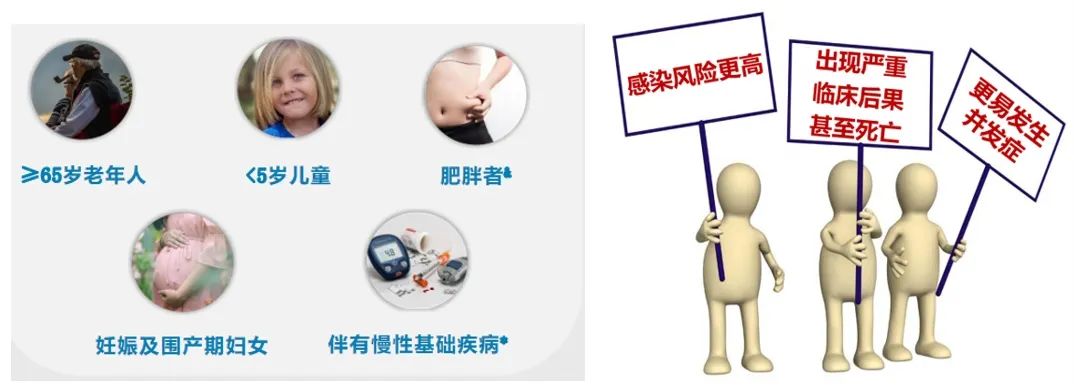
所谓高危人群是指:1.免疫力较差,易感染流感病毒;2.多合并基础的心肺疾病,引起肺炎等严重并发症;3.流感病毒破坏身体结构,引发炎症,加重原发病;4.对病毒的清除力弱,排毒时间长,易传播病毒。
依据上述定义,高危人群可分为五类:首先,包括65岁以上的老年人,5岁以下的儿童,以及孕妇和围产期妇女。第四类为患有慢性基础疾病的人群,如呼吸系统疾病、心血管系统疾病、肾病、肝病、血液病、神经肌肉疾病、代谢内分泌疾病、恶性肿瘤、免疫功能抑制等,以及极度消瘦的人群。值得注意的是,肥胖症亦属于高危人群之一,此点往往易被忽视。
许多人疑惑肥胖如何成为高危人群?实则应认识到,肥胖患者易于并发代谢性及其他疾病,如糖尿病等。此外,肥胖患者的免疫功能往往较差,器官功能受脂肪替代影响,导致器官功能减退。因此,务必关注肥胖患者,他们往往是最易被忽略的流感高危人群。
为何我们会对这些高危人群感到忧虑?原因在于,一旦这些人感染流感,病死率极高。这主要是因为高危人群容易出现并发症。
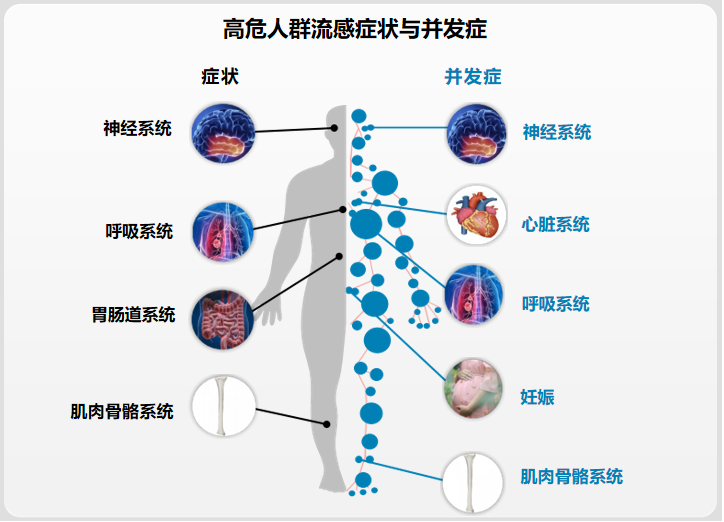
这张高危人群流感症状与并发症的图很多人都十分熟悉,几乎人体的各个系统都可能会被影响到,高危人群的流感可以涉及到神经系统的症状,如发热、头痛、意识错乱,同样还可以出现并发神经系统的疾病,比如因高热引发的热性惊厥,还有Reyes综合征、脑膜炎/脑炎、横贯性脊髓炎、格林-巴利综合征;可以涉及到呼吸系统的症状,如干咳、咽喉痛、鼻塞,同样还可以出现并发呼吸系统的疾病,比如中耳炎、哮吼、鼻窦炎/支气管炎/咽炎、感染性肺炎(病毒性或继发性细菌性)、慢性肺病加重。
高危人群的流感还可以涉及到胃肠道系统的症状,如恶心、呕吐、腹泻。还可以涉及到肌肉骨骼系统的症状,如肌痛、疲乏,同样还可以出现并发肌肉骨骼系统的疾病,比如肌炎、横纹肌溶解。同时,流感症状还可以引发心脏系统的并发症如心包炎、心肌炎、心血管疾病加重。如果是妊娠期妇女,还能引发母体并发症增加、婴儿围产期死亡率升高、早产风险增加、新生儿较小、出生体重较低等并发症。
因此,高危人群不仅罹患流感后本身症状较重,还更易引发并发症导致重症甚至死亡。
重症流感VS非流感患者入住ICU队列研究发现:流感是罹患IPA的独立危险因素……高危人群应接种流感疫苗、尽早应用抗病毒药物治疗
新冠之后,我们发现流感患者易继发真菌感染,回过头再去分析重症流感和非流感的患者,在ICU的患者中去比较就发现,他们各个方面可能存在差异,但是非常重要的差异正是有流感和无流感。侵袭性肺曲霉病的发病率是不一样的,如果因为重症流感入住ICU,患者得侵袭性肺曲霉病的几率就会大大增加,发病率可高达19.2%,增加感染侵袭性肺曲霉病的风险增加了5倍多,所 以这需要我们真正去关注那些高危人群。
如何让高危人群少发病?接种流感疫苗是高危人群的重要预防措施,因此世界卫生组织和中国疾病预防控制中心推荐:季节性流感疫苗用于流感感染的严重疾病和并发症高危人群,包括孕妇、幼儿、老年人和成人慢性病患者。
在我国,推广疫苗接种始终面临挑战。流感疫苗接种的普及程度很低,包括医疗工作者。目前,可以应用临床的呼吸道感染疫苗种类已经比较多,包括流感疫苗、肺炎疫苗、带状疱疹病毒疫苗、新冠疫苗,以及近期刚上市的呼吸道合胞病毒疫苗等,接种疫苗可以通过保护高危人群,降低重症和死亡病例的发生率。
我们非常希望大家关注流感患者的抗病毒治疗。如果罹患感冒(包括流感在内),轻症患者确实可以不需要使用抗病毒药物,因为病毒感染本身是有自限性的,基本处方可以是多喝水、休息,但重症流感的病死率较高,因此那些有可能出现重症的患者,尽早应用抗病毒药物就可以降低重症流感的发生率,并降低由于重症流感导致的病死率。
权威医学指南推荐高危人群尽早应用抗病毒药物治疗流感。基本原则是对临床诊断病例和病原学确诊病例应尽早隔离治疗,应在48小时内进行流感抗病毒治疗。对重症或有重症流感高危因素的流感样病例,也应当尽早给予经验性抗流感病毒治疗。
然而,要实现“尽早”这两个字何其难?在我国,流感患者从发病开始到能够采用抗病毒治疗药物的比例一直不高。十几年前,我们曾针对我国流感抗病毒治疗的用药情况进行了一次调研。结果显示,我国人群从疑似感染流感病毒到开始应用抗病毒治疗的平均时间为6天,远超过48小时的“黄金时间”。经过十多年的时间,再次进行调研,发现这一平均时间仍未缩短,仍为6天。因此,如果没有把抗病毒治疗的时间提前到它应该用到的时间范围内,它的治疗效果就会大打折扣。

因此提出,要想早期抗病毒治疗,就要做好流感样病例的早期识别和诊断,这样就可以避免漏诊,既可以早期使用抗病毒药物,又可以减少不必要的抗菌药物的应用。
如何定义“流感样病例”呢?包括三点:第一,发烧;第二,咳嗽和咽喉痛;第三,没有现实依据诊断某种疾病,就是找不到其他疾病的诊断。这就是流感样病例。那么,这样的患者一定就是流感患者吗?前提是在流感季节,就可以作为可能感染流感病毒患者去进行评估,去早期识别它是否为流感病例。这样就可以争取在48小时内用药,同样也可以减少不合理的抗菌药物应用。
国外的研究显示,对1033名临床诊断的流感病例进行病毒培养、血清学检测和PCR三项检测,发现其中至少有一项为阳性的患者为791例,占77%,说明对流感样病例的诊断真的大部分时候都能够诊断准确,也就是说“以流感样症状作为临床拟诊的准确率可达77%”,这给予了我们非常强的信心。在流感季节,根据流感样的病例就开始早期进行经验性的抗病毒治疗,才能真正做到48小时内用上抗病毒治疗药物。
儿童流感患者病毒排毒时间长,传染性强……≤5岁流感患儿传染流感的风险是>15岁人群的约2倍,抗病毒治疗让儿童流感患者获益多
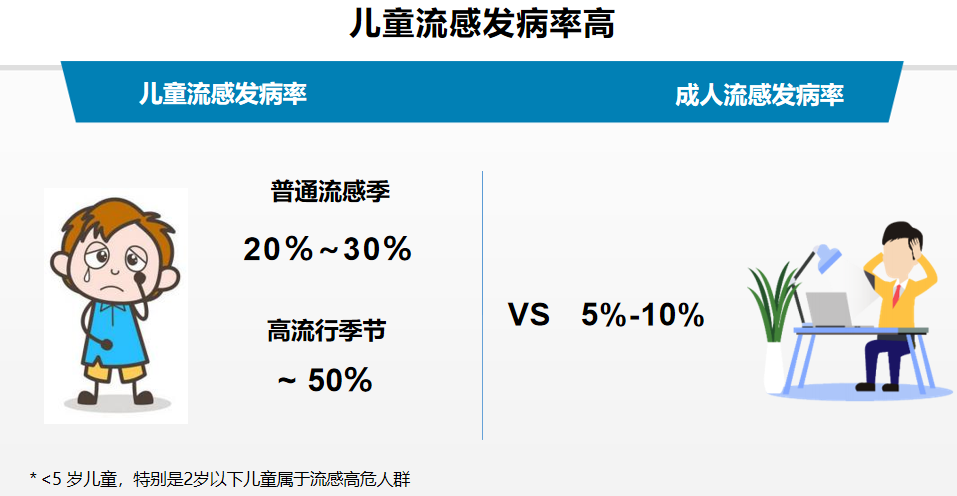
特殊人群中的第一类是儿童。一项系统性回顾研究共纳入全球32项RCT研究的13329例受试者,结果显示5岁以下的儿童,尤其是2岁以下的儿童,在普通流感季节的发病率为20%-30%,而在高流行季节发病率则约为50%。这就意味着在高流行季节有超过一半的儿童罹患流感,从发病率来看与成人的5%-10%区别很大。

儿童得流感后更容易出现合并症,一、肺及其他呼吸系统并发症:1.12%-20%住院患儿会发生肺炎;2.喉炎、气管炎、支气管炎等也常见;3.8.3%-42%的流感患儿会因哮喘住院;二、细菌感染并发症:10%-50%并发中耳炎;三、其他并发症:1.较成人更易发生神经系统并发症,如脑病,脑炎等;2.10%–30%有腹泻、呕吐等胃肠道症状,而成人少见;3.其他:心脏损伤、肝脏损害、肌炎、免疫功能紊乱、电解质紊乱等。要知道,儿童无论是否存在基础疾病,尤其是低龄儿童,既往病史可能一片空白,都仍易患并发症。
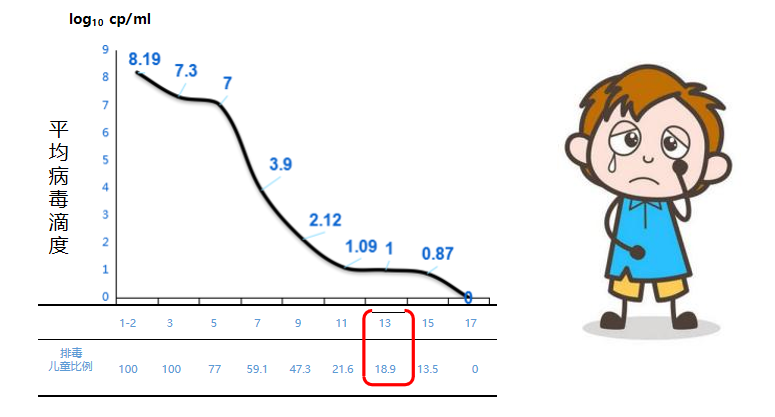
一项来自意大利的调查研究,纳入了74例意大利流感儿童,入院后每隔两天对鼻咽拭子进行病毒检测,直到阴性为止,用以调查甲型H1N1/2009流感大流行期间流感儿童的排毒情况。调研发现,15岁以下儿童患流感后第13天仍有19%排毒,而我们知道成人患流感后大多在5-7天内停止排毒。≤5岁流感患儿传染流感的风险是>15岁人群的约2倍,这说明儿童流感患者病毒排毒时间长,传染性强。
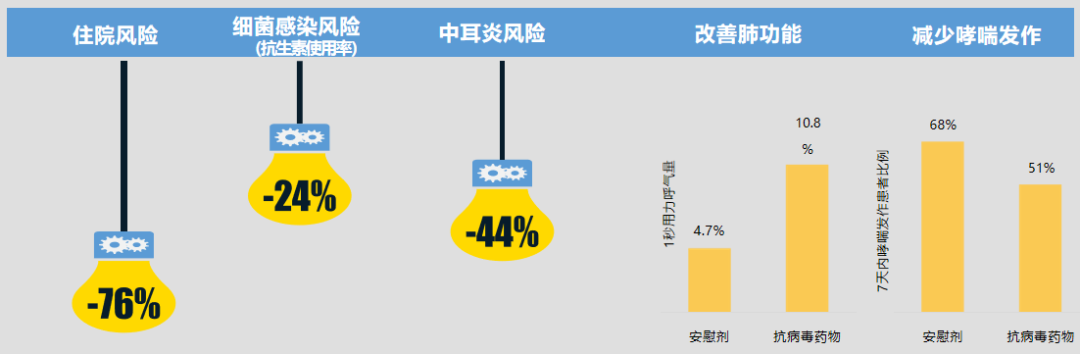
多项多中心的临床研究发现,使用抗病毒药物后可以使儿童的住院风险降低76%、细菌感染风险以及抗生素使用率降低24%、中耳炎风险降低44%。同时,还能改善肺功能和减少哮喘发作。因此,抗流感病毒治疗可给儿童流感患者带来诸多获益,如降低儿童住院及感染等风险,改善肺功能,减轻病情。
老人流感相关死亡风险高,流感后并发肺炎致死为其他人群4倍、急性心梗风险为感染前超7倍、半月内急性脑卒中风险为发病前近3倍
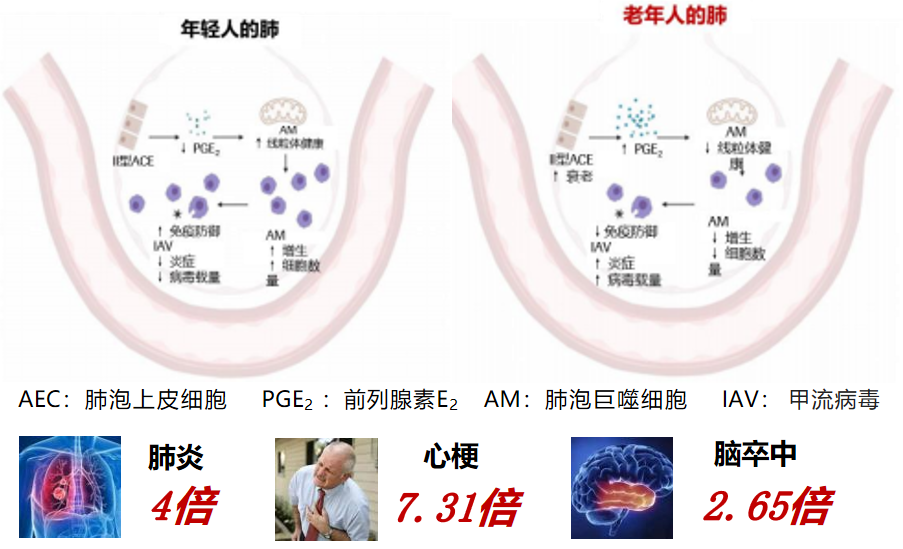
老年人更易获患流感,且易引发严重的并发症。这是由于老年人群肺部免疫防御能力降低而容易导致其易感染流感病毒,随着年龄的增长,宿主对甲流病毒的防御能力降低。另外,老年人肺的顺应性下降、呼吸肌肌力减弱、咳嗽反射亦减弱、多病共存及营养不良等因素,也使老年人群成为流感病毒感染的高危人群。
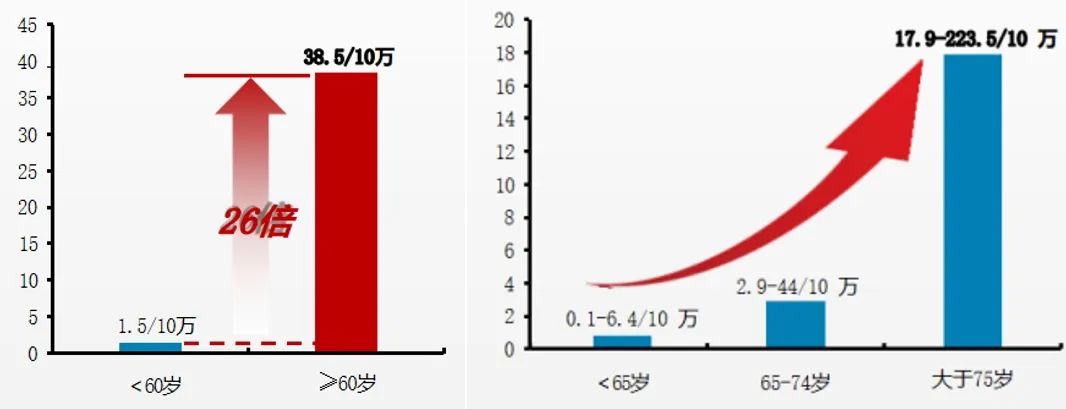
老年人流感相关死亡风险高,且风险随着年龄增长而升高。
80%-95%的流感相关超额死亡发生在65岁及以上老年人中,老年人流感相关呼吸疾病超额死亡风险是非老年人的26倍,超额死亡率随年龄增长而升高。
流感是按照拟诊和确诊的诊疗流程来判断。拟诊就是疑似诊断,在流行病开始有临床表现,辅助检查白细胞不升高,影像学有改变,我们就开始怀疑,而确诊是最终拿到病原学依据。
一般诊断流程中疑似诊断的第一步是看流感流行病学史:1.流感季节发病;2.发病前7天内曾到过流感暴发疫区;3.有与确诊或疑似流感患者密切接触史;4.有禽类动物接触史。满足任何1条即可视为有流感流行病学史。第二步是看临床表现:1.发热,体温≥37.8℃;2.新发呼吸系统症状或加重,包括但不限于咳嗽、喉咙痛、鼻塞或流鼻涕等;3.新发全身症状或加重,包括但不限于肌痛、头痛、出汗、发冷或疲劳乏力等。满足任何2条即可视为有临床表现。第三步是看辅助检查:1.外周血白细胞和淋巴细胞计数正常或减少;2.肺部X线片或胸部CT 显示疑似病毒性肺炎表现。满足任何1条即可成立拟诊判断,即可开始进行病原学检测。
病原学检测分为4种:① 流感病毒抗原检测阳性;② 流感病毒核酸检测阳性;③ 流感病毒分离培养阳性;④ 恢复期血清的流感病毒特异度IgG抗体水平较急性期升高≥4倍。满足任何1条即可确诊。
老年人作为特殊人群,在诊断流感时是可能需要特殊考量的。
首先,在临床表现上,老年人与一般人群的流感症状存在差异:一方面,比如发热及全身症状较少见,肺部体征异常多见。
一项前瞻性研究,纳入2410例因急性心肺疾病住院患者,其中281例患有流感,按年龄分成<65岁组和≥65岁组,在≥65岁人群中检验了不同阈值对流感病例定义发热的实用性。研究显示,流感最常见的表现是咳嗽(96%)。两组人群的流感症状有显著差异:与<65岁相比,≥65岁流感人群较少出现全身症状(肌痛、疲劳和发烧),更常出现肺部体征异常(干啰音或湿啰音),但易出现肺外和其他并发症(如心血管功能障碍、肌肉骨骼萎缩等)以及既往基础疾病的恶化。
第二个方面,老年人发热阈值低,体温≥37.3℃即可定义为发烧。
因此,不应以一般人群的症状标准来评估老年流感,在流感季节,老年人群即使发热不明显、全身症状少见也仍需考虑流感可能。
《流行性感冒诊疗方案(2020年版)》指出:在流感流行季节,即使临床表现不典型(与一般人群的典型症状相比较),特别是有重症流感高危因素(年龄≥65岁的老年人等)或住院患者,仍需考虑流感可能。
因此,不要仅仅以一般人群的诊断标准来评估老年人的流感。在流感季节,哪怕老年人群发烧没那么明显,全身症状没那么明显,也要考虑有流感的可能性。
第三个方面,在病原学检测上,老年人群对流感病原学检测的敏感性较差。
- 流行性感冒诊疗方案(2020年版):重症或有重症流感高危因素(年龄≥65岁老年人等)的流感样病例,应当尽早给予经验性抗流感病毒治疗;
- 美国CDC——流感抗病毒药物:临床医生的总结:对于流感并发症风险较高的人群(≥65岁老年人等),无论是疑似流感还是确诊流感,应尽早开始经验性抗流感病毒治疗,无需等待流感病原学确诊结果;
- 成人流行性感冒诊疗规范急诊专家共识(2022版):急诊重症流感患者或有重症流感高危因素(年龄≥65岁老年人等)的流感患者,应尽早给予经验性抗流感病毒治疗,无需等待病原学确诊结果。
一项加拿大的调查研究,老年流感人群早期应用抗病毒治疗,可降低严重并发症发生率,以及住院和死亡风险。抗病毒治疗能给老年流感患者带来诸多获益。
因此,指南推荐老年人一旦考虑流感,应尽早开始经验性抗流感病毒治疗,无需等待病原学确诊结果。
呼吸道病原体在AECOPD患者中的感染情况……流感病毒感染阳性占比高达75.4%;22%慢阻肺病患者首次急性加重住院治疗后1年内死亡
流感特殊人群的第三大类是基础疾病人群,基础疾病里尤其是肺部的基础疾病,又以慢阻肺病急性加重最为重要。我国慢阻肺病发病率高,流感病毒是慢阻肺病急性加重主要诱发因素之一。
最常见诱因比如呼吸道感染因素,如病毒感染、病毒/细菌共同感染、细菌感染和其他感染。值得注意的是,呼吸道感染的诱因占比高达78.1%,而其中病毒相关感染约占50%;还有环境因素,比如吸烟、空气污染、吸入过敏原、天气寒冷等。其他诱因如外科手术、应用镇静药物、气胸/胸腔积液/充血性心力衰竭/心律不齐以及肺栓塞等,都能因流感而诱发。
一项回顾性研究,纳入2015年5月-2016年4月的478例AECOPD患者,应用间接免疫荧光法检测病毒(流感病毒A/B、副流感病毒、呼吸道合胞病毒、腺病毒)和非典型病原体(嗜肺军团菌、肺炎支原体、肺炎衣原体)8种呼吸道病原体IgM抗体,并进行痰培养细菌学鉴定。结果显示:呼吸道病原体在AECOPD患者中的感染情况,流感病毒感染阳性占比高达75.4%。
慢阻肺病患者感染流感后易继发细菌感染加重肺损伤、使死亡风险增加。大家可以看到,继发细菌感染以后就会使炎症因子增加,粘附分子增加,细胞的吞噬功能下降,胃肠道的血气失调,从而使肺损伤更重、炎症更重、肺功能下降、死亡率更高。
同样还可以看到,慢阻肺病合并流感以后,继发肺炎的比例远远高于非流感的患者,同时发生呼吸衰竭的比例也高于没有慢阻肺病的患者。感染流感可使慢阻肺病患者发生肺炎和呼吸衰竭风险分别增加1.770倍和1.097倍。
同时,在冬季流感高发季节,慢阻肺病患者容易出现流感和急性加重症状。然而,两者常常容易混淆,需加以鉴别,以及早识别流感,避免误诊而错过流感的治疗;尽早开始经验性抗病毒治疗,避免流感病毒的进一步复制,从而进一步加重疾病,激发真正的AECOPD。
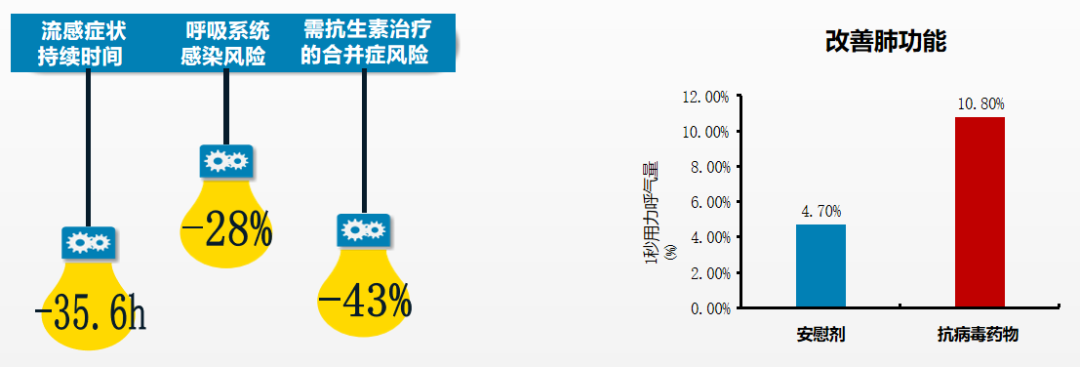
抗病毒治疗对有慢阻肺病的流感患者获益诸多。可改善者肺功能,缩短流感症状持续时间达35.6小时,呼吸系统感染风险下降28%,减少抗生素治疗的合并症风险43%。
高危人群早期应用抗流感药物,可快速改善临床症状、缩短病程及病毒排毒时间加速治愈,显著减少并发症和死亡风险
普通人群不一定进行抗病毒治疗,后期会逐渐自愈,但高危人群感染流感后危害严重。因此,对这些患者早期开展抗病毒治疗非常重要。
奥司他韦作为临床最为常用的抗流感病毒药物,大家已经比较熟悉。近期,一个新的流感病毒药物——玛巴洛沙韦,为我们提供了一个新的治疗武器。
近期一项玛巴洛沙韦治疗流感的研究,采用随机对照(安慰组/对照组),以患流感的高风险成人与≥12岁的青少年人群相比较。高风险人群包括哮喘、慢阻肺病、内分泌疾病,≥65岁老年人、心脏病、肥胖(BMI超过40)的患者。一组用玛巴洛沙韦,一组用奥司他韦,还有一组用安慰剂,观察流感症状改善的时间,将此作为一个主要的评价指标。
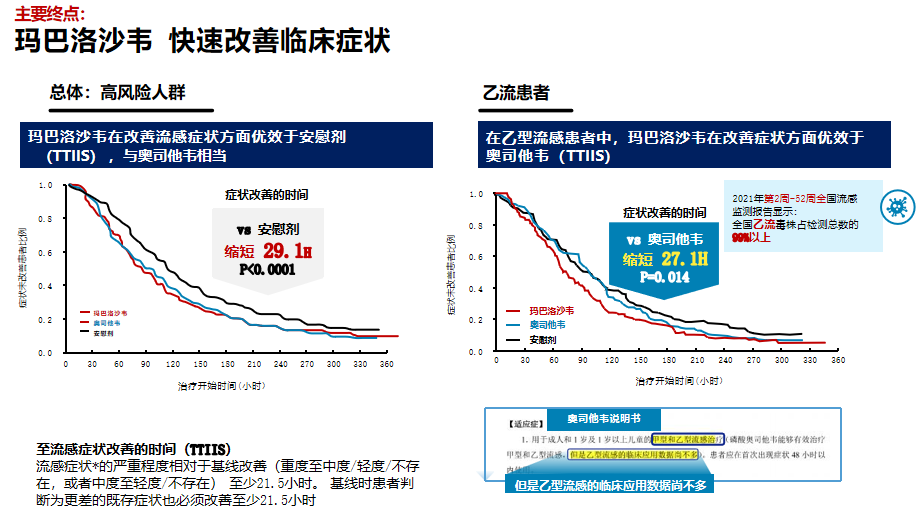
在改善流感症状方面,玛巴洛沙韦比安慰剂好,与奥司他韦作用相当,但在治疗乙流时改善症状要优于奥司他韦。
玛巴洛沙韦另一个优点:目前为止它是唯一的单次(单剂量)给药方式。这样就使患者的依从性大大提高。
总结
1. ≥65岁老年人、伴有慢性基础疾病者、肥胖、<5岁儿童等人群属于流感高危人群,感染流感后易引发并发症、死亡等风险;
2. 高危人群感染流感,指南推荐尽早(症状出现48小时内)开始抗病毒治疗,发病时间超过48小时的重症患者依然可从抗病毒治疗中获益;
3. 高危人群早期应用抗流感药物,如口服玛巴洛沙韦、奥司他韦,可快速改善临床症状、缩短病程及病毒排毒时间,加速治愈,减少并发症和死亡风险。
参考文献
1. 世界卫生组织和中国在流感大流行应对准备计划方面的发展及现状:https://www.who.int/zh/influenza/spotlight
2. 中华人民共和国国家卫生健康委员会.全科医学临床与教育,2020,18(12):1059-1063.
3. Ghebrehewet S,et al. Influenza.BMJ.2016 Dec 7;355:i6258.
4. Schauwvlieghe A,et al.Lancet Respir Med. 2018 Oct;6(10):782-792.
5. World Health Organization.Vaccines against influenza.WHO, May 2022. WHO.
6. Feng L,et al.Hum Vaccin Immunother.2015;11(8):2077-101.
7. Timothy M Uyeki,et al.Clinical Infectious Diseases 2019; 68(6),895–902.
8. 流行病学.第八版
9. Maria Zambon et al,Arch Intern Med.2001;161:2116-2122.
10. Somes MP,et al.Vaccine.2018 May 31;36(23):3199-3207.
11. 国家呼吸系统疾病临床医学研究中心,等.中华实用儿科临床杂志,2020,35(17):1281-1288.
12. Uyeki TM,et al.Clin Infect Dis.2019 Mar 5;68(6):e1-e47.
13. Kondrich J,et al. Curr Opin Pediatr.2017 Jun;29(3):297-302.
14. Lahti E,et al.Pediatr Infect Dis J.2006 Feb;25(2):160-4.
15. Schwarze J,et al.Allergy.2018 Jun;73(6):1151-1181.
16. Fiore AE,et al.MMWR Recomm Rep.2011 Jan 21;60(1):1-24.
17. Esposito S,et al.Virol J.2011 Jul 13;8:349.
18. Viboud C,et al.Br J Gen Pract.2004 Sep;54(506):684-9.
19. Moodley A,et al.Curr Opin Pediatr.2018 Jun;30(3):438-447.
20. Johnston SL,et al.Pediatr Infect Dis J.2005 Mar;24(3):225-32.
21. Venkatesan S,et al.Clin Infect Dis 2017 May 15;64(10):1328-1334.
22. Chen J,et al.Nat Commun.2022 Nov 9;13(1):6759.
23. 陈琼,等.中华老年病研究电子杂志.2018;5(02):1-10.
24. Hong K,et al.J Prev Med Public Health.2019 Sep;52(5):308-315.
25. Kwong JC,et al.N Engl J Med.2018 Jan 25;378(4):345-353.
26. Boehme AK, et al. Ann Clin Transl Neurol. 2018 Mar 14;5(4):456-463.
27. 国家免疫规划技术工作组流感疫苗工作组.中华预防医学杂志2020; 54(10):1035-1059.
28. Li L,et al.Lancet Public Health.2019 Sep;4(9):e473-e481
29. Iuliano AD,et al.Lancet.2018 Mar 31;391(10127):1285-1300.
30. 成人流行性感冒诊疗规范急诊专家共识(2022版).中华急诊医学杂志. 2022;42(12):1013-1026.
31. Falsey A,et al.Influenza Other Respir Viruses.2015;9 Suppl 1(Suppl 1):23-9.
32. 国家卫健委.流行性感冒诊疗方案(2020年版).https://www.gov.cn/zhengce/zhengceku/2020-11/05/content_5557639.htm
33. 成人流行性感冒抗病毒治疗专家共识.中华传染病杂志. 2022;40(11):641-655.
34. Reed C,et al.PLoS One.2015 Mar 4;10(3):e0118369.
35. Talbot HK,et al.Infect Control Hosp Epidemiol.2010 Jul;31(7):683-8.
36. CDC. Influenza Antiviral Medications: Summary for Clinicians. 2022. https://www.cdc.gov/flu/professionals/antivirals/summary-clinicians.htm
37. Bowles SK,et al.J Am Geriatr Soc.2002 Apr;50(4):608-16.
38. Wang C,et al.Lancet.2018 Apr 28;391(10131):1706-1717.
39. 慢性阻塞性肺疾病急性加重诊治中国专家共识(2023年修订版).国际呼吸杂志.2023;43(2):132-149.
40. Ho TW et al.PLoS ONE.2014;9:e114866.
41. Wu X,et al.Front Microbiol.2023 Mar 30;14:1137369.
42. 胡子琪,等.中国免疫学杂志.2022;38(22):2790-2796.
43. Liao KM,et al.Int J Chron Obstruct Pulmon Dis.2022;17:2253-2261.
44. 新型冠状病毒肺炎疫情期间慢性阻塞性肺疾病医疗和防范须知.中华结核和呼吸杂志.2020;43(5):421-426.
45. 慢性阻塞性肺疾病急性加重抗感染治疗中国专家共识.国际呼吸杂志. 2019;39(17):1281-1296.
46. Thomas BJ,et al.Sci Rep.2014;4:7176.
47. Ison MG,et al.Lancet Infect Dis.2020 Oct;20(10):1204-1214.
48. Shim SJ,et al.Health Sci Rep.2021 Feb 10;4(1):e241.
49. Lalezari J,et al.Arch Intern Med.2001 Jan 22;161(2):212-7.
50. Johnston SL,et al.Pediatr Infect Dis J.2005 Mar;24(3):225-32.
51. https://m.gmw.cn/baijia/2022-06/12/1302993624.html
52. Hayden FG,et al.N Engl J Med . 2018 Sep 6;379(10):913-923.
53. 流感监测周报.2021年第2-52周http://www.chinaivdc.cn/cnic/zyzx/lgzb/202101/t20210123_223910.htm
54. N Engl J Med 2018;379:913-23
55. Lancet Infect Dis 2020.https://doi.org/10.1016/S1473-3099(20)30004-9
56. Komeda T.et al.Comparison of Hospitalization Incidence in Influenza Outpatients Treated With Baloxavir Marboxil or Neuraminidase Inhibitors:A Health Insurance Claims Database Study.Clin Infect Dis.2021 Sep 7;73(5):
57. e1181-e1190.Supplementary Table 1.Types of Additional Anti-influenza Drugs Used During Days 2−14
58. 各类药物说明书(略)
专家介绍

施毅
南京大学医学院附属金陵医院呼吸与危重症医学科;教授、主任医师、博士生导师、博士后导师;美国胸科医师学会资深会员,中国医药教育学会感染疾病专业委员会常委,中国医药教育学会真菌病专业委员会常委,中国老年医学会呼吸病学分会常委兼感染学术委员会主任委员,中国药学会第三届药物临床评价研究专业委员会抗感染学组副组长;《中国感染与化疗杂志》副主编。
* 本次系列直播由中日医院呼吸与危重症医学科主任助理王一民医生主持。
本文由《呼吸界》编辑 冬雪凝 整理
感谢罗氏制药对本季直播的大力支持
本文完
责编:Jerry


