引言
这名65岁的女性患者有肺部疾病家族史,但在外院就诊时这一点被忽视。十三年中,患者多次因慢性阻塞性肺疾病和肺大泡入院,其发作时的表现、症状和检查漏洞哪些值得反思?按常规讲,面对发生「气胸」的患者,医院要做的就是行胸腔闭式引流,但行胸腔闭式引流就算「大功告成」了吗?我们分享这个病例的目的不是说患者的慢阻肺病或气胸有多严重,应该予以如何的治疗,而是看待事物不能只看表面征象。这位中老年女性患者的「病根」不在气胸、慢阻肺病、肺大泡,而是另一种极易与慢阻肺病、肺大泡等相混淆的疾病,但如何能够想得到?如何能找到合适的切入点去挖根寻源?这才是我们应该探究的重点之一。
患者可疑的家族史,反复发作的自发性气胸,胸部CT提示的双肺肺大泡,都可以成为最终确诊的可能性。尽管这种疾病目前发病机制尚不清楚,治疗方面也暂无特异性治疗方式,看似气胸的治疗与普通气胸患者无异,但拖延却可让一个患者的生命逐渐走向衰弱。面对这样的患者,必要时我们可以评估让其进行肺移植的可行性。值得提示大家的是,目前,全外显子测序技术有助于这方面的明确诊断。
患者去年8月入院,主诉「呼吸困难13年加重1月」……治疗两年效果始终不佳,欲寻找病源究竟从何入手?
去年8月,这名家住四川成都的65岁女性患者入住我院呼吸与危重症医学科。主要症状是「呼吸困难13年伴加重1月,最后一天起病急」。问其病史后了解到,入院前13年,她一直存在不明原因的突发呼吸困难、胸闷,也曾到我院治疗,被诊断为「左侧气胸、肺大泡」,予胸腔闭式引流后好转出院。
这名患者的奇怪之处是,出院后并未像预料中那样逐渐得到康复,而是病情逐渐表现为「活动后心悸、呼吸困难,无明显诱因咳嗽、咳痰」。值得注意的是,患者两年前就曾在外院诊断为「慢阻肺病、肺大泡」,予「信必可」规律吸入治疗,但自诉效果不佳,遂自行停药。
入住我院的1个月前,患者突发「右侧气胸」,于外院行右侧胸腔闭式引流缓解,但呼吸困难症状改善不明显。入院前1天,患者晨起时再次出现呼吸困难、胸闷加重,到我院急诊,被诊断为「右侧气胸、肺大泡」,予右侧胸腔闭式引流后收入我科。
患者入院后,观察其近期精神、睡眠及食欲,情况一般,轻微活动即感心累、气促。二便正常。
继续追问病史,患者于3个月前曾在华西附二院诊断为「子宫内膜增厚」,活检示HPV+,行「重组干扰素」阴道填塞治疗。1个月前于外院行「内镜下胃息肉切除术」。20多年前在分娩时,曾输血1次。其个人否认吸烟、饮酒、药物滥用等。其父亲患有「肺病」,1年前因「直肠癌」去世,姐姐、弟弟均患有「肺大泡」。
以下是患者入院后的体格检查和实验室检查结果:
体格检查——
(一)体格检查:体温36.8℃,心率108次/min,呼吸24次/min,血压162/99mmHg。神志清楚,急性病容,桶状胸,双侧胸廓呼吸动度增大,右侧胸壁接一闭式引流管,双肺叩诊过清音,双肺下部闻及少许湿啰音;心界稍大,心律齐,各瓣膜区未闻及明显杂音;腹部外形正常,全腹软,无压痛及反跳痛,腹部未触及包块,肝脾肋下未触及,双肾未触及。双下肢无水肿。
(二)实验室检查
1、常规指标:【血常规】NEUT%77.2%;【DIC常规】正常;【生化】肝肾功、电解质正常;【输血前全套】乙肝、丙肝、HIV、梅毒(-);【甲状腺功能】正常;【大小便常规】正常;【血肿瘤标志物】 正常;【血气分析】pH 7.408,PCO2 39.3mmHg,PO2 154.5mmHg,BE -0.3mmol/L,HCO3- 24.2mmol/L,SPO2 99.6%,FiO2 21%。
2、感染相关指标:ESR 33mm/h,CRP 3.82 mg/L,IL6 4.92 pg/ml,PCT <0.02ng/ml;T-SPOT(-);G试验(-),GM试验(-);痰涂片查抗酸杆菌、痰细菌/真菌培养均阴性。
3、免疫相关指标:ANA、ENA (-);ANCA(-);心磷脂抗体(-);α1抗胰蛋白酶(-)。
4、超声心动图:心脏结构及血流未见明显异常,左室收缩功能测值正常。
5、胸部CT:2021年8月11日:右侧胸腔积气积液,见置管影,肺组织压缩约40%,右肺部分肺组织不张实变;肺气肿,双肺多发肺大泡,双肺散在炎症。心脏未见增大,心包少许积液。(图1)
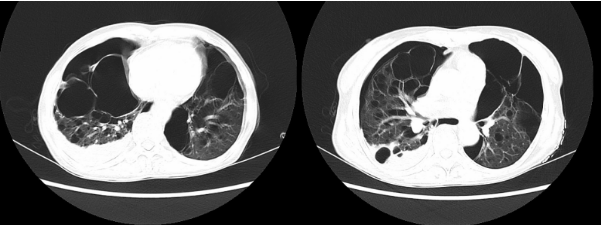
图1 胸部CT 2021年8月11日
2021年8月22日:右侧胸腔少量积气积液,见置管影,右侧胸壁及颈根部少许积气;肺气肿,双肺多发肺大泡,双肺散在炎症。右肺下叶混合磨玻璃结节,直径约0.4cm。心脏未见增大,心包少许积液。(图2)
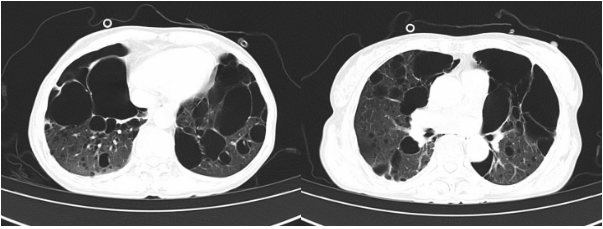
图2 胸部CT 2021年8月22日
6、腹部CT:未见明显异常。
反复呼吸困难十三年,体征明显为「桶状胸」,辅助检查能看出什么?……入院后到目前可从哪为切入点进行重点分析?
团队首先对患者的临床特点进行了回顾:1.症状为反复呼吸困难13年;2.体征明显为「桶状胸」,双侧胸廓呼吸动度增大,右侧胸壁接一闭式引流管,双肺叩诊过清音,双肺下部闻及少许湿啰音。
进而团队对其进行了一系列辅助检查:
① 胸部CT:右侧胸腔积气积液,见置管影,肺组织压缩约40%,右肺部分肺组织不张实变;肺气肿,双肺多发肺大泡,双肺散在炎症。
② ESR 33mm/h,稍增高。
从患者入院后到目前,结合以上实验室检查、体格检查、辅助检查,可从哪为切入点进行分析?患者是一名中老年女性,反复呼吸困难13年,反复发生自发性气胸,于外院诊断为「慢阻肺病、肺大泡」,予「信必可」规律吸入治疗但效果不佳。胸部CT提示双肺多发肺大泡,肺气肿。团队以「双肺多发囊性病变」为切入点进行分析,其不同病因如下:
肿瘤相关:肺淋巴管肌瘤病(LAM)-与结节性硬化症相关的疾病、肺朗格罕细胞组织增生症(PLCH)、Erdheim Chester病、原发和转移瘤(肉瘤、腺癌、胸膜肺母细胞瘤等)等;
遗传/发育/先天性:Birt- Hogg-Dube综合征、神经纤维瘤病、Ehlers-Danlos综合征、先天性肺气道畸形、支气管肺发育不良等;
淋巴增生疾病相关:淋巴细胞性间质性肺炎(LIP)、滤泡性细支气管炎(FB)、干燥综合征、淀粉样变性病、轻链沉积病(LCOD)等;
感染相关:耶氏肺孢子虫病(PJP)、金葡菌性肺炎、复发性呼吸系乳头状瘤、球孢子菌病等;
间质性肺疾病相关:过敏性肺炎、脱屑性间质性肺炎(DIP)等;
吸烟相关:PLCH、DIP、呼吸性细支气管炎(RB)等;
其他:肺气肿、α1抗胰蛋白酶缺乏症、支气管扩张、蜂窝征等。
该患者应该是哪种疾病?
因患者禁忌未安排肺功能检查,但仍能结合病情分析出结论……遗传性疾病可能性大,外周血送全基因组外显子组测序成关键性证据
接下来就是逐项分析,哪些能够具备支持点,哪些不具备支持点:
1、肺淋巴管肌瘤病(LAM)
支持点:患者为妇女,不吸烟;症状表现为反复呼吸困难,自发性气胸;影像学提示双肺病变弥漫分布低密度含气囊腔影,囊腔之间肺组织大致正常;不支持点:影像学提示双肺囊性病变大小不一,囊状病灶面积大,大者直径大于10mm,不符合LAM病的双肺弥漫分布小囊腔影。临床表现没有以下情况之一:复合性结节性硬化症、肾血管肌脂瘤、淋巴管平滑肌瘤、乳糜胸或者乳糜性腹水。
2、肺朗格罕细胞组织增生症(PLCH)
支持点:患者影像学表现为双肺多发囊肿,大小不等,形态多样;不支持点:患者为中老年女性,不吸烟,影像学上双肺囊肿弥漫性,不以中上肺为主,且没有双肺多发小结节。
3、Birt-Hogg-Dube(BHD)综合征
BHD综合征是一种罕见的常染色体显性遗传病,可有家族史,多见于40-50岁,其特征为皮肤病变(三联征)、肾肿瘤和肺囊肿。BHD综合征与由位于第17号染色体的卵泡刺激素基因(FLCN)杂合突变相关。肺部表现,特别是肺囊肿形成和自发性气胸也是常见的。BHD综合征的肺囊肿呈多发、不规则、薄壁,主要分布在肺的下叶内侧和胸膜下区域,并且经常误诊为肺大泡。大多数BHD综合征患者肺功能正常。
支持点:患者发病年龄为52岁,反复出现呼吸困难及自发性气胸,其父亲患有「肺病」(具体不清楚);姐姐、弟弟均患有「肺大泡」。血气分析未提示低氧血症。影像学表现为双肺弥漫、多发的、不规则、薄壁的肺囊肿和气胸。无不支持点。
4、淋巴细胞性间质性肺炎(LIP)
淋巴细胞性间质性肺炎(LIP)是一种罕见的特发性疾病,表现为支气管周围及间质内的多克隆性炎症。女性好发,发病年龄为 50-60 岁。发病隐匿,常表现为进行性呼吸困难及咳嗽,一些患者可因疾病快速进展而导致呼吸衰竭。LIP 多与其他免疫性疾病有关,如干燥综合征、自身免疫性甲状腺病、系统性红斑狼疮、AIDS 等。实验室检查可发现多克隆丙种球蛋白血症以及类风湿因子阳性。肺功能受限。支气管肺泡灌洗液可发现淋巴细胞和浆细胞。其影像学表现为肺底部病变明显。可有磨玻璃密度影,胸膜下及气管旁结节。如薄壁囊泡,多为小气管及血管旁及胸膜下分布。与其他囊性变的肺部疾病相比,该病的囊泡较大(最大直径可达 3 cm),形态不一。部分患者可有肺门和纵隔淋巴结肿大;间质纤维化和蜂窝样改变罕见。
支持点:患者为65岁女性,发病年龄为52岁,反复呼吸困难,影像学表现为大小不等的囊泡,形态不一,囊泡最大者直径超过3cm;不支持点:患者既往没有免疫系统相关疾病,本次入院后完善免疫相关检查均无特殊。影像学表现为双肺弥漫性病灶,没有磨玻璃密度影,胸膜下及气管旁结节等表现。
5、α1抗胰蛋白酶缺乏症
α1-抗胰蛋白酶缺乏症是血中抗蛋白酶成分-α1-抗胰蛋白酶(简称α1-AT)缺乏引起的一种先天性代谢病,通过常染色体遗传。临床常导致新生儿肝炎,婴幼儿和成人的肝硬化、肝癌和肺气肿等。
支持点:患者影像学表现为肺气肿、肺大泡、气胸;不支持点:入院后查α1抗胰蛋白酶未提示异常。
6、慢阻肺病
支持点:患者为中老年女性,反复呼吸困难13年,伴自发性气胸。影像学提示肺气肿、肺大泡、气胸;不支持点:患者没有进行性呼吸困难的典型表现,血气分析未提示低氧血症,不吸氧状态下氧饱和度维持较好。终末期慢阻肺可引起肺动脉高压,肺心病,但患者心脏彩超提示心功能良好,无右心功能不全等表现。既往予「信必可」规律吸入治疗后效果不佳。
因患者目前存在进行肺功能检查的禁忌,故团队暂未安排肺功能检查。不能做肺功能检查,到这一步就放弃了吗?显然不是。结合患者目前的病情,基于前面的分析,我们综合分析认为该患者的遗传性疾病可能性较大,故安排患者进行外周血送全基因组外显子组测序。结果果然不出我们所料:
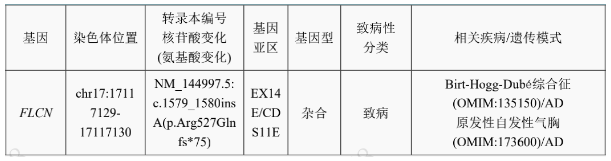
到目前为止,结论已经水落石出。
BHD诊断依据如下:BHD综合征的诊断标准分为主要标准和次要标准。主要标准:(1)5个以上的纤维毛囊瘤或毛盘瘤,其中至少有1个经过组织病理学证实,成年发病;(2)存在FLCN基因突变。次要标准:(1)双侧多发肺部囊性病变,无其他明确病因;有或者无自发性气胸病史;(2):发病年龄相对年轻的肾脏肿瘤(<50岁),双侧或者多发肾脏肿瘤,病理类型为混合性嗜酸性细胞瘤或嫌色细胞瘤;(3)1级亲属确诊BHD综合征。符合1条主要标准或2条次要标准即可诊断BHD综合征。至此,患者存在FLCN基因突变,符合1条主要标准,故最终诊断为:BHD综合征。
关于BHD综合征的治疗,大多数BHD综合征患者肺功能正常,目前无进行性加重的BHD综合征病例报道,所以无需频繁复查肺功能及胸部CT。患者有自发性气胸的风险,当患者出现胸痛、呼吸困难时,需要警惕气胸的发生。气胸的治疗与普通气胸患者无异。对于反复气胸的患者,可考虑行胸膜粘连术以减少再次发生气胸的风险。因此,对于该患者,入院后予以持续胸腔闭式引流。患者症状好转后出院。患者出院后,团队予以电话随访,患者诉长期在家中,出院后发生一次气胸,再次行胸腔闭式引流。
团队的诊断依据如下:
1、基本特征:中老年女性,其父亲患有「肺病」(具体不清楚);姐姐、弟弟均患有「肺大泡」。
2、症状:反复呼吸困难13年,反复出现自发性气胸。
3、体征:桶状胸,双侧胸廓呼吸动度增大,右侧胸壁接一闭式引流管,双肺叩诊过清音,双肺下部闻及少许湿啰音。
4、辅助检查:
① 胸部CT:右侧胸腔积气积液,见置管影,肺组织压缩约40%,右肺部分肺组织不张实变;肺气肿,双肺多发肺大泡,双肺散在炎症。
② ESR 33mm/h,稍增高;血气分析未见低氧血症。
③ 全基因外显子测序提示存在FLCN基因突变。
经过该病例我们也得到一些体会和经验与同道分享:1、肺部多发囊泡影需与慢阻肺肺大泡、LAM病、肺朗格罕细胞组织增生症和淋巴细胞间质性肺炎相鉴别;2、当患者可疑的家族史,且存在反复发作的自发性气胸,胸部CT提示双肺肺大泡时,需要考虑到BHD综合征的可能性;3、BHD综合征目前发病机制尚不清楚。治疗方面暂无特异性治疗方式,气胸的治疗与普通气胸患者无异。必要时可评估肺移植的可行性;4、全外显子测序技术有助于明确BHD综合征等罕见遗传病的诊断。
参考文献:
1. 李为民,刘伦旭.呼吸系统疾病基础与临床.北京:人民卫生出版社,2017
2. Up to Date.
专家介绍

陈磊
四川大学华西医院呼吸与危重症医学科副教授,医学博士,博导,医疗组长。中国慢阻肺联盟委员,四川省医学会呼吸专委会慢阻肺学组委员,四川省卫健委学术技术带头人后备人选。

何彦琪
四川大学华西医院呼吸与危重症医学科副教授,医学博士,2019年获得全国呼吸与危重症医学专科医师证书,美国梅奥诊所访问学者。负责国家自然科学基金1项;参编呼吸系统疾病专著2部;发表论文数十篇。


